Не всегда плохое зрение можно скорректировать очками или операцией. В некоторых случаях улучшить или даже сохранить его способна только комплексная терапия и совместная работа самых разных специалистов. Одной из таких сложных патологий является атрофия зрительного нерва (АЗН).
Что происходит со зрением при АЗН?
Любые атрофические процессы означают необратимую утрату органом своих функций. Зрительный нерв передает информацию от глаза в мозг, где она уже преобразуется в изображение.
Если его волокна истончаются, передача информации затрудняется, и картинка получается нечеткой или дефектной. Чем больше повреждений, тем хуже видит человек. В зависимости от степени повреждения говорят о частичной или полной атрофии зрительного нерва .
При этом необязательно страдает только один глаз. Зачастую заболевание двустороннее, и спустя какое-то время вовлекается парный глаз.
Атрофия зрительного нерва может начаться с одного глаза. Но, со временем, пострадать может и второй
Снижение зрения может протекать стремительно (от нескольких дней до нескольких месяцев) и закончиться полной слепотой. Может медленно и незаметно прогрессировать десятилетиями. Иногда патологические изменения достигают определенной точки и далее не развиваются.
Важно обратить внимание на тревожные симптомы как можно раньше, чтобы остановить разрушение нервных тканей и сохранить зрение в наибольшем объеме.
Как распознать атрофию зрительного нерва?
- Основной признак атрофии зрительного нерва — снижение остроты зрения и появление тумана перед глазами. Невозможно сфокусироваться на предметах как вблизи, так и вдали. Вначале затуманивание возникает периодически и бывает легким. Затем учащается и усиливается.
Проблема не связана со способностью глаза преломлять световые лучи, поэтому человек, пробуя разные очки, никакого положительного эффекта не замечает.
- Другой достоверный признак — выпадение полей зрения . Об этом симптоме мы подробно рассказывали тут.
Поля выпадают, как если бы половину глаза прикрывали ладонью: со стороны виска или со стороны носа, слева или справа, снизу или сверху. На начальной стадии атрофии зрительного нерва этот симптом может и отсутствовать, поскольку оставшиеся нейроны стараются компенсировать работу пострадавших.
- Вариантом может быть туннельное зрение — сужение оптической зоны от краев к центру. Пропадает периферический обзор. Чем глубже в ствол нерва проникают дегенеративные процессы, тем больше выражено сужение.
- Если вовлечены волокна, идущие в центре нерва, наблюдается центральная скотома — слепое пятно.
- Как правило, нарушается и цветовосприятие. Пациенты хуже различают красные и зеленые оттенки. Реже — желтые и синие.
- Многие отмечают болезненность при движениях глаз .
- Иногда — головные боли .
Почему развивается атрофия зрительного нерва?
Причины возникновения атрофии зрительного нерва очень многообразны. Это не самостоятельное заболевание, а следствие других серьезных патологических изменений в организме, при которых нарушается питание нервных клеток и они отмирают. Такие заболевания протекают с воспалением, сдавлением, отеком глазного нерва, механическим повреждением его волокон и сосудов глаза.
Причинам поражения нерва зачастую выступают:
- тяжелые бактериальные (сифилис, туберкулез), вирусные (корь, герпес) или паразитарные (токсоплазмоз) инфекции;
- системные заболевания с нарушением кровоснабжения тканей (гипертоническая болезнь, атеросклероз, сахарный диабет, анемия);
- офтальмопатологии (глаукома, дистрофия сетчатки);
- патологии центральной нервной системы (рассеянный склероз);
- одномоментная значительная потеря крови;
- всевозможные опухоли, которые сдавливают глазной нерв (из-за плохой доступности к ним их не подразделяют на доброкачественные и злокачественные);
- ранения глаза, черепно-мозговые травмы;
- тяжелое токсическое воздействие на организм (некачественный алкоголь, лекарственные вещества).
Если в анамнезе есть что-то из вышеперечисленного, совсем не обязательно зрительный нерв будет отмирать. Но важно знать о такой вероятности и внимательно относиться к изменениям в зрении. Чем раньше обнаружить болезнь и приступить к ее лечению, тем лучше прогноз.
В связи с этим пациентам из группы риска рекомендованы регулярные профилактические осмотры у офтальмолога — не реже раза–два в год. При появлении симптомов — посетить врача сразу же.
Как диагностируют атрофию зрительного нерва ?
Симптомы атрофии зрительного нерва , особенно на начальной стадии, можно спутать с проявлением других глазных патологий, например, с катарактой.
Поэтому перед назначением лечения врач обязательно проводит комплексную диагностику глаза, чтобы иметь максимально подробную информацию о работе всех глазных отделов и особенно — о состоянии глазного дна, где зрительный нерв соединяется с аксонами сетчатки.
По симптомам атрофию нерва можно перепутать с катарактой. Поэтому важно обратиться к специалисту и пройти диагностику зрения!
Диск зрительного нерва в норме имеет цвет от розового до оранжевого — розовое пятно почти круглой формы на красном фоне глазного дна. Цвет обусловлен количеством питающих его капилляров. Бледный диск — показатель состояния болезни.
В начальной стадии отмечается незначительное побледнение диска при обычной окраске самого нерва, при частичной атрофии зрительного нерва — бледнеют некоторые сегменты диска, при полной — тотально и равномерно бледнеет весь диск.
На основе полученных данных опытному специалисту не составит труда поставить правильный диагноз. Однако иногда симптомы поражения возникают раньше, чем изменения тканей.
Тогда дополнительно назначают лабораторные исследования (анализы крови, мочи), КТ/МРТ головного мозга. Могут потребоваться консультации нейрохирурга и невропатолога.
При подозрении на токсическое воздействие на организм важно, чтобы пациент открыто сообщал врачу, какие лекарства или вещества в последнее время принимались и в каком количестве.
Как лечить атрофию зрительного нерва?
Лечение атрофии зрительного нерва врач назначает с момента обращения пациента, не дожидаясь результатов дополнительной диагностики. Патология может прогрессировать, и изменения в тканях принимают необратимый характер, поэтому драгоценное время нельзя терять. После уточнения причины врач корректирует лечебную тактику, чтобы достичь оптимального эффекта.
При АЗН терапевтические усилия должны быть комплексными: устранение патологий, вызывающих его отмирание, улучшение кровоснабжения глазного дна, стимуляция обмена веществ, торможение повреждающих процессов. Если устранить причину невозможно — например, злокачественную опухоль, — следует сосредоточиться на восстановлении работоспособности глаз.
На сегодняшний день врачи практикуют следующие виды лечения:
- Медикаментозное — таблетки, инъекции в глаз, в висок, вену, внутримышечно: антиоксиданты, корректоры микроциркуляции, ноотропы, препараты, снижающие проницаемость сосудов, витамины, котикотеройды, антигистамины, пептидные биорегуляторы и другие.
- Хирургическое — удаление образований, которые давят на нерв.
- Физиопроцедуры — дополнительно стимулируют восстановительные процессы: электрофорез, ультразвук, лазеро- и электростимуляция, импульсная магнитотерапия, биорезонансная терапия и другие.
К сожалению, не во всех случаях можно помочь пациенту. При атрофии зрительного нерва вследствие сосудистых, травматических и некоторых токсических воздействий прогноз может быть неблагоприятным.
В остальных случаях рано начатое лечение позволяет приостановить процесс дегенерации нервных волокон и даже несколько улучшить зрение. Но полностью избавиться от этой патологии нельзя. С помощью терапии можно лишь контролировать болезнь. И для этого недостаточно краткосрочного лечения или нескольких курсов. Терапия принимается пациентом пожизненно.
Подводим итог:
- Атрофия зрительного нерва — заболевание редкое и трудно поддающееся лечению, характеризуются постепенным отмиранием волокон зрительного нерва и прогрессированием ухудшения зрения.
- Патология не самостоятельная, а следствие других болезней — есть группа риска пациентов.
- Ранняя диагностика патологии повышает шанс сохранить зрение.
- Поддерживающую терапию необходимо проводить всю жизнь.
- Помочь можно не во всех случаях.
Рассеянный склероз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
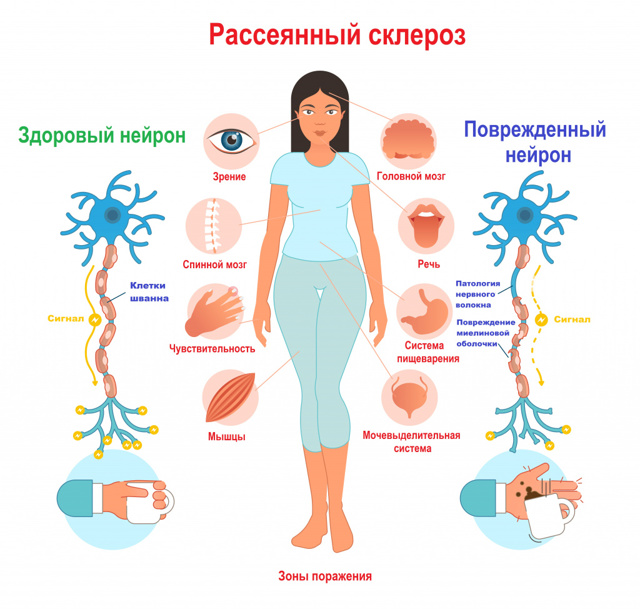
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса. При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон. В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты. Термин «рассеянный склероз» означает наличие множественных рассеянных на различных участках головного и спинного мозга рубцовых очагов (или демиелинизирующих бляшек). Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
Также рассеянный склероз классифицируют по активности заболевания — обострение или обнаружение новых очагов в головном и/или спинном мозге при МРТ-исследовании. Можно выделить следующие формы:
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
Различают также несколько особых форм заболевания, которые нуждаются в агрессивных методах лечения:
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Симптомы рассеянного склероза Самые первые симптомы появляются тогда, когда поражено уже около 50% нервных волокон – то есть сначала заболевание никак себя не проявляет. Это объясняется тем, что здоровые клетки мозга берут на себя функцию пораженных участков. Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной. Поражение мозжечка и его путей: выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва: снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом — это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
- Поражение спинного мозга: постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
- Поражение ствола головного мозга: слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
- Поражение больших полушарий головного мозга: снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
После приема горячей ванны и под действием жаркого климата состояние больного временно ухудшается. Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:
- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Диагноз «рассеянный склероз» ставится в последнюю очередь, то есть после исключения других причин подобного многоочагового поражения мозга.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений. При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения. Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна. Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
- клинический анализ крови развернутый;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с обязательной «ручной» микроскопией мазка крови )
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови.
Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Биохимия крови: базовый профиль
Профиль включает основные биохимические тесты и позволяет оценить функцию печени, почек, обмен веществ. Это дает возможность провести первичную оценку общего состояния здоровья, а также определить ход дальнейшего обследования. Профиль предназначен для использования в рамках проведения профилактического медицинского обследования и по назначению врача.
Пункция спинного мозга проводится с целью обнаружения признаков заболевания в спинномозговой жидкости.
- Оценка уровня терифлуномида в крови – активной формы препаратов, применяемых для лечения взрослых пациентов с рецидивирующе-ремиттирующим рассеянным склерозом.
Может потребоваться проведение анализа крови для исключения системных заболеваний и инфекций, которые в некоторых случаях обусловливают похожую клиническую картину. Диагноз подтверждается при обнаружении бляшек демиелинизации при магнитно-резонансной томографии головного и спинного мозга. Наиболее достоверно исследование на аппаратах от 1.5 Т с введением контраста. Отсутствие бляшек диагноз не опровергает. Компьютерная томография позволяет получить подробные рентгеновские снимки головного и спинного мозга. Методом «вызванных потенциалов» можно измерить точность и быстроту реакции центральной нервной системы на определенный импульс.
К каким врачам обращаться
При рассеянном склерозе требуется динамическое наблюдение у врача-невролога, осмотры окулиста с проверкой полей зрения и глазного дна. Часто бывают необходимы консультации узких специалистов, лабораторные и инструментальные исследования для исключения другой причины появления того или иного симптома.
Лечение рассеянного склероза
Лечение назначается индивидуально и зависит от стадии и тяжести заболевания.
Гормональная терапия: пульс-терапия большими дозами гормонов (кортикостероидов).
Капельницы с этими противовоспалительными и угнетающими иммунитет препаратами ускоряют восстановительные процессы и уменьшают продолжительность обострения.
Гормоны вводятся коротким курсом, поэтому выраженность их побочных эффектов минимальна, но для подстраховки вместе с ними принимают препараты, защищающие слизистую желудка, препараты калия и магния, витаминно-минеральные комплексы.
- Применение высокообъемного плазмофереза рекомендуется в случае неэффективности курса терапии глюкокортикостероидами.
- Симптоматическая терапия включает антиоксиданты, ноотропные средства, аминокислоты, витамины Е и группы В, антихолинэстеразные препараты, миорелаксанты, энтеросорбенты, антидепрессанты.
- В периоды ремиссии рекомендуется санаторно-курортное лечение, лечебная физкультура, массаж, гидротерапия – за исключением всех тепловых процедур и инсоляции.
- Осложнения
Иммуномодулирующее действие плазмафереза связано с выведением антител, продуктов распада миелина, провоспалительных цитокинов, циркулирующих иммунных комплексов и других иммунологически активных веществ. При наличии обострения возможно использование метаболической терапии альфа-липоевой кислотой. В случае наличия обострения у пациентов младше 18 лет и беременных женщин применяют высокодозные иммуноглобулины. β-интерфероны назначают для профилактики обострений заболевания, уменьшения тяжести обострений, торможения активности процесса, продления активной социальной адаптации и трудоспособности. Иммуномодуляторы предотвращают разрушение миелина, смягчают течение болезни, снижают частоту и тяжесть обострений. При неуклонно прогрессирующих вариантах течения рассеянного склероза используют иммуносупрессоры и цитостатики. Их назначение оправдано при неэффективности гормональной и другой иммуномодулирующей терапии. К сожалению, полностью рассеянный склероз не излечим, можно лишь уменьшить проявления этого заболевания, улучшить качество жизни и продлить периоды ремиссии. Схема лечения должна соблюдаться не только во время обострений, но и в периоды ремиссий, когда болезнь внешне не проявляется. Большинство больных рассеянным склерозом могут передвигаться самостоятельно. Вместе с тем, есть и те, кому необходимы костыли, инвалидное кресло или другие вспомогательные средства, облегчающие передвижение.
Без надлежащего или из-за неправильно подобранного и неэффективного лечения у больных регистрируются судорожные припадки, паралич (чаще – ног), существенно снижаются показателя когнитивной сферы, депрессия, эпилепсия, пневмония, вторичный пиелонефрит, гиперкератоз стоп, у лежачих больных – пролежни и сепсис. При поражении сердечного и дыхательного центров нервной системы наступает летальный исход.
Прогнозы относительно рассеянного склероза не очень радостные, однако при своевременной диагностике и назначении адекватного лечения можно сохранять относительное здоровье еще многие годы.
Профилактика рассеянного склероза Диагноз «рассеянный склероз» – не приговор. С ним можно жить, заниматься спортом, путешествовать, работать, создавать семью. Нужно только бережнее относиться к своему здоровью: избегать стрессов, инфекционных заболеваний, отказаться от курения, алкоголя и регулярно проходить медицинские осмотры. Главная задача больного – вовремя принимать необходимые препараты.
Источники:
- Рассеянный склероз. Клинические рекомендации. Минздрав России, 2018.
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 21.
- Якушина Т.И. Рассеянный склероз и беременность. Влияние патогенетической терапии рассеянного склероза на состояние здоровья новорожденных. Русский журнал детской неврологии. 2020;15(3-4):19-25.
- Filippi M, Rocca MA, Ciccarelli O, et al. MRI criteria for the diagnosis of multiple sclerosis: MAGNIMS consensus guidelines. Lancet Neurol 15 (3):292–303, 2016. doi: 10.1016/S1474-4422(15)00393-2.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лечение атрофии зрительного нерва
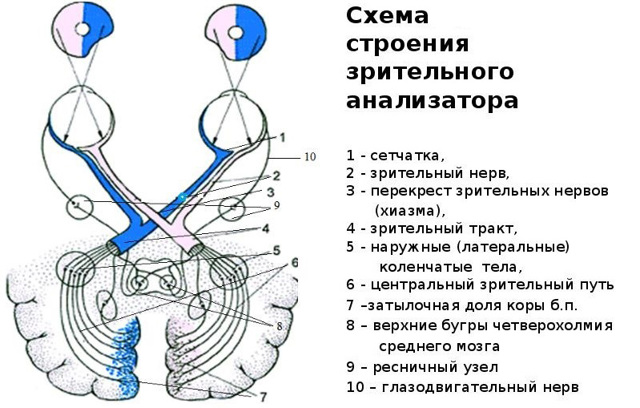
Рис. 1 — Строение зрительного нерва
За передачу информации с поверхности сетчатки к коре головного мозга отвечает зрительный нерв. Это один из составляющих зрительного анализатора, связывающий структуры глаза и представляющий собой нервные волокна. Частым отклонением, с которыми сталкиваются офтальмологи, является бледность диска нерва, снижение остроты зрения и сужение полей.
Атрофия нерва может иметь один из двух механизмов развития:
- Наследственный. Сюда входит аутосомно-доминантная форма, аутосомно-рецессивная и митохондриальная.
- Ненаследственный. Включает первичную форму, когда нет изменений в ДНЗ, но отмечается сдавление периферического нейрона. Вторичная протекает с отеком ДНЗ, а патологические изменения отмечаются в сетчатке. Сюда же входит глаукоматозная форма, развивающаяся при повышении внутриглазного давления, что вызывает сдавление нерва пластинкой склеры.
- Ненаследственная форма имеет и другие классификации:
- По месту локализации выделяют:
- По выраженности окраски нерва:
- Провоцирующим фактором при ненаследственной форме может оказаться любой воспалительный процесс, а именно:
- Вирусное заболевание, в частности корь или герпес.
- Паразитарные инфекции, а именно токсоплазмоз или токсокароз.
- Демиелинизирующие патологии или рассеянный склероз.
- Аутоиммунные отклонения.
- СКВ, болезнь Бехчета.
- Заболевания сосудистой системы.
- Невриты зрительного нерва, нервоувеиты.
- Ишемия тканей глаза.
- Патологии орбиты глаза, опухоли.
- Острые воспалительные процессы в головном мозге.
- Деформации черепа.
- Выраженный авитаминоз, в частности недостаток витаминов группы В.
В ситуации, когда в результате дегенеративных изменений в нервных волокнах, возникших по той или иной причине, нарушается передача электронного потенциала к вышерасположенным отделам, выставляется диагноз «атрофия зрительного нерва».
Пациенты при патологии жалуются на выраженное снижение остроты зрения, когда невозможно добиться качественной коррекции за счет применения очков или линз.
Также возможно нарушение цветоощущения, особенно это касается красного и зеленого цветов.
Воспалительный процесс, опухоль, патологии сосудов становятся причиной сдавления нервных волокон.
В результате этого запускается деструктивный процесс, приводящий к замещению тканей нерва на глиальную ткань. Вместе с этим отмечается закупорка сосудов.
Постепенно происходит формирование клиновидных дефектов в местах повреждения нервных волокон. Результатом этого становится образование скотом.
Первым признаком нарушения будет выраженный дискомфорт, отмечающийся при ярком свете, а также улучшение четкости картинки в сумеречное время. Указывать на атрофию могут следующие симптомы:
- Снижение остроты зрения, причем у каждого пациента она протекает с различной скоростью. Это зависит от того, в какой области развился патологический процесс. Выраженное снижение зрения отмечается при поражении папилломакулярного пучка.
- В поле зрения появляются скотомы или выпадения. Они могут быть как полные, так и частичные. По месту их появления можно определить локализацию участка с атрофией.
- В ходе оценки поля зрения можно определить, где именно расположен атрофированный участок:
- Центральные скотомы проявляются как видимые темные пятна.
- Сужение поля зрения или туннельное.
- Гемианопические изменения, когда выпадает поле в виде квадрантов.
Рис. 2
Что касается цветовосприятия, то чаще изменения происходят с синим и зеленым спектром. Реже отмечается изменение восприятия желтого и синего цветов.
Побледнение нерва также может протекать в различных вариантах. Первоначально на фоне розовой окраски отмечается легкая бледность тканей, которая постепенно усиливается. Отличаться может и место локализации патологического процесса.
В зависимости от распространенности процесса атрофия может быть полной или частичной. При последней бледность нервного диска выражена меньше. Если при этом сохранено хотя бы остаточное зрение, то возможно применение терапии, которая поможет остановить процесс, но выбираться она должна исходя из причин развития отклонения.
С прогрессированием бледность усиливается и диск становится не розовым, а серым или белым. Глазные сосуды все сужены. При подсветке красным светом диск обретает синий оттенок. На полную атрофию указывает отсутствие чувствительности к любому свету. При частичной потере зрения важно начать борьбу за его сохранение и остановку процесса атрофии.
При атрофии в первую очередь обращают внимание на жалобы пациента. Это поможет выявить возможные нарушения в работе нервной системы, внутричерепные патологии, коллагенозы. Также важно определить у больного наличие вредных привычек и объемы принимаемых лекарственных средств.
Помимо остроты зрения исследования должны включать определение поля зрения, цветовосприятия. Также оценивается подвижность глаз, их расположение в орбите, наличие или отсутствие нистагма, птоза, экзофтальма. Также важно проверить, как именно зрачки реагируют на свет.
В ходе оценки поля зрения можно определить расположение патологического участка. Соответственно, могут быть выявлены:
- центральная скотома, когда патологический процесс вовлекает папилломакулярный пучок;
- сужение поля зрения различного характера, что указывает на вовлечение периферических участков;
- Гемианопические нарушения.
При перемещении зрительного нерва по причине повышенного давления на фоне глаукомы отмечается локализация патологического очага ближе к переносице. С прогрессированием патологии смещение усиливается.
Помимо перечисленного, атрофия может быть прогрессирующей либо стационарной. Определяется это при наблюдении за больным в динамике. В то же время глаукоматозная атрофия нередко развивается и при нормальных показателях глазного давления. Здесь большее значение имеет тканевый гомеостаз.
Для постановки точного диагноза используются современные методы диагностики, такие как МРТ, ФАГ, УЗИ с доплером, ЭФИ. Все это позволяет оценить состояние тканей и сосудов, в том числе внутренней сонной артерии, надблоковой артерии и в целом кровотока в глазничной области.
Особенно важно при поиске причин исключить возможные инфекции и паразитарные заболевания. В связи с этим назначается иммуноферментный анализ.
Помимо этого, для определения первопричины может потребовать консультация узких специалистов:
- Посещение невролога для исключения патологий, способных вызвать нарушение миелиновой оболочки.
- Осмотр нейрохирурга при наличии внутричерепного давления, а также при подозрении на опухоли мозга.
- Консультации ревматолога при высоком риске наличия аутоиммунных патологий.
- Посещение сосудистого хирурга при выявлении симптомов окклюзии сосудов.
Наиболее показательной будет оптическая когерентная томография. Она позволяет оценить структуры зрительного нерва, в том числе выявить вторичные нарушения в макуле сетчатки. Данные нарушения невозможно обнаружить иными способами диагностики. Именно благодаря этому методу исследования можно выявить атрофию еще до того, как появятся симптомы заболевания.
Способ лечения определяется исходя их причины развития отклонения. У пациентов с явными изменения в области головного мозга, например опухолями, аневризмами, показана нейрохирургия.
Лекарственная терапия определяется исходя из механизма развития заболевания.
Поддержать зрение можно за счет назначения препаратов, направленных на улучшение кровообращения и нормализацию обменных процессов.
Также хороший эффект дают ретинопротекторы, направленные на защиту нервных клеток от воздействия внешних факторов. Помимо этого, назначают витамины группы В, С, а также иглорефлексотерапию.
Если у пациента нет противопоказаний, может использоваться физиолечение. Оно должно быть направлено на стимуляцию зрительного нерва. Это может быть воздействие как магнитом, так и лазером или электрополями. Также используется гирудотерапия.
Преимущества обращения в наш Центр:
- В Центре проводится полное обследование пациента для определения причины заболевания в каждом конкретном случае.
- При наличии показаний назначается консультация узких специалистов.
- Терапия подбирается в индивидуальном порядке, а лечение атрофии зрительного нерва в Москве проводится под контролем капилляроскопии.
- Для удобства пациентов имеется дневной стационар, где можно пройти курсы лекарственной терапии, сеансы физиотерапии. Имеется возможность выполнения гирудотерапии и лечения в барокамере.
- Эффективность комплексного подхода с учетом причины отклонения была доказана в докторской диссертации одного из наши сотрудников проф. Н. А. Шигиной.
| Первичная консультация офтальмолога (биомикроскопия на щелевой лампе, осмотр глазного дна с узким зрачком) | 1200 |
| Повторная консультация офтальмолога без дополнительных исследований | 840 |
| Первичный приём офтальмолога (определение остроты зрения, авторефрактометрия, пневмотонометрия, периметрия, биомикроскопия переднего отрезка глаза, офтальмоскопия с широким зрачком, консультация врача) | 3500 |
| Повторный приём офтальмолога | 2600 |
| Тканевая диагностика Хейло Т.С., авторская методика | 5000 |
| Повторная консультация Хейло Т.С. по результатам обследований и анализов | 3000 |
| Определение остроты зрения с максимальной коррекцией | 300 |
| Авторефрактометрия / авторефрактокератометрия | 200 |
Лечение катаракты без операции
Ячмень — причины, симптомы и лечение
Красный глаз. Причины и лечение
Очень эффективная зарядка для глаз
Расслабляющие упражнения для глаз
Ваш браузер устарел рекомендуем обновить его до последней версии или использовать другой более современный.
Частичная атрофия зрительного нерва (ЧАЗН)
- Отделения и центры
- Методы лечения
- Методы диагностики
- Заболевания и симптомы
Зрение — является важнейшей функцией в жизни человека.
70% информации из окружающего мира мы получаем с помощью зрения. Зрительный нерв является одним из важнейших элементов органа зрения.
Именно через зрительный нерв происходит передача импульсов из глаза к зрительным центрам головного мозга.
Зрительный нерв берет начало от ганглиозных клеток сетчатки, эта часть зрительного нерва имеет диаметр 2 мм и называется диском или соском, и хорошо просматривается при осмотре глазного дна.
При частичной атрофии зрительного нерва (ЧАЗН) – волокна зрительного нерва частично разрушаются, *отмирают*. Такое состояние зрительного нерва сопровождается снижением зрительных функций.
Различают врожденную и приобретенную ЧАЗН:
- Врожденная ЧАЗН может возникнуть на фоне различных наследственных заболеваний, при врожденных изменениях черепа, микро и макроцефалии.
- Приобретенная ЧАЗН обычно является следствием какого-либо недуга, а не самостоятельным заболеванием.
Заболевания, которые приводят к дегенеративному процессу в зрительном нерве:
- Глазные болезни, такие как глаукома, пигментный ретинит, высокая близорукость, дистрофии сетчатки, увеиты, невриты зрительного нерва и сосудистые оптикопатии, непроходимость (окклюзии) сосудов сетчатки, а также новообразования орбиты и зрительного нерва.
- Заболевания центральной нервной системы -демиелинезирующие заболевания (рассеянный склероз), менингиты, энцефалиты, опухоли головного мозга, инсульты и др., нередко сопровождаются развитием ЧАЗН.
- Инфекции- вирусные, вызванные вирусом, такие как грипп, корь, СПИД. Паразитарные инфекции, туберкулез, сифилис, боррелиоз.
- Интоксикации- алкоголь, никотин, суррогаты (метиловый спирт), лекарственные препараты.
- ЧАЗН может возникнуть при атеросклерозе, гипертонической болезни, сахарном диабете, заболеваниях крови, при системных заболеваниях (красная волчанка, болезнь Бехчета, Такаясу, Хортона).
- Вызвать дегенеративный процесс в зрительном нерве может массивная кровопотеря, голодание и травмы, даже незначительные.
В 20% этиология ЧАЗН остается не выясненной.
Основным признаком заболевания является пониженное зрение, которое не поддается коррекции. Понижение зрения может происходить постепенно и безболезненно в течении месяцев и даже лет, но иногда бывает стремительное ухудшение зрения. Все зависит от причины, в результате которой развивается атрофия.
Атрофия нерва может развиваться на одном или на обоих глазах. Частый признак ЧАЗН — это изменение в полях зрения. По нарушению в полях зрения можно предположить в каких участках зрительного нерва или сетчатки находится повреждение. Нередко пациенты с атрофией сталкиваются с расстройством цветоощущения.
Зеленые и красные оттенки нарушаются чаще, чем сине-зеленые.
Диагностика ЧАЗН
Основные методы диагностики это — рефрактометрия, визометрия с коррекцией, определение полей зрения, цветоощущения, внутриглазного давления, офтальмоскопия с широким зрачком. При ЧАЗН отмечается побледнение зрительного нерва, сужение артерий и расширение вен.
Иногда этих методов бывает недостаточно. Тогда для уточнения диагноза ЧАЗН, назначают оптическую когерентную томографию (ОКТ), флуоресцентную ангиографию глазного дна, зрительно вызванные потенциалы (ЗВП). МРТ-орбиты и головного мозга. Назначаются исследования крови на хронические инфекции. Проводятся консультации узких специалистов и обязательно консультация невролога.
Как лечить ЧАЗН?
Зрительный нерв очень трудно поддается лечению. Полностью восстановить зрительные волокна невозможно. Лечение необходимо, чтобы сохранить те волокна, которые еще функционируют.
Лечение ЧАЗН включает консервативную (медикаментозную) терапию, аппаратные физиотерапевтические методы и хирургическое лечение.
Медикаментозная терапия должна быть направлена на улучшение кровоснабжения зрительного нерва, на стимуляцию обмена веществ, на угнетение активности свертываемости крови, оказывать противовоспалительное и противоотечное действие (при вторичной атрофии, которая развилась в результате отека при неврите зрительного нерва). А также оказывать метаболическое и антиоксидантное действие. Необходимы и витаминные препараты.
Из сосудорасширяющих препаратов часто применяют сермион, трентал, эуфиллин, платифиллин. Для поддержания работы ЦНС назначают ноотропы (эндоназально семакс), танакан, церебролизин. Из антиоксидантов — милдронат, мексидол, эмоксипин, который относится также и к ретинопротекторам.
Широко применяются гормональные препараты (дексометазон, дипроспан). Их чаще для местного парабульбарного введения. Из метаболических и антигипоксических препаратов применяют цитофлавин и реамберин. Из витаминных препаратов — витамины группы В (мильгамма).
В последние годы хорошо зарекомендовали себя биорегуляторы (ретиналамин и кортексин). Эти препараты являются комплексом пептидов, выделенных из головного мозга крупного рогатого скота. В их состав входят аминокислоты, витамины, микроэлементы.
Механизм действия этих препаратов связан с антиоксидантной активностью и способностью восстанавливать биоэлектрическую активность мозга и глаза.
Лечение ЧАЗН проводится курсами 2-3 раза в год. Медикаментозную терапию необходимо сочетать с физиотерапией и аппаратными методами. Лечение пациентов с ЧАЗН следует проводить с учетом этиологии заболевания.
Клиника Первая Неврология, являясь многопрофильным лечебно — диагностическим учреждением, располагает современным оборудованием для обследования и лечения заболеваний ЦНС.
В обследование пациентов включаются такие методики как УЗИ сосудов с ультразвуковой доплерографией (УЗДГ), электроэнцефалография ( ЭЭГ), электронейромиография (ЭМГ), исследование сыворотки крови, консультации любых узких специалистов, при необходимости выполнение спинномозговой пункции, обязательное обследование у нейроофтальмолога. Эти исследования необходимы для выявления этиологии ЧАЗН.
В нашей клинике пациенты получают комплексное медикаментозное лечение в сочетании с физиотерапией. Лекарственные препараты назначаются парентерально (внутривенно, под кожу, внутримышечно). Врач офтальмолог при необходимости делает инъекции препаратов парабульбарно и под кожу виска.
Многие физиопроцедуры, назначаемые пациентам в Первой Неврологии для лечения заболеваний ЦНС, успешно применяются в комплексном лечении ЧАЗН.
Методы лечения
- Комплекс «Мультимаг» — это метод низкочастотной хромо- магнитотерапии, Процедура оказывает биологический эффект как стимулятор обмена веществ, а также улучшает микроциркуляцию крови, ускоряет регенерацию клеток и оказывает противовоспалительное действие.
- Ультразвуковая терапия воротниковой зоны с лекарственными препаратами— это локальный «микромассаж», который позволяет увеличить поставку лекарственных препаратов через кожу к сосудам головного мозга, глаза, улучшает проведение импульсов по нервным волокнам и активизирует обменные процессы в глазу.
- Лечебный массаж воротниковой зоны усиливает микроциркуляцию крови и приводит к запуску определенных процессов в нервной системе.
- Озонотерапия, особенно внутривенное введение озона с кислородом, дает наибольший терапевтический эффект путем улучшения кровообращения мозга и глаза за счет ускорения транспорта кислорода, и запускает процессы восстановления в тканях.
- ВЛОК (внутривенное лазерное облучение крови) —насыщения тканей кислородом. Клетки крови поглощают энергию квантов, что приводит к повышению эластичности сосудов и восстановлению кровообращения головного мозга, сердца, глаза. ВЛОК запускает механизмы самовосстановления организма.
- Электростимуляция зрительного нерва – процедура, которая входит в обязательный стандарт лечения ЧАЗН. Чрезкожная лечебная стимуляция глаз импульсным электрическим током, показана при поражении нервных элементов зрительного анализатора. Прохождение импульсов электрического тока идентично ходу возбуждения в зрительном анализаторе. Параметры стимулирующего тока подбираются индивидуально. Методика внедрена в крупные офтальмологические стационары и поликлиники 150 городов России. В зависимости от степени поражения зрительных функций, положительный результат наблюдается в 50-92% случаев. Повторные курсы повышают эффект.
Одним из главных направлений терапии, является насыщение волокон зрительного нерва кислородом. С этой целью назначаются следующие методики:
Хирургические методы лечения необходимы:
- при наличии новообразований орбиты, головного мозга или околоносовых пазух (удаление новообразований), которые оказывают давление на зрительные пути и вызывают атрофию нервных волокон,
- при атрофии, вызванной окклюзией внутренней сонной артерии атеросклеротическими бляшками, и как результат нарушение кровообращения в зрительном нерве и сетчатке, проводятся операции на сонной артерии ( стентирование, протезирование) и удаление атеросклеротических бляшек.
К хирургическим методам на глазном яблоке относится реваскуляризация зрительного нерва. Операция заключается в имплантации в супрахориоидальное пространство глаза биогенного материалы (напр. Аллопланта).
В дальнейшем трансплантат прорастает сосудами и создает дополнительный источник кровоснабжения сосудистой оболочки, что способствует улучшению кровообращения в атрофированном зрительном нерве. Эти методики были разработаны в г.
Уфа, группой ученых во главе с профессором Э.Р.Мулдашевым.
Атрофия зрительного нерва является серьезным заболеванием, которое в ряде случаев может закончится стойкой утратой зрительных функций.
При первых признаках снижения зрения необходимо как можно быстрее обратиться на консультацию к офтальмологу, чтобы не пропустить такое заболевание как ЧАЗН и как можно раньше начать лечение.
Записаться на прием в Самаре:
Зрение играет для человека огромную роль. Через глаз мы познаем весь удивительный и многообразный мир. 80-90% информации из окружающего мира человек получает с помощью зрения. Поэтому огромной трагедией…
Подробнее
Синдром *красного глаза* — это группа заболеваний, которые сопровождаются покраснением глаза или гиперемией. Покраснение глаз (гиперемия) возникает за счет расширения сосудов конъюнктивы склеры и может…
Подробнее
Зрение — это уникальный дар, которым наградила нас природа. По-настоящему оценить мы мы это можем лишь когда теряем. При ряде заболеваний возможно снижение зрения иногда почти до полной слепоты. Часто…
Подробнее
Зрение является одним из органов чувств, благодаря которому мы узнаем об окружающем мире. Хорошее зрение необходимо для высокого качества жизни. Важнейшей характеристикой в диагностике является острота…
Подробнее
Шейный остеохондроз очень часто встречается у пациентов от 25-45 лет. При данном заболевании происходит раздражение нерва, выходящего из межпозвонкового отверстия, что вызывает болезненность в мышцах шеи,…
Подробнее
Как проявляется эпилепсия? Самым «известным» эпилептическим приступом является судорожный, как наиболее «яркий», данный приступ включает в себя общие тонико-клонические судороги, посинение лица, слюноотделение,…
Подробнее


 Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.