01.03.2018 Катаракта — это патология, при которой происходит помутнение или изменение цвета хрусталика. Она является самой частой причиной слепоты во всем мире. Операция катаракты иногда единственный способ сохранить зрение.
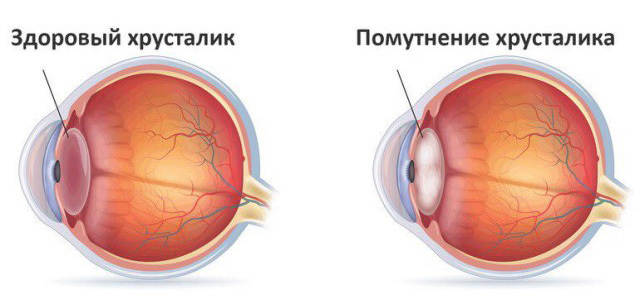
Хрусталик
Эта часть глазного яблока представляет собой прозрачную, двояковыпуклую структуру. Вместе с роговицей он помогает преломлять световые лучи, которые фокусируются на сетчатке, изменяя свою форму, регулирует фокусное расстояние.
| Три класса структурных белков, обнаруженных в прозрачном теле, представляют собой ?, ? и ? кристаллины. |
Они составляют более 90% общей сухой массы органа. Другими компонентами, которые можно найти, являются сахара, липиды, вода, несколько антиоксидантов и молекулы с низким весом. Линза человеческого глаза избирательно поглощает ультрафиолетовый и коротковолновый свет, и это поглощение неуклонно увеличивается с возрастом. В результате световой спектр, достигающий сетчатки, постоянно меняется.
При старении организма в ней наблюдаются различные структурные и метаболические изменения, что приводит к постепенному уменьшению прозрачности сред, помутнению, пресбиопии и увеличению рассеяния и аберрации световых волн, а также к ухудшению оптических свойств.
Хрусталик состоит из ядра, коры и капсулы. Он считается второй преломляющей средой после роговицы из-за его положения, кривизны и преломляющих свойств, которые у взрослого человека в естественной среде составляют около 20 диоптрий. Этот функция контролируется иннервацией вегетативной нервной системы и цилиарной мышцей.
Капсула состоит из коллагена типа IV, ламинина и фибронектина. Она представляет собой гладкую прозрачную мембрану, способную пропускать небольшие молекулы как внутрь, так и изнутри.
Причины катаракты
Первые признаки помутнения наблюдается в возрасте 40-50 лет. В настоящий момент точная этиология и патогенез каратогенеза до сих пор не известны. В офтальмологии популярна теория свободно- радикального окисления.
«Свободные радикалы» — это молекулы, которые обладают свободным электроном. Они легко вступают в биохимические реакции и вызывают очень сильный окислительный стресс клеток хрусталиковых волокон. Свободные радикалы нарушают синтез ДНК и РНК, мешают синтезу белковых микроструктур, снижают энергетический баланс, разрушают клеточные ферменты.
Основные метаморфозы, которые происходят со старением:
- Уменьшение диффузии воды во внутренние микроструктуры;
- Кристаллические перестройки за счет накопления высокомолекулярных агентов и нерастворимых белков (денатуратов);
- Накопление конечных продуктов реакции гликирования (AGE), липидов, снижение содержания восстановленного глутатиона и разрушение аскорбиновой кислоты.
Свободные радикалы в организме образуются в основном при ультрафиолетовом излучении и при курении.
Нарушение метаболических процессов и появление участков непрозрачности иногда связано с изменением химического состава внутриглазной жидкости. Пусковым механизмом служит сильное физическое истощение после перенесенных вирусных и инфекционных заболеваний, анорексия, анемия, радиационное облучение, острое и хроническое отравление (например, ртутью).
| Многие лекарства могут способствовать патологии, в том числе кортикостероиды (такие как преднизолон и кортизон), транквилизаторы, радиомиметические препараты, хинолин, метотрексат, оральные контрацептивы, спорынья, сульфаниламид, стрептозотоцин. |
Патологии, повышающие риск возникновения катаральных изменений, включают в себя диабет, высокое кровяное давление, ожирение и заболевания кожи, такие как атопический дерматит (тип экземы). Они иногда связаны с паратиреоидной тетанией, которая возникает из-за атрофии или тиреоидэктомии паращитовидных желез.
Врожденные типы болезни, возникают при рождении или раннем детстве, вызваны наследственными расстройствами (синдром Дауна) или инфекциями (например, краснуха или герпес).
Помутнение развивается после травм, ожогов, перенесенных вмешательств. Радиационные или электромагнитные излучения могут стимулировать процесс эксфолиации, что приводит к нарушению структуры хрусталиковых волокон и окислительных систем органа.
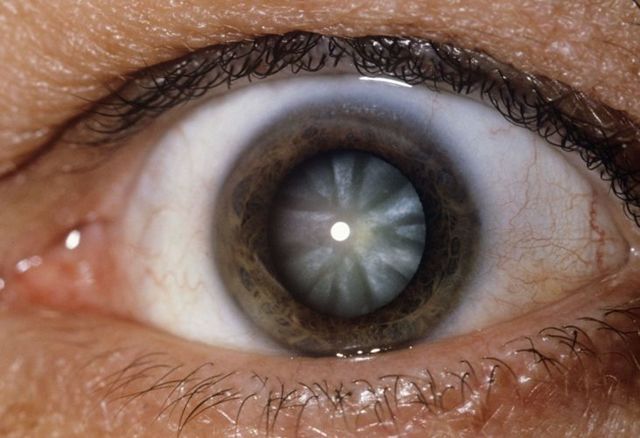
У человека наблюдается следующая клиническая симптоматика: «затуманенность» зрения, ухудшается ночное видение, ослабляется цветовое восприятие, появляется повышенная чувствительность к яркому свету и диплопия. При таком состоянии невозможна оптическая или контактная коррекция. На последней стадии зрачок становится молочно-белого цвета.
Лечение катаракты
Для того, чтобы замедлить развитие патологического процесса проводится консервативная терапия, в запущенных случаях показана операция катаракты. Хирург полностью удаляет патологически измененный хрусталик. Он заменяется искусственной линзой оптимальной силы.
Операция катаракты в Москве в клинике имени Федорова выполняется в амбулаторных условиях. Госпитализация в стационар применяется только в сложных случаях, например, при наличии сопутствующих болезней, таких как тяжелая бактериальная или вирусная инфекция, глаукома или отслоение сетчатки.
Перед манипуляцией человек проходит полное офтальмологическое обследование, при котором специалист определяет, какой вид ИОЛ ему необходимо имплантировать. Поскольку процедура включает замену биологической линзы пациента искусственным имплантатом, выбор правильной оптической мощности имеет решающее значение.
Предварительно специалист собирает тщательный анамнез, спрашивает у больного, были ли раньше аллергические реакции, какие медикаменты он принимает и есть ли проблемы со свертываемостью крови. Проводится консультация специалистов: кардиолога, терапевта, стоматолога. Необходимо сделать электрокардиограмму, флюорографию.
За несколько дней до предполагаемой манипуляции назначаются офтальмологические капли с антибиотиком по определенной схеме. Они необходимы для того, чтобы снизить концентрацию патогенных бактерий на внешней поверхности глаза и предотвратить развитие внутриглазной инфекции.
Продолжительность оперативного вмешательства, как правило, не более 30 минут или одного часа. Анестезия подбирается индивидуально, с учетом соматической патологии.
В большинстве случаев используется местное обезболивание или в сочетании с внутривенным введением определенных седативных препаратов.
Во время процедуры больной не чувствует болевых ощущений, возможны «световые вспышки», красные огни лазера.
Операция катаракты
Интракапсулярная экстракция заключается в микрохирургическом удалении патологически непрозрачного тела непосредственно вместе с его капсулой. При этом офтальмохирург делает разрез относительно большого размера, затем аккуратно извлекает биологическую линзу.
Эта устаревшая технология, так как считается более травматичной. Она требует наложения интраоперационных швов и длительной визуальной реабилитации.
Экстракапсулярный способ включает извлечение непрозрачных масс вместе с передней капсулой, задняя часть сохраняется и выступает в качестве барьера между передним и задним сегментами, а также служит местом для имплантации. Эта методика по сравнению с интракапсулярной менее травматична, однако, в настоящее время она применяется достаточно редко, в виду появления усовершенствованных техник.
Ультразвуковая и фемтолазерная факоэмульсификация
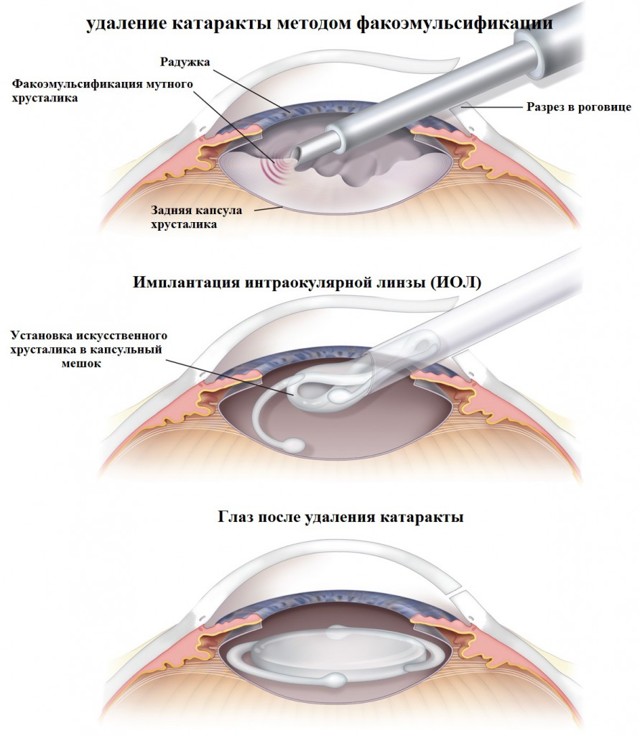
При проведении оперативного вмешательства хирург делает очень не большое отверстие в оболочке. При помощи очень тонкой струи стерильного водно-солевого раствора аккуратно отделяет твердое и белое тело от поверхностных структур. В мешок вводится полая титановая игла факоэмульсификатора.
Ее особенностью является то, что она испускает ультразвуковые волны определенной частоты. Они фрагментируют ядро на мельчайщие частички. Полученная эмульсия одновременно аспирируется через отверстие на конце иглы.
После того, как капсульный мешок полностью опустошён, в него вводится дополнительное вязкоупругое вещество для поддержания пространства, и производится имплантация. Протез нельзя увидеть или ощутить.
Основным преимуществом факоэмульсификации считается то, что выполняются очень маленькие микроразрезы. Они заживают самостоятельно практически сразу и не требуют наложения швов.
Факоэмульсификация менее инвазивна, имеет меньше осложнений и приводит к более быстрой и стабильной визуальной реабилитации. Так как отсутствуют возрастные ограничения, она применяется даже у детей. Противопоказания: сахарный диабет, дистрофия роговой оболочки, конъюнктивит.
У небольших разрезов есть два основных преимущества. Во-первых, меньше травмируется роговица. Во-вторых, манипуляция выполняется в закрытой среде с меньшим колебанием внутриглазного давления. Инъекция болюса цефуроксима в переднюю камеру значительно снижает риск возникновения послеоперационного эндофтальмита.
Современные виды протезов компактные. Они складные и имеют небольшие размеры, и поэтому их можно внедрять через микроразрезы, а внутри расправлять и фиксировать.
Большинство офтальмохирургов в своей практике используют не ультразвуковое дробление ядра, а лазерное. Преимуществом этого способа эмульгирования является большая скорость фрагментации и более мелкодисперсное дробление.
Кроме этого, как показывает практика, инраоперационное применение ультразвука при факоэмульсификации способна привести к повреждению эндотелиальных клеток роговой оболочки из-за механической травмы от высоких частот и термического повреждения.
Фемтолазерная факоэмульсификация применяется для создания тончайших разрезов на роговице, передней капсулотомии и фрагментации ядра. Лазер более точно выполняет капсулорексис, улучшая центрирование внутриглазного имплантата. Эта процедура дорогостоящая и требует специального оборудования.
Для фрагментации при фемтолазерной операции рекомендуется так называемая гибридная модель: центральный сердечник 3,0 мм сжижается, а периферия фрагментируется в 4-8 рассечений.
Данный способ позволяет хирургу легко удалять центральную область и обеспечивает доступ к периферийным зонам, уменьшая энергию и продолжительность ультразвуковой факоэпиляции.
Реабилитационный период
Восстановление зрительной функции происходит не сразу на операционном столе, в большинстве случаев в течение нескольких дней. Офтальмолог должен предупредить больного заранее, что сначала изображение будет не четким. Возможно слезотечение и легкое покраснение склеры. Для ускорения заживления и профилактики осложнений назначаются капли с антибиотиками, противовоспалительными лекарствами, гормонами, а также «искусственная слеза».
Возможны неприятные ощущения и легкий зуд в течение 2 дней. Чувствительность восстанавливается в течение суток.
После протезирования одевается стерильная повязка. Она защищает от частиц пыли, ультрафиолетовых лучей и патогенных бактерий. Очень важно избегать брызг воды и попадания мыла на лицо в течение двух недель.
В раннем послеоперационном периоде не нужно соблюдать строгий постельный режим, человек должен вести обычный образ жизни, но стоит ограничить просмотр телевизора и чтение книг. Для защиты глаз несколько недель необходимо носить специальные очки.
Результаты современных методик намного лучше, чем 20 лет назад, из-за меньшего количества интраоперационных и послеоперационных осложнений и значительных улучшений в коррекции остроты зрения.
На результат выздоровления влияют не только современные технологии, но умение, терпение и компетентность хирурга.
Один из лучших офтальмологов Андрей Викторович Миронов работает в клинике имени Федорова в Москве.
- Врач, который держит инструмент, по-прежнему остается самым важным фактором успеха излечения от офтальмологических заболеваний.
- Преимущества микрохирургического вмешательства в клинике имени Федорова в Москве:
- Современное оборудование;
- Опытные и высококвалифицированные специалисты;
- Передовые технологии;
- Импортные материалы.
На нашем сайте вы можете прочитать отзывы о лечении катаракты.
Цены по удалению катаракты:
| 2009003 | Оптико-реконструктивное вмешательство на переднем отрезке глаза при катаракте и посттравматических и п/о изменениях | 90000 | Записаться |
| 2008047 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 3 категория сложности | 86880 | Записаться |
| 2008046 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 2 категория сложности | 79650 | Записаться |
| 2008045 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 1 категория сложности | 77400 | Записаться |
| 2008044 | Факоэмульсификация при начальной и незрелой катаракте 3 категория сложности | 71220 | Записаться |
| 2008043 | Факоэмульсификация при начальной и незрелой катаракте 2 категория сложности | 67080 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 96000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 120000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 108000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 84000 | Записаться |
| 2008041 | Дисцизия вторичной катаракты | 9000 | Записаться |
| 2008053 | Набор расходных материалов и интраокулярная линза импортного производства для факоэмульсификации катаракты с удалением катаракты. | 42000 | Записаться |
| 2008005 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при начальной и незрелой возрастной катаракте | 79650 | Записаться |
| 2008007 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при осложненной, зрелой и перезрелой возрастной катаракте | 84440 | Записаться |
| 2008012 | Удаление катаракты без факоэмульсификации + ИОЛ | 40200 | Записаться |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 40500 | Записаться |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 45600 | Записаться |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 50400 | Записаться |
Катаракта
Катаракта — помутнение естественного хрусталика глаза. Хрусталик выполняет функцию линзы в фотоаппарате: фокусирует свет на сетчатку, а она — передаёт изображение в головной мозг. Помутнение хрусталика препятствует попаданию света на сетчатку и изображение в головной мозг либо поступает в искажённом виде, либо не поступает совсем.
Симптомы заболевания
Симптомы заболевания заключаются в постепенном ухудшении зрения. Снижению зрения при катаракте предшествует ощущение мелькания перед глазами тёмных полос, штрихов или пятен.
- При взгляде на источник света больные часто видят несколько изображений;
- Нарушается цветовосприятие и зрение в сумерках;
- Цвет зрачка больного приобретает белую окраску.
Если не проводить лечение катаракты глаза, вероятна полная потеря зрения.
Меры профилактики
Катаракта считается естественным явлением в процессе старения организма, однако ее причинами могут стать и другие факторы:
- курение и чрезмерное употребление алкоголя,
- ультрафиолетовое излучение,
- неправильное питание и малоподвижный образ жизни,
- гипертония и сахарный диабет,
- заболевания глаз,
- тепловое и механическое воздействие.
Необходимо беречь глазной аппарат, не подвергать глаза солнечному облучению, не травмировать роговицу, вести здоровый образ жизни, чтобы вам не пришлось проводить операцию по удалению катаракты.
К профилактическим мерам относится также борьба с близорукостью высокой степени и различными воспалительными заболеваниями глаз.
Как лечить?
Лечение катаракты глаза необходимо начинать своевременно. Если вы обнаружили у себя характерные симптомы, не ждите полной слепоты. Запишитесь на консультацию к специалисту, чтобы подтвердить диагноз и начать лечение. Эту патологию невозможно устранить таблетками или глазными каплями.
Вам потребуется операция по удалению катаракты, успешность результата которой зависит от профессионализма хирурга. Единственный способ восстановить зрение – это замена мутного хрусталика глаза на искусственный аналог.
Современные технологии нашего Центра позволяют сделать это амбулаторно – методом факоэмульсификации с имплантацией «мягкой» интраокулярной линзы. Такая операция считается самой эффективной и безопасной для пациента.
В силу физиологических особенностей организма в дальнейшем некоторым требуется лечение вторичной катаракты, что также осуществляется в нашей клинике.
Варианты интраокулярных линз (ИОЛ)
Сферические ИОЛ (Acryfold) – данный тип ИОЛ производится по стандартной сферической технологии. При имплантации таких хрусталиков отмечается высокая острота зрения вдаль, однако в темное время суток может снижаться контрастная чувствительность, это объясняется феноменом сферических аберраций.
Примеры ИОЛ: EYEOL (Великобритания), Acryfold (Индия – США).
Асферические ИОЛ отличаются от сферических равномерной оптической силой на различных участках, что приводит к более качественному изображению, особенно в темное время суток. Асферические линзы лишены сферических аберраций.
Примеры ИОЛ, асферические ИОЛ производства:
EYEOL (Великобритания), Baush&Lomb (США), Human Optics (Германия), Carl Zeiss (Германия), Rayner (Великобритания), HOYA (Япония), Alcon (США), Abbott (США).
Торические ИОЛ – показаны пациентам, имеющим астигматизм более 1.5 Д, позволяют получить максимальное зрение в послеоперационном периоде.
Примеры ИОЛ, торические ИОЛ производства:
Human Optics (Германия), HOYA (Япония), Rayner (Великобритания), Alcon (США).
Мультифокальные ИОЛ сложные линзы, дающие, отличное зрение на разных расстояниях вблизи, на среднее расстояние и вдаль.
Мультифокальные линзы обладают не одним, а несколькими фокусами, тем самым позволяют добиваться максимальной остроты зрения на разных расстояниях, уменьшить зависимость человека от очков (или вообще избавиться от них).
Показаны пациентам, ведущим активный образ жизни, водителям, пациентам с пресбиопией.
- Имеется несколько разновидностей:
- Бифокальные обеспечивают хорошее зрение на среднем расстоянии и вдаль.
- Примеры ИОЛ:
- LentisComfort(Нидерланды).
- Мультифокальные обеспечивают хорошее зрение вблизи, на средних расстояниях и вдаль.
- Примеры ИОЛ, мультифокальные ИОЛ производства:
- Human Optics (Германия), Rayner (Великобритания), Lentis Mplus (Нидерланды), Alcon (США).
- Трифокальные обеспечивают отличное зрение на разных расстояниях (вблизи, на средних расстояниях и вдаль), без снижения контрастной чувствительности.
- Примеры ИОЛ:
- PanOptix Alcon (США), AT LISA tri 839MP (Германия).
- Торические мультифокальные ИОЛ более сложные линзы, сочетающие, в себе преимущества торической и мультифокальной линзы.
- Примеры ИОЛ, торические мультифокальные ИОЛ производства:
- Alcon (США), Rayner (Великобритания).
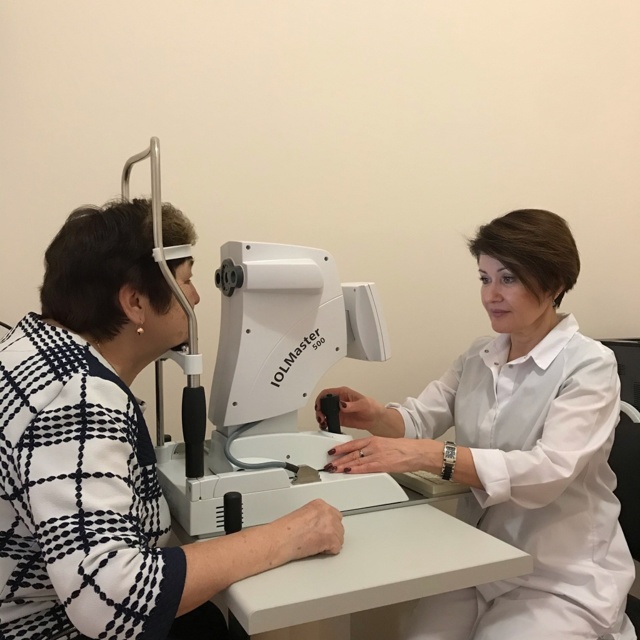
ОПТИЧЕСКИЙ БИОМЕТР IOL-MASTER 500
Оптический биометр IOL-Master 500 (Carl Zeiss, Германия) – это офтальмологический прибор нового поколения. IOL-Master 500 дает возможность получить наиболее достоверные результаты измерения биометрических параметров глаза, которые необходимы для правильного и точного расчета интраокулярной линзы (ИОЛ), иными словами, искусственного хрусталика.
Катаракта обоих глаз: лечить сразу или по отдельности?
Катаракта обоих глаз: лечить сразу или по отдельности?
18 Мая 2021
С ростом популярности таких процедур, как LASIK, когда есть возможность вылечить сразу два глаза за один день, пациенты с катарактой задаются вопросом: «Можно ли сделать операцию по удалению катаракты на оба глаза одновременно?»
От катаракты или помутнения естественного хрусталика глаза страдают миллионы людей во всем мире. В большинстве случаев — это люди пожилого возраста.
Статистика показывает, что почти у половины взрослого населения старше 75 лет заболевание развивается на одном глазу.
Хорошая новость заключается в том, что операция по удалению катаракты полностью восстанавливает зрение. Но что делать, если катаракта развивается на обоих глазах?
Как часто катаракта развивается на обоих глазах?
Катаракта протекает и развивается у каждого человека индивидуально, например, прогрессирует с различной скоростью. В большинстве случаев пациенты сталкиваются с катарактой именно на оба глаза. Для двухсторонней катаракты характерно асимметричное течение, когда поражение одного глаза ощущается сильнее, чем другого.
Заведующий Центром экспертной офтальмологии Немецкой семейной клиники,
офтальмохирург — Юрий Иванович Пирогов осматривает пациентку после лечения двойной катаракты.
Можно ли сделать операцию по удалению двойной катаракты одновременно? Практика лечения двухсторонней катаракты в рамках одного операционного дня существует, однако в большинстве случаев такой подход не рекомендуется. Как правило, пациенту вначале предлагают прооперировать глаз с выраженной картиной заболевания, например, с более плотной катарактой. Решение об операции на втором глазу принимается после того, как первый — прооперированный глаз полностью восстанавливается. Преимущества двухэтапного подхода После первой операции пациент получает время для восстановления и стабилизации своего состояния. Затем врач и пациент оценивают полученный результат, и переходят ко второму этапу лечения. Двухэтапная операция снижает потенциальные риски, связанные с инфекцией. Хотя в целом операция по удалению катаракты безопасна и имеет низкий уровень осложнений. В рамках двухэтапного подхода у офтальмолога появляется возможность скорректировать ход лечения. Это очень важно, например, если хирург сперва оперирует худший или ведомый глаз, поскольку результат операции может несколько отличаться от расчетного. Выполняя операцию на втором — ведущем глазу, хирург учитывает полученный результат на первом. При такой тактике расчет зрения будет более точным.
Сколько времени ждать между операциями?
Время восстановления после операции по удалению катаракты варьируется и зависит от особенностей состояния здоровья пациента и самой операции. В большинстве случаев адаптация к новому зрению без катаракты занимает от нескольких дней до двух недель. Интервал между операциями может составлять 5-10 рабочих дней.
Катаракта: когда делать операцию
Катаракта – заболевание, которое развивается в результате помутнения хрусталика.
Хирургическое лечение является наиболее эффективным, медикаментозное (прием витаминов, аминокислот, использовании глазных каплей на ранней стадии заболевания) – может лишь тормозить развитие патологического процесса.
На вопрос, «когда делать операцию при катаракте?», офтальмологи Международного центра охраны зрения И. Медведева отвечают: «чем раньше пациент обратится к врачу, тем легче пройдет операция, и тем короче будет реабилитационный период».
Когда лучше оперировать катаракту
Специалисты Международного центра охраны зрения отдают предпочтение хирургическим методам лечения. Операция по удалению хрусталика и имплантации интраокулярной линзы возможна на разных стадиях развития патологии. Отработанные методики, применение современной аппаратуры гарантируют возвращение зрения, короткий реабилитационный период и минимум осложнений.
Ранее хирургическое вмешательство проводилось только при зрелой катаракте. Пациенту приходилось ждать, когда ядро уплотнится. Зрение значительно снижалось, пациент переставал различать предметы, повышался риск развития осложнений, увеличивалась продолжительность реабилитационного периода.
Технологический прогресс в области микрохирургии глаза позволил проводить хирургическое вмешательство, не дожидаясь созревания катаракты.
На сегодняшний день разработаны безопасные методики с минимальным риском осложнений. Операция выполняется в амбулаторных условиях и занимает около 15-20 минут.
После этого пациент отправляется домой, снимает повязку и уже через несколько часов может оценить результат.
Перед врачом и пациентом уже не стоит вопрос, когда лучше оперировать катаракту. Чем раньше начать лечение, тем легче пройдет реабилитационный период и быстрее вернется зрение. В Международном центре охраны зрения И.
Медведева отдают предпочтение факоэмульсификации – методу, при котором хрусталик разрушается с помощью ультразвука, а затем выводится аспиратором. На место природного хрусталика имплантируется искусственная интраокулярная линза, швы не накладываются.
При соблюдении рекомендаций врача после операции у пациента не возникает осложнений.
Когда нужна операция
Существует ряд показаний, когда нужна неотложная операция при катаракте. К ним относятся:
- травмы, при которых нарушается целостность капсулы хрусталика;
- потеря 50% остроты зрения;
- смещение (дислокация) хрусталика;
- зрелая катаракта.
Но для проведения операции не обязательно дожидаться наступления перечисленных состояний. Врачи нашей клиники советуют пройти обследование при первых признаках заболевания. К ним относятся: ощущение пелены, плёнки, тумана перед глазами, снижение зрения, нечеткие очертания предметов.
Стоит ли проводить операцию, офтальмолог решит после осмотра. Врач проведёт ряд диагностических мероприятий.
Всё это необходимо для того, чтобы установить стадию развития заболевания и выявить противопоказания к хирургическому вмешательству (тяжелые сердечно-сосудистые, хронические заболевания в стадии обострения). На основании полученных результатов, офтальмолог подбирает оптимальный метод лечения.
Многие пациенты полагают, что преклонный возраст является противопоказанием или ограничением к проведению операции. В Международном центре охраны зрения операции по удалению катаракты выполняют пациентам в любом возрасте.
Большее значение имеет состояние здоровья и наличие или отсутствие противопоказаний.
Если у человека нет хронических заболеваний, которые могут спровоцировать развитие осложнений, офтальмолог допускает возможность проведения хирургического лечения.
Еще одно заблуждение относится к сахарному диабету. Пациенты убеждены, что при наличии этого заболевания поздно проводить операцию по замене хрусталика. Ограничения существуют, но диабет нельзя назвать абсолютным противопоказанием. К операции допускаются пациенты, у которых удается добиться стабильного уровня глюкозы в крови.
В Международном центре И. Медведева Опытные офтальмологи проведут диагностику и определят, когда лучше проводить хирургическое вмешательство при катаракте.
Главное – своевременно обратиться к врачу и не затягивать с визитом. Звоните нам и записывайтесь на прием в удобное время по телефону или онлайн. Наши офтальмологи будут рады оказать помощь и вернуть зрение, чтобы вы могли видеть и удивляться многообразию этого мира!
Подготовка к операции по поводу катаракты, глаукомы
Если Вам предстоит операция по поводу катаракты, глаукомы или операция уже проведена.
(катаракта, глаукома)
Уважаемый пациент!
Вам предстоит операция по поводу катаракты / глаукомы. Операция безболезненна (ощущаются прикосновения, легкого покалывания, поглаживания, непродолжительное чувство давления). Длительность операции 10 — 40 минут, что зависит от состояния структур глаза, общего состояния и других факторов. Операция предполагает особый предоперационный и послеоперационный режим.
- Перед операцией Вам необходимо:
- · пройти консультацию врача-анестезиолога с готовыми результатами анализов;
- · капли начинать закапывать за сутки до операции:
- Ципрофлоксацин – 2 капли 4 раза в день
- Неванак (Индоколлир) – 2 капли 3 раза в день
- · в день операции не пользоваться средствами косметики, макияжа и духами;
- · накануне операции тщательно помыть голову и лицо;
- · все лекарственные препараты, которые Вы принимаете регулярно, продолжайте принимать в обычном режиме;
- · утром в день операции можно легкий завтрак. Если планируется проведение общего наркоза, есть и пить нельзя за 6 часов до операции;
- · в день операции при себе иметь: паспорт, договор на оказание медицинских услуг, солнцезащитные очки и чистую сменную обувь (тапочки).
Госпитальный хирургический комплекс (срок годности 1 месяц)
При наличии хронических заболеваний – заключение специалистов, у которых пациент наблюдается. При сахарном диабете – консультация эндокринолога обязательна. |
После операции:
Вам провели операцию на глазу. В течение 1 часа после операции Вы будете находиться под наблюдением медицинского персонала клиники.
Через 30 минут после операции можно вставать передвигаться и, при желании, принять пищу. Не рекомендуется очень горячая и твердая пища.
На следующий день после операции Вам необходимо явиться на обязательный послеоперационный осмотр. В течение 10-14 дней после операции Вам будут необходимы периодические послеоперационные осмотры по назначению лечащего врача.
- Первые 14 дней:
- · пользуйтесь только специальными каплями по назначению врача;
- · на улице используйте солнцезащитные очки любого цвета и с любой степенью затемнения для защиты глаза от яркого света, ветра и пыли. Очки ежедневно мыть с мылом;
- · не употребляйте газированных и спиртных напитков и большого количества жидкостей.
- Первый месяц:
- · запрещается заниматься очень тяжелой физической работой, поднимать тяжести, передвигать мебель;
- · не рекомендовано посещать парную и сауну;
- · пища может быть обычной;
· можно смотреть телевизор, ходить в кино, театр и т.п., не забывая закапать капли в глаз;
· общение с большим количеством людей в раннем послеоперационном периоде желательно ограничить (особенно в периоды эпидемий острых респираторных заболеваний).
Через 1 месяц после операции перечисленные ограничения отменяются, и Вы сможете вернуться к своему обычному образу жизни.
Врач-офтальмолог может дать Вам дополнительные рекомендации и назначить время осмотра. В случаях, если потребуется срочная консультация, помощь (травма, внезапное снижение зрения, воспаление глаза и т.п.), Вам необходимо срочно обратиться к лечащему врачу.
Подбор очков, если необходимо, назначается через 1 месяц после операции.
Все обследования и консультации в клинике осуществляются по предварительной записи.
Напоминаем Вам, в течение первого месяца после операции 4 осмотра проводятся без оплаты. Обращения в сроки от 1 до 6-ти месяцев оплачиваются со скидкой, после 6-ти месяцев (со дня операции) за полную стоимость.
Схема закапывания капель после операции
Капли можно закапывать самостоятельно или это могут делать родственники.
Вымыв руки с мылом, оттяните вниз нижнее веко оперированного глаза, в образовавшуюся между веком и глазом ложбинку капните 1 каплю лекарства (не дотрагиваться до глаза пипеткой, не прикасаться флаконом к векам и ресницам!).
При этом смотреть лучше вверх. Удобно закапывать лекарства, лежа на спине. Перерыв между закапыванием разных лекарств не менее 5-10 минут. Ночью капать капли не нужно.
- Ципрофлоксацин – по 2 капли 4 раза в день – 2 недели
- Тобрадекс (Тобразон) – по 2 капли 4 раза в день – 3 недели
- Неванак (Индоколлир) – по 2 капли 3 раза в день – 1 месяц
- Схема закапывания может быть назначена врачом индивидуально.
В случаях, когда требуется срочная консультация, помощь (внезапное снижение зрения, воспаление глаза и т.п.), Вам нужно срочно обратиться в клинику к Вашему лечащему врачу. В рабочее время Вы можете позвонить по телефону +7-(495)123-31-12. В нерабочее время можно позвонить хирургу.
| Для Вашего удобства предлагаем схему закапывания капель после операции по часам | ||||
| препаратчасы | 9:00 | 13:00 | 18:00 | 22:00 |
| Ципрофлоксацин – 2 недели | х | х | х | х |
| Тобрадекс (Тобразон) – 3 недели | х | х | х | х |
| Неванак (Индоколлир) – 1 месяц | х | х | х |
Желаем Вам скорейшего выздоровления!
Памятка для пациентов планирующих операцию по замене хрусталика (факоэмульсификация)
Памятка для пациентов планирующих операцию по замене хрусталика (факоэмульсификация).
Уважаемый пациент!
Для успешного проведения операции и прохождения восстановительного послеоперационного периода убедительно просим Вас запомнить и тщательно выполнять следующие рекомендации.
До Вашей операции:
1. Пациент, использующий мягкие контактные линзы, должен снять их не менее чем за 3 дня до операции, а жёсткие контактные линзы – за 1 неделю.
2. Заранее информируйте Администратора о необходимости бронирования гостиницы и оформлении больничного листа в день операции.
3. Алкоголь необходимо исключить минимум за 3 дня до операции и 1 месяц после операции.
4.
За 3 дня до операции капать глазные капли «Тобрадекс» — 3 раза в день- 3 дня в оперируемый глаз.
5. Одежда пациентов должна быть удобной, свободной, без содержания шерсти и синтетики. В день операции взять сменную обувь (тапочки)
6. Накануне перед операцией рекомендуется принять душ или ванну, тщательно вымыть волосы и лицо.
7. В день операции нельзя пользоваться косметикой.
Категорически исключить применение одеколона, духов, дезодорантов, лака для волос. Макияж, особенно с ресниц, краёв век и кожи вокруг глаз, должен быть удалён.
8. Взять с собой солнцезащитные очки, которые необходимо будет использовать во время пребывания на улице.
9. Сдать необходимые анализы (список выдан администратором).
10.
Накануне операции (на ночь и утром) пациентам следует принять внутрь 30 капель валокордина или настойки валерианы, пиона, пустырника, афобазол.
11. В день операции исключить утренний прием пищи. При приеме необходимых препаратов запить небольшим количеством воды.
12. Для пациентов с сахарным диабетом легкий завтрак и прием рекомендуемых препаратов обязателен.
13.
Для повышения комфортности пребывания в нашем Центре, убедительно просим, чтобы с Вами было не более 1 сопровождающего старше 12 лет.
14. По причине непредвиденных обстоятельств Ваша операция может быть отложена. В этом случае Ваше терпение и понимание будет оценено по достоинству. Мы, в свою очередь, сделаем всё возможное, чтобы достойно преодолеть создавшуюся ситуацию.
После Вашей операции:
1. После операции необходимо дать глазам отдых. Установлено, что пациенты, которые легли спать сразу после операции, достигают лучших зрительных функций по сравнению с теми, кто продолжал вести активный образ жизни.
2. В первые часы после операции и в течение дня можно принять успокаивающие и обезболивающие средства.
3.
В первые часы после операции у Вас могут быть следующие ощущения: туман, жжение, чувство инородного тела или песка в глазу, покалывания.
4. В первые сутки категорически нельзя трогать и тереть глаза руками. Вытирайте слезу только со щеки чистым платком или стерильной салфеткой, предварительно вымыв руки.
5.
Если в углу глаза будет скапливаться отделяемое, следует купить в аптеке стерильные салфетки и, смачивая их в охлаждённой кипячёной воде, можно протирать глаз от наружного угла к внутреннему.
6. Повязку на оперированном глазу носить одни сутки не снимая. На улице пользоваться повязкой и солнцезащитными очками в течении 2 недель.
7.
Обязательно закапывайте капли назначенные врачом до того срока, пока он их не отменит. Закапывать капли необходимо за нижнее веко – при взгляде вверх, оттянув нижнее веко вниз, лучше в положении лёжа. Помните, что между закапыванием разных видов капель надо сделать перерыв 5-10 минут.
8.
Не переживайте, если заметили красные пятнышки на белке глаза – это кровоизлияния, через 2-4 недели они пройдут.
9. В первую неделю у большинства пациентов имеются проблемы с наведением фокуса при зрительной нагрузке, потому воздержитесь в течении 1 недели от просмотра телевизора, чтения, работы с компьютером.
10.
Мазь или глазной гель использовать только по назначению врача.
11. В течение 1 месяца после операции не пользоваться косметикой, лаком, аэрозолями.
12.
В течение 2 месяцев после операции противопоказано: посещение бассейна, бани, купание в водоёмах; физические нагрузки, связанные с повышенным травматизмом и подъёмом тяжестей (тяжёлая атлетика, танцы, футбол, коньки и т.д.); чрезмерное употребление спиртных напитков.
13. Нельзя спать на животе (вниз лицом) и на оперированной стороне 2 недели.
14. Ваши зрительные функции будут восстанавливаться постепенно. Первые 2-3 месяца возможны значительные колебания остроты зрения даже в течение дня, повышенная утомляемость зрения к концу дня, затуманивание при чтении.
15. Через месяц после операции вам понадобятся очки для близи.
16. Убедительно просим Вас приходить на приём в назначенный день и час.
17. При неожиданных ситуациях – резкая боль в глазу, ухудшение зрения, повышенное отделяемое из глаза, травма, попадание инородного тела в глаз и т.п. – немедленно приходите в Центр.
Желаем Вам скорейшего выздоровления и успехов во всех Ваших делах.