Содержание
При лечении некоторых сложных заболеваний глаз, таких как возрастная дегенерация макулы, диабетический отек макулы, поражения сосудов сетчатки, воспаления внутренних оболочек, а также кровоизлияния внутрь глаза, для лучшего терапевтического эффекта, необходимо введение лекарственных препаратов непосредственно в стекловидное тело. Подобные манипуляции получили название интравитреальные инъекции.
Техника выполнения
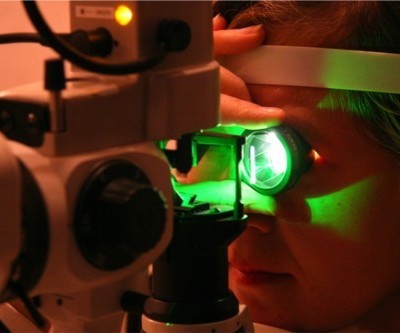
Интравитреальное введение лекарственных препаратов может выполнять только опытный специалист — офтальмохирург. Процедура проводится исключительно в операционной специализированного глазного отделения в условиях асептики и антисептики.
Перед началом манипуляций тщательно дезинфицируется кожа вокруг глаза и веки. Проводится местная анестезия каплями, затем на удалении 4 мм от лимба в склеру и граничащую с ней плоскую часть цилиарного тела вводится шприц с тонкой иглой для инъекций.
Игла достигает стекловидного тела и входит в него на глубину 2-3 мм. Посредством особого ограничителя глубина введения инъекционной иглы может регулироваться. Надавливая на поршень, врач вводит лекарственное средство в полость глаза (в стекловидное тело).
После выполнения инъекции проводят измерение ВГД. Его повышение требует выполнения парацентеза — прокола роговой оболочки у лимба. После процедуры обязательно закапывание глазных капель с антибактериальными и противовоспалительными свойствами.
При данном методе введения лекарственных средств возможно возникновение некоторых обратимых осложнений; к ним относят: реактивное повышение ВГД, возникновение синехий, катаракту, отслойку сетчатки, подвывих хрусталика, развитие увеита и эндофтальмита.
Видео процедуры
Интравитреальное введение Луцентиса
Лекарственное средство Луцентис применяется для лечения влажной формы возрастной макулодистрофии, диабетического отека макулы и отека сетчатки, спровоцированного окклюзией ее вен.
Это препарат на основе ранибизумаба — фрагмента моноклонального антитела к эндотелиальному фактору роста А (VEGF-A).
Разработанный специально для офтальмологических нужд, он обеспечивает хорошую эффективность инъекционной терапии и вполне безопасен.
- Под действием ранибизумаба, обеспечивающего патогенетический вариант терапии, характерный для ВМД чрезмерный ангиогенез уменьшается, и толщина сетчатки нормализуется.
- Оказывая воздействие только на активные формы фактора роста сосудов, Луцентис очень быстро проникает в ткани сетчатки, устраняя макулярный отек, ограничивая область поражения, исключая прогрессирование ангионеогенеза и возникновение новых гематом.
- ПОДРОБНЕЕ О ВВЕДЕНИИ ЛУЦЕНТИСА
Перед назначением препарата, пациенту необходимо пройти полную компьютерную диагностику системы зрения.
Только получив данные о полной картине состояния органа зрения, специалист офтальмолог может сделать прогноз на исход заболевания и принять решение о необходимости или нецелесообразности применения препарата Луцентис. Тогда же по показаниям составляется схема его интравитреального введения.
Как правило, курс терапии включает 3 инъекции препарата, каждая из которых выполняется строго раз в месяц. Обычно этого достаточно, чтобы состояние стабилизировалось.
В дальнейшем число инъекций может варьироваться в течение года в соответствии с текущей ситуацией и состоянием функции зрения пациента.
Интервал между инъекциями Луцентиса должен составлять не менее месяца, в течение которого необходимо прибыть на осмотр для контроля остроты зрения и зрительных функций. За состоянием макулы при этом осуществляется контроль посредством оптического когерентного томографа.
Данное устройство позволяет получать 2- и 3-мерные изображения необходимых областей сетчатки и зрительного нерва. Благодаря высокой разрешающей способности и скорости работы, существенно расширяются протоколы исследований, состояние глазного дна получает максимально точную и быструю оценку.
Интравитреальное введение Озурдекса
Препарат Озурдекс является интравитреальным имплантатом на основе дексаметазона — сильнодействующего стероида с противовоспалительным действием .
Дексаметазон способен купировать даже выраженное воспаление, убирать отеки, восстанавливать нормальную проницаемость капилляров, устранять отложение фибрина, налаживать фагоцитоз в области воспаления. Под действием дексаметазона прекращается рост эндотелия сосудов, останавливается высвобождение простагландинов, который является медиатором цистоидного макулярного отека.
Макулярный отек – ответная реакция тканей сетчатки при окклюзии ее центральной вены или ветвей. Под окклюзией вен понимают их закупорку и непроходимость капилляров, чаще всего образующихся по причине стойкой гипертонии и выраженного атеросклероза.
ПОДРОБНЕЕ О ВВЕДЕНИИ ОЗУРДЕКСА
Для снятия макулярного отека, грозящего утерей зрительных функций глаза, опытный специалист-офтальмолог выполняет введение имплантата Озурдекса, находящегося в аппликаторе. Введение выполняется разово интравитреально. Рекомендуемая дозировка составляет один имплантат в область поражения.
Повторное введение возможно при снижении остроты зрения в ответ на проводимую терапию, когда офтальмолог уверен, что возможные риски сопоставимы или меньше потенциального полезного эффекта.
Таким образом, когда разовое использование Озурдекса приводит к стабильному улучшению зрительных функций пациента, повторного введения интравитреального имплантата не понадобится.
Действие препарата сохраняется не менее полугода.
Интравитреальное введение Гемазы
Офтальмологический препарат Гемаза хорошо сочетается с эмоксипином и дексаметазоном, обладает выраженными фибринолитическими и тромболитическими свойствами. Применяется в клинической практике при:
- Окклюзиях и тромбозе артерий, вен и ветвей сетчатки;
- Гифеме, гемофтальме;
- Кровоизлияниях внутрь глаза (субретинальных, интраретинальных и преретинальных);
- Спаечном процессе после хирургического лечения глаукомы, а также в качестве его профилактики.
ПОДРОБНЕЕ О ВВЕДЕНИИ ГЕМАЗЫ
Интравитреальное введение антибиотика – наиболее частая процедура из всех перечисленных. Техника ее проведения во многом схожа с вышеописанной, однако имеет ряд отличий.
Так, после введения иглы в стекловидное тело врач выполняет забор 0,1 мл вещества, с целью дальнейшего лабораторного исследования. После чего иглу отсоединяют, оставляя внутри, и осуществляют замену шприца.
Затем выполняют введение раствора антибиотика, и игла удаляется.
Процедуру может выполнять только квалифицированный врач-офтальмолог. Он же проводит расчет дозировки препарата, в соответствии с тяжестью процесса и индивидуальным состоянием пациента, так как осложнением введения чрезмерных доз антибактериальных средств может стать токсическое поражение сетчатой оболочки.
Как правило, дозировка антибиотика для интравитреального введения составляет 0,4 мг в 0,1-0,2 мл растворителя. Кратность введения назначенного препарата обусловлена терапевтическим эффектом средства, а также силой его и длительностью.
Одним из свойств стекловидного тела является способность сохранять не менее трех суток большинство антибиотиков в терапевтической концентрации, что необходимо учитывать при назначении препаратов. Не менее важно иметь ввиду корреляцию концентрации вводимого вещества с выраженностью воспалительного процесса.
Назначение интравитреальных инъекций дает наибольший эффект при очаговом, диффузном или смешанном воспалительном процессе, внутриглазной инфекции на начальной стадии ее развития. Терапевтический эффект введения антибиотика интравитреально уже во второй стадии эндофтальмита заметно уменьшается.
При дальнейшем развитии процесса подобные инъекции антибактериальных средств нецелесообразны.
Цена интравитреального введения лекарственных препаратов
Врачи нашей клиники имеют высокую профессиональную квалификацию, что дает им право выполнять все виды интравитреальных инъекций.
Благодаря оснащению клиники новейшим высокотехнологичным оборудованием, наши специалисты имеют возможность тщательного контроля над над состоянием пациента и динамичного мониторинга проводимого лечения.
Стоимость интравитреального введения лекарственных препаратов можно посмотреть ниже.
Введение препаратов: Озурдекс, Эйлеа, Луцентис
Интравитреальная инъекция — метод введения лекарственных средств напрямую в стекловидное тело. В зависимости от заболевания вводятся различные препараты — или кортизон или новый вид препаратов – анти-VEGF препараты.
Инъекции делаются специалистом-офтальмологом при заболеваниях сетчатки и макулы в определённые области. При применении инъекций крайне важно следовать строгим правилам стерильности и пользоваться специально разработанными инструментами, с помощью которых процесс проходит безболезненно.
- Озурдекс Аллерган, США
- Имплант для интравитреального введения, содержит Дексаметазон в дозе 700 мкг.
- Показания: — макулярный отёк возникший в результате окклюзии центральной вены сетчатки или её ветвей.
Эйлеа (афлиберцепт), Bayer — рекомбинантный гибридный белок, состоящий из фрагментов внеклеточных доменов человеческих рецепторов VEGF 1 и 2. Действует как растворимый рецептор-ловушка, связывающий VEGF-A (сосудистый эндотелиальный фактор роста А) и PIGF (плацентарный фактор раста).
Показания:
- Неоваскулярная («влажная» форма) возрастной макулярной дегенерации.
- Макулярный отёк вследствие окклюзии вен сетчатки.
- Диабетический макулярный отёк.
- Миопическая хориоидальная неоваскуляризация.
Луцентис (ранимизумаб), Novartis фрагмент гуманизированного антителам к эндотелиальному фактору роста А (VEGF-A). Подавляя рост новообразованных сосудов хориоидеи в сетчатку, останавливает дальнейшее развитие отёка.
Показания:
- «Влажная»форма возрастной макулярной дегенерации.
- Диабетический макулярный отёк.
- Отёк макулы вследствие окклюзии вен сетчатки.
- Хориоидальная неоваскуляризация, обусловленная патологической миопией.
Цены:
| Луцентис | 55 000 р. |
| Эйлеа | 55 000 р. |
| Озурдекс | 65 000 р. |
Лечение сетчатки: специалисты
Евграфов Владимир Юрьевич
Доктор медицинских наук, профессор кафедры офтальмологии факультета дополнительного профессионального образования РНИМУ им. Н.И. Пирогова, врач высшей категории с 1996 г.
Медицинский стаж более 27 лет
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись на прием
Интравитреальное введение Луцентиса и Озурдекса в Челябинске
Скорая помощь вашему зрению Как проходит эта процедура в нашей клинике? Какие могут возникнуть осложнения? Почему все больше людей обращается в нашу клинику? Цены на услугу
Эти медикаменты можно назвать своеобразными внутриглазными имплантами. Препараты укрепляют нормальные сосуды, снабжающие глаз кислородом и питательными веществами, и препятствуют образованию аномальных и слабых сосудов, которые являются «дырявыми» в прямом смысле слова. Количество кровотечений и утечек внутриглазной жидкости в область макулы уменьшается.
Скорая помощь вашему зрению
Интравитреальная инъекция – это введение лекарственного препарата непосредственно в глаз, в стекловидное тело. Обычно эта процедура назначается людям, страдающим тяжелыми заболеваниями сетчатки, макулы и сосудов глаз.
На данный момент, интравитреальные инъекции Луцентиса и Озурдекса являются самым эффективным методом в борьбе с такими серьезными болезнями, как возрастная макулярная дегенерация, диабетическая ретинопатия, патологическая миопия и тромбоз центральной вены сетчатки.
По наблюдениям наших специалистов, значительное улучшение наступает более чем у 90% пациентов.
Луцентис предназначен для лечения:
- неоваскулярной (влажной) формы возрастной макулярной дегенерации;
- диабетического отёка макулы;
- отёка макулы вследствие окклюзии центральной вены сетчатки и её ветвей;
- снижения остроты зрения, вызванного хориоидальной неоваскуляризацией, обусловленной патологической миопией.
Озурдекс предназначен для лечения отёка макулы вследствие окклюзии центральной вены сетчатки и её ветвей.
Как проходит эта процедура в нашей клинике?
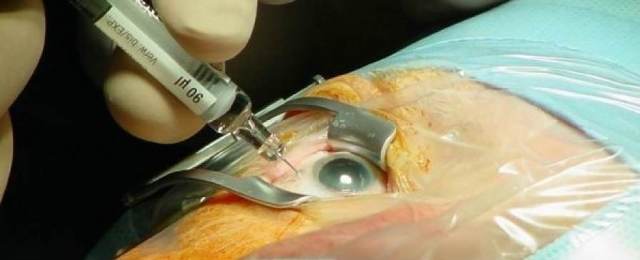
Интравитреальное введение Луцентиса и Озурдекса в глаз делают строго в условиях операционной под местной капельной анестезией.
Хирург продезинфицирует область инъекции и введет очень тонкую иглу в стекловидное тело примерно на 2 мм.
Для предупреждения повышения внутриглазного давления в области роговицы дополнительно выполняется крошечный прокол. Вся процедура занимает не более 5 минут.
Никакой специальной подготовки к интравитреальной инъекции не требуется. За два дня до процедуры врач назначит вам антибактериальные и противовоспалительные препараты в целях профилактики.
Интравитреальное введение препаратов Луцентиса и Озурдекса не рекомендуется:
- при аллергической реакции на компоненты препаратов;
- во время беременности и кормления грудью;
- при инфекционных поражениях глаза;
- при возрасте младше 18 лет.
Какие могут возникнуть осложнения?
- Транзиторное повышение внутриглазного давления.
- Катаракта.
- Инфекционно-воспалительные процессы.
- Отслойка сетчатки.
- Подвывих хрусталика и пр.
В нашей клинике риск возникновения осложнений сведен к минимуму.
Все интравитреальные инъекции делают только опытные хирурги-офтальмологи, используются только стерильные инструменты, после процедуры все пациенты проходят тщательный осмотр.
Почему все больше людей обращается в нашу клинику?
Наша офтальмологическая клиника считается одной из лучших в Челябинске и Челябинской области. У нас есть самое современное лечебно-диагностическое оборудование. Благодаря богатому опыту и глубоким знаниям наших врачей, многие люди снова обрели хорошее зрение!
Цены на услугу
Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор
Лекарственная форма
Имплантат для интравитреального введения
Состав
Активное вещество: дексаметазон микронизированный — 0.7 мг
Фармакологическое действие
Противовоспалительное, противоаллергическое, глюкокортикоидное
Содержание
-
Макулярный отек вследствие окклюзии центральной вены сетчатки или ее ветвей.
-
Нарушения зрения вследствие диабетического макулярного отека (ДМО) у пациентов с артифакией; пациентов, имеющих недостаточный ответ на терапию, или тех, кому не подходит терапия препаратами, отличными от глюкокортикостероидов.
-
Воспаление сосудистой оболочки заднего отдела глаза, представляющее собой неинфекционный увеит.
Противопоказания
- Активная или предполагаемая глазная или периокулярная инфекция, включая активный герпетический (herpes simplex) эпителиальный кератит (древовидный кератит), вакцинию, ветряную оспу, микобактериальные инфекции и грибковые заболевания.
- Развитая стадия глаукомы (заболевание не контролируется с помощью только медикаментозной терапии).
- Гиперчувствительность к активному или любому другому компоненту препарата.
- Возраст до 18 лет.С осторожностью:- Герпетические инфекции глаза (herpes simplex) в анамнезе.
- Беременность и период лактации.
- Афакия.
У пациентов, принимающих антикоагулянты или антиагреганты.
Беременность и лактация
Опыт применения Озурдекса при беременности отсутствует, возможные риски неизвестны. Озурдекс возможно применять при беременности в тех случаях, когда предполагаемая польза для матери превышает потенциальный риск для плода.
При системном применении дексаметазон экскретируется с грудным молоком.
При местном применении, благодаря низкой системной абсорбции дексаметазона, влияние препарата на детей, находящихся на грудном вскармливании, не ожидается.
Однако ввиду отсутствия данных по экскреции препарата с грудным молоком, риск нельзя исключить полностью, поэтому при назначении Озурдекса в период лактации грудное вскармливание следует прекратить на время лечения.
Способ применения и дозы
Озурдекс представляет собой имплантат в аппликаторе, предназначенный строго для однократного интравитреального применения. Введение препарата должно проводиться квалифицированным офтальмологом, обладающим опытом интравитреальных инъекций. Рекомендуемая доза — один имплантат Озурдекс, вводимый интравитреально в пораженный глаз.
Повторное назначение препарата возможно в случае, если вслед за ответом на лечение наблюдается снижение остроты зрения, и если, по мнению лечащего врача, польза от повторного назначения превосходит потенциальный риск для здоровья пациента. При сохранении у пациента, достигнутого в ходе лечения улучшения остроты зрения, повторное назначение не требуется.
Также Озурдекс не следует назначать повторно пациентам с ухудшением остроты зрения, не замедлившимся после применения препарата. Данные о повторном применении препарата с интервалом менее 6 мес с даты первой инъекции ограничены.
Опыт повторного назначения более чем 2 имплантатов при макулярном отеке вследствие окклюзии центральной вены сетчатки или ее ветвей отсутствует.
Эффект от лечения после однократной инъекции наблюдается уже с 30-го дня, достигает максимума на 60-й день и остается статистически значимым до 90-го дня с даты инъекции. Показано, что эффект Озурдекса по предотвращению потери зрения численно превосходит эффект плацебо в течение 6 мес с даты инъекции.
Требования к процедуре проведения инъекции Проведение интравитреальной инъекции должно осуществляться в контролируемых асептических условиях с использованием стерильных перчаток, стерильной хирургической простыни, а также стерильного расширителя век. При использовании Озурдекса следуйте нижеприведенным инструкциям.
- Перед инъекцией необходимо обеспечить адекватную степень анестезии, нанести на конъюнктиву местное антисептическое средство и местный противомикробный препарат широкого спектра действия.
- Достаньте из коробки пакет с аппликатором и осмотрите его на предмет возможных повреждений. Затем в стерильном поле вскройте пакет и осторожно поместите аппликатор в стерильный лоток. Осторожно снимите защитный колпачок аппликатора. 3) Держа аппликатор в одной руке, другой рукой аккуратно вытяните предохранительный лепесток, избегая его изгибания или скручивания.
- Приблизив срез иглы аппликатора непосредственно к склере, продвиньте иглу приблизительно на 1 мм внутрь нее, затем направьте аппликатор к центру глаза и продвиньте иглу в полость стекловидного тела до соприкосновения силиконовой муфточки иглы с поверхностью конъюнктивы.
- Медленно до щелчка нажмите кнопку на аппликаторе, выдвигающую имплантат сквозь иглу. Перед выведением аппликатора из глаза, убедитесь, что кнопка на аппликаторе нажата полностью, то есть, зафиксирована вровень с поверхностью корпуса аппликатора.
- Выведение иглы следует проводить в обратной последовательности.
- После выведения иглы выполните стандартные постинъекционные процедуры.
Каждый аппликатор можно использовать только однократно для одного глаза.
Побочные эффекты
- Со стороны органа зрения: повышение внутриглазного давления, конъюнктивальное кровоизлияние, глазная гипертензия, отслоение стекловидного тела, катаракта, субкапсулярная катаракта, кровоизлияние в стекловидное тело, зрительные нарушения (пятно, линия или затемнение), помутнения стекловидного тела (включая плавающие помутнения стекловидного тела), боль в глазу, фотопсия, отек конъюнктивы, клеточная инфильтрация передней камеры глаза, гиперемия конъюнктивы, разрыв сетчатки, опалесценция водянистой влаги передней камеры глаза.
- Со стороны нервной системы: головная боль.
Передозировка
В случае передозировки следует контролировать внутриглазное давление. При его повышении — лечение симптоматическое.
Условия и сроки хранения
Хранить в недоступном для детей месте! Срок годности:3 года.
Не использовать препарат по истечении срока годности, указанного на упаковке.
Какая цена Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор в аптеках?
Вы можете купить Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор в аптеках по цене от 54 349 a.
Кто является производителем Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор?
Компанией производителем Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор является – Аллерган Фармасьютикэлз Айэрлэнд, Ирландия
Есть ли на Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор скидка?
Информацию об акциях и скидках на Озурдекс имплантат для интравитреального введения 0,7 мг №1 аппликатор уточняйте на нашем сайте или у менеджеров по телефону
Озурдекс в Москве
Со стороны эндокринной системы: снижение толерантности к глюкозе, стероидный сахарный диабет или манифестация латентного сахарного диабета, угнетение функции надпочечников, синдром Иценко-Кушинга (в т.ч. лунообразное лицо, ожирение гипофизарного типа, гирсутизм, повышение АД, дисменорея, аменорея, миастения, стрии), задержка полового развития у детей.
Со стороны обмена веществ: повышенное выведение ионов кальция, гипокальциемия, повышение массы тела, отрицательный азотистый баланс (повышенный распад белков), повышенное потоотделение, гипернатриемия, гипокалиемия.
Со стороны ЦНС: делирий, дезориентация, эйфория, галлюцинации, маниакально-депрессивный психоз, депрессия, паранойя, повышение внутричерепного давления, нервозность или беспокойство, бессонница, головокружение, вертиго, псевдоопухоль мозжечка, головная боль, судороги.
Со стороны сердечно-сосудистой системы: аритмии, брадикардия (вплоть до остановки сердца); развитие (у предрасположенных пациентов) или усиление выраженности хронической сердечной недостаточности, изменения на ЭКГ, характерные для гипокалиемии, повышение АД, гиперкоагуляция, тромбозы. У больных с острым и подострым инфарктом миокарда — распространение очага некроза, замедление формирования рубцовой ткани, что может привести к разрыву сердечной мышцы; при интракраниальном введении — носовое кровотечение.
- Со стороны пищеварительной системы: тошнота, рвота, панкреатит, стероидная язва желудка и двенадцатиперстной кишки, эрозивный эзофагит, кровотечения и перфорация ЖКТ, повышение или снижение аппетита, метеоризм, икота; редко — повышение активности печеночных трансаминаз и ЩФ.
- Со стороны органов чувств: задняя субкапсулярная катаракта, повышение внутриглазного давления с возможным повреждением зрительного нерва, склонность к развитию вторичных бактериальных, грибковых или вирусных инфекций глаз, трофические изменения роговицы, экзофтальм.
- Со стороны костно-мышечной системы: замедление роста и процессов окостенения у детей (преждевременное закрытие эпифизарных зон роста), остеопороз (очень редко — патологические переломы костей, асептический некроз головки плечевой и бедренной кости), разрыв сухожилий мышц, стероидная миопатия, снижение мышечной массы (атрофия).
- Дерматологические реакции: замедленное заживление ран, петехии, экхимозы, истончение кожи, гипер- или гипопигментация, стероидные угри, стрии, склонность к развитию пиодермии и кандидозов.
Аллергические реакции: генерализованные (в т.ч. кожная сыпь, зуд кожи, анафилактический шок) и при местном применении.
Эффекты, связанные с иммунодепрессивным действием: развитие или обострение инфекций (появлению этого побочного эффекта способствуют совместно применяемые иммунодепрессанты и вакцинация).
Местные реакции: при парентеральном введении — некроз тканей.
При наружном применении: редко — зуд, гиперемия, жжение, сухость, фолликулит, угревая сыпь, гипопигментация, периоральный дерматит, аллергический дерматит, мацерация кожи, вторичная инфекция, атрофия кожи, стрии, потница. При длительном применении или нанесении на обширные участки кожи возможно развитие системных побочных эффектов, характерных для ГКС.
Тромбоз Центральной Вены Сетчатки + Метод Лечения (2021) Киев + Цены
jpg» alt=»Тромбоз центральной вены сетчатки » width=»1024″>
Тромбоз центральной вены сетчатки — это закупорка вены, в следствии которой нарушается нормальный отток крови из глаза.
Тромбоз может произойти в главной вене сетчатки (окклюзия центральной вены сетчатки), либо в одной из ее ветвей (окклюзия ветви центральной вены сетчатки).
Эта болезнь опасна сама по себе (поскольку ухудшает зрение), а также способна вызвать развитие других патологий, таких как помутнение стекловидного тела, отслойка сетчатки, глаукому и другие.
Симптомы тромбоза вен сетчатки
- Окклюзия центральной вены сетчатки вызывает безболезненную, но внезапную потерю зрения. Если пораженный участок находится на периферии ( при тромбозе ветвей), заболевание может оставаться незамеченным и не проявляться никакими симптомами.
- В редких случаях бессимптомного течения окклюзии вены, основными симптомами может быть появление прозрачных или темных элементов неправильной формы в поле зрения. Это может произойти вследствии излития крови из кровеносных сосудов в стекловидный гель глаза.
Причины тромбоза вен сетчатки
- Компрессия соседней артерии сетчатки (то есть, артерии, находятся рядом с сетчаткой)
- Заболевания, которые влияют на кровеносные сосуды, такие как: диабет, глаукома, повышенное артериальное давление и уплотнение артерий (атеросклероз)
- Закупорка вены сетчатки также может быть вызвана сгустком крови (тромбом)
- Разрастание аномальных сосудов (неоваскуляризация), которые склонны к кровоизлияниям
Факторы риска тромбоза вен сетчатки
- Неконтролируемое высокое кровяное давление
- Избыточный вес (значительное увеличение нормального индекса массы тела)
- Сердечно-сосудистые болезни
- Глаукома
- Дисбаланс в свертывающей системе крови (этот фактор, в основном, провоцирует тромбоз центральной вены сетчатки у молодых пациентов)
Центр Клинической Офтальмологии предлагает услуги для решения проблем со зрением
Диагноз — окклюзия центральной вены сетчатки, как правило, устанавливается на основе осмотра, симптомов пациента и аппаратной диагностики.
Когда врач проводит осмотр, он видит характерные признаки кровоизлияний сетчатки и уже может установить предварительный диагноз.
Для подтверждения и исключения других болезней с подобными проявлениями, проводится оптическая когерентная томография и /или флуоресцентная ангиография, что скорее всего покажет закупорку или разрастания аномальных сосудов, склонных к кровоизлияниям.
Когда диагноз установлен, необходимо выявить причины появления тромбоза центральной вены сетчатки. С этой целью проводятся дополнительные тесты:
- Измерения кровяного давления в динамике
- Определение уровня холестерина или липидов крови
- Анализы крови для определения показателей свертывающей системы крови
У пациентов с тромбозом центральной вены сетчатки, существует риск неоваскуляризации (разрастанию новых неполноценнных сосудов, склонных к кровоизлияниям).
Поэтому, лучшим методом лечения является интравитреальная терапия, представляющая собой периодическое введение в глаз препаратов, которые уменьшают или предупреждают рост недоброкачественных кровеносных сосудов.
Такими препаратами являются Ранибизумаб (Lucentis®) и афильберцепт (Eylea®).
Хотя препараты против тромбоза центральной вены сетчатки уменьшают отек, они не являются лекарствами, которые дают мгновенный эффект. Поскольку со временем препараты выводятся из глаза, их эффект является временным.
Поэтому инъекции нужно делать постоянно, по установленному врачом графику. Надо быть готовыми к тому, что случаи излечения после одной инъекции случаются очень редко.
В основном, интравитреальные введения — это долговременная терапия, которую нужно проходить несколько раз (по назначению врача!).
Вместе с интравитреальной терапией также может быть применено лазерное лечение. Лазерная терапия предусматривает направление световых лазерных импульсов к сетчатке. С помощью лазера проводится манипуляция, которая блокирует патологическое разрастание сосудов,тем самым повышая поступление кислорода в центральные отделы сетчатки и макулу.
Интравитреальные инъекции стероидов является еще одним вариантом лечения тромбоза центральной вены сетчатки. И могут помочь людям, которые не имеют выраженного положительного эффекта от других методов . Использование постепенно высвобождающихся стероидов, имплантированных в полость глаза (дексаметазон или Ozurdex®), значительно снижают макулярный отёк и риск развития осложнений тромбоза.
Как Вы видите, серьезная болезнь, может в начале проявлять себя достаточно умеренными симптомами или развиваться вообще без них. Поэтому так важно заботиться о состоянии здоровья своих глаз и делать профилактические осмотры раз в полгода. И срочно обращаться к офтальмологу при любых нетипичных ощущениях в глазах или при нарушениях зрения!
Дексаметазон купить в Орехово-Зуево, цена на Deksametazon, недорого заказать в интернет-аптеке, инструкция по применению, состав, отзывы
Показания
Системные заболевания соединительной ткани (системная красная волчанка, склеродермия, узелковый периартериит, дерматомиозит, ревматоидный артрит).
Острые и хронические воспалительные заболевания суставов: подагрический и псориатический артрит, остеоартроз (в том числе посттравматический), полиартрит, плечелопаточный периартрит, анкилозирующий спондилит (болезнь Бехтерева), ювенильный артрит, синдром Стилла у взрослых, бурсит, неспецифический тендосиновит, синовит и эпикондилит. Ревматическая лихорадка, острый ревмокардит.
Острые и хронические аллергические заболевания: аллергические реакции на лекарственные средства и пищевые продукты, сывороточная болезнь, крапивница, аллергический ринит, ангионевротический отек, лекарственная экзантема, поллиноз.
Заболевания кожи: пузырчатка, псориаз, экзема, атопический дерматит, диффузный нейродермит, контактный дерматит (с поражением большой поверхности кожи), токсидермия, себорейный дерматит, эксфолиативный дерматит, токсический эпидермальный некролиз (синдром Лайелла), буллезный герпетиформный дерматит, злокачественная экссудативная эритема (синдром Стивенса-Джонсона).
Отек головного мозга (только после подтверждения симптомов повышения внутричерепного давления результатами магнитно-резонансной или компьютерной томографии), обусловленный опухолью головного мозга и/или связанный с хирургическим вмешательством, или лучевом поражении. Аллергические заболевания глаз: аллергические язвы роговицы, аллергические формы конъюнктивита.
Воспалительные заболевания глаз: симпатическая офтальмия, тяжелые вялотекущие передние и задние увеиты, неврит зрительного нерва. Первичная или вторичная надпочечниковая недостаточность (в том числе состояние после удаления надпочечников). Врожденная гиперплазия надпочечников. Заболевания почек аутоиммунного генеза (в том числе острый гломерулонефрит), нефротический синдром.
Подострый тиреоидит. Заболевания органов кроветворения: агранулоцитоз, панмиелопатия, аутоиммунная гемолитическая анемия, острые лимфо- и миелоидный лейкозы, лимфогранулематоз, тромбоцитопеническая пурпура, вторичная тромбоцитопения у взрослых, эритробластопения (эритроцитарная анемия), врожденная (эритроидная) гипопластическая анемия.
Заболевания легких: острый альвеолит, фиброз легких, саркоидоз II-III стадии. Бронхиальная астма (при бронхиальной астме препарат назначается только при тяжелом течении, неэффективности или невозможности принимать ингаляционные ГКС). Туберкулезный менингит, туберкулез легких, аспирационная пневмония (в сочетании со специфической химиотерапией).
Бериллиоз, синдром Леффлера (не поддающийся другой терапии). Рак легкого (в комбинации с цитостатиками). Рассеянный склероз. Заболевания ЖКТ: язвенный колит, болезнь Крона, локальный энтерит. Гепатит. Профилактика реакции отторжения трансплантата в составе комплексной терапии. Гиперкальциемия на фоне онкологических заболеваний, тошнота и рвота при проведении цитостатической терапии. Миеломная болезнь. Проведение пробы при дифференциальной диагностике гиперплазии (гиперфункции) и опухолей коры надпочечников.
Для кратковременного применения по «жизненным» показаниям единственным противопоказанием является повышенная чувствительность к дексаметазону или вспомогательным компонентам препарата, системный микоз, период грудного вскармливания, применение живых и ослабленных вакцин с иммуносупрессивными дозами препарата.
Препарат Дексаметазон — КРКА противопоказан пациентам с непереносимостью лактозы, дефицитом лактазы и синдромом глюкозо-галактозной мальабсорбции, т. к. в состав препарата Дексаметазон — КРКА входит лактоза.
С осторожностью Паразитарные и инфекционные заболевания вирусной, грибковой или бактериальной природы (в настоящее время или недавно перенесенные, включая недавний контакт с больным) — простой герпес, опоясывающий герпес (виремическая фаза), ветряная оспа, корь, амебиаз, стронгилоидоз (установленный или подозреваемый), активный и латентный туберкулез.
Применение препарата при тяжелых инфекционных заболеваниях возможно только на фоне специфической противомикробной терапии. Пре- и поствакцинальный период (8 недель до и 2 недели после вакцинации), лимфаденит после прививки БЦЖ, иммунодефицитные состояния (в т. ч. СПИД или ВИЧ-инфицирование).
Заболевания желудочно-кишечного тракта: язвенная болезнь желудка и 12-перстной кишки, эзофагит, гастрит, острая или латентная пептическая язва, недавно созданный анастомоз кишечника, язвенный колит с угрозой перфорации или абсцедирования, дивертикулит. Заболевания сердечно-сосудистой системы, в т. ч.
недавно перенесенный инфаркт миокарда (у пациентов с острым и подострым инфарктом миокарда возможно распространение очага некроза, замедление формирования рубцовой ткани и вследствие этого — разрыв сердечной мышцы), декомпенсированная хроническая сердечная недостаточность (ХСН), артериальная гипертензия, гиперлипидемия. Эндокринные заболевания: сахарный диабет (в т. ч.
нарушение толерантности к углеводам), тиреотоксикоз, гипотиреоз, болезнь Иценко-Кушинга.
Тяжелая хроническая почечная и/или печеночная недостаточность, нефроуролитиаз, гипоальбуминемия и состояния, предрасполагающие к ее возникновению, системный остеопороз, миастения gravis, острый психоз, тяжелые аффективные расстройства (в том числе и в анамнезе), ожирение (III-IV степени), полиомиелит (за исключением формы бульбарного энцефалита), открытоугольная и закрытоугольная глаукома, применение препарата у пациентов пожилого возраста (в связи с высоким риском развития остеопороза и артериальной гипертензии), инфекция глаз, обусловленная вирусом простого герпеса (риск перфорации роговицы), при беременности. У детей в период роста ГКС должны применяться только по абсолютным показаниям и под особо тщательным наблюдением лечащего врача. Применение при беременности и в период грудного вскармливания Дексаметазон проникает через плаценту (может достигать высоких концентраций в организме плода) и в грудное молоко. В период беременности, особенно в I триместре, или у женщин, планирующих беременность, применение препарата Дексаметазон — КРКА показано только в том случае, если ожидаемый лечебный эффект превышает риск отрицательного влияния на организм матери или плода. ГКС следует назначать при беременности только по абсолютным показаниям. При длительной терапии в период беременности не исключена возможность нарушения роста плода. В случае применения в III триместре беременности существует опасность возникновения атрофии коры надпочечников у плода, что может потребовать проведения заместительной терапии у новорожденного. Применение ГКС при беременности у животных может вызывать аномалии развития плода, включая расщепление неба, задержку внутриутробного роста, влияние на рост и развитие головного мозга. Доказательств того, что применение ГКС приводит к увеличению частоты врожденных аномалий у человека, таких как расщепление неба/губы, нет. Если необходимо проводить лечение препаратом во время грудного вскармливания, то кормление грудью следует прекратить.
Способ применения и дозы
Внутрь, в индивидуально подбираемых дозах, величина которых определяется видом заболевания, степенью его активности и характером ответа пациента. Средняя суточная доза — 0,75-9 мг. В тяжелых случаях могут применяться и большие дозы, разделенные на 3-4 приема. Максимальная суточная доза составляет обычно 15 мг.
После достижения терапевтического эффекта дозу постепенно уменьшают (обычно на 0,5 мг в 3 дня) до поддерживающей — 2-4,5 мг/сутки. Минимально эффективная доза — 0,5-1 мг/сутки. Детям (в зависимости от возраста) назначают 83,3-333,3 мкг/кг или 2,5-10 мг/м2/сутки в 3-4 приема.
Продолжительность применения дексаметазона зависит от характера патологического процесса и эффективности лечения и составляет от нескольких дней до нескольких месяцев и более. Лечение прекращают постепенно (в конце назначают несколько инъекций кортикотропина).
При бронхиальной астме, ревматоидном артрите, язвенном колите — 1,5-3 мг/сутки, при системной красной волчанке — 2-4,5 мг/сутки, при онкогематологических заболеваниях — 7,5-10 мг.
Для лечения острых аллергических заболеваний целесообразно комбинировать парентеральное и пероральное введение: 1 день — 4-8 мг парентерально, 2 день — внутрь, 4 мг 3 раза в день, 3, 4 день — внутрь, 4 мг 2 раза в день, 5, 6 день — 4 мг/сутки, внутрь, 7 день — отмена препарата. Проба с дексаметазоном (проба Лиддла) проводится в виде малого и большого тестов.
При малом тесте дексаметазон дают пациенту по 0,5 мг каждые 6 часов в течение суток (то есть в 8 часов утра, в 14 часов, в 20 часов и в 2 часа ночи). Мочу для определения 17-оксикортикостероидов или свободного кортизола собирают с 8 часов утра до 8 часов утра 2 дня до назначения дексаметазона и также 2 дня в те же временные промежутки после приема указанных доз дексаметазона.
Эти дозы дексаметазона угнетают образование кортикостероидов почти у всех практически здоровых лиц. Через 6 часов после последней дозы дексаметазона содержание кортизола в плазме ниже 135-138 нмоль/л (меньше 4,5-5 мкг/100 мл).
Снижение выведения 17-оксикортикостероидов ниже 3 мг/сутки, а свободного кортизола ниже 54-55 нмоль/сутки (ниже 19-20 мкг/сутки) исключает гиперфункцию коры надпочечников. У лиц, страдающих болезнью или синдромом Иценко-Кушинга, при проведении малого теста изменения секреции кортикостероидов не отмечается.
При проведении большого теста дексаметазон назначают по 2 мг каждые 6 часов в течение 2 суток (то есть 8 мг дексаметазона в день). Также проводят сбор мочи для определения 17-оксикортикостероидов или свободного кортизола (при необходимости определяют свободный кортизол в плазме). При болезни Иценко-Кушинга отмечается снижение выведения 17-оксикортикостероидов или свободного кортизола на 50 % и более, в то время как при опухолях надпочечников или адренокортикотропно-эктопированном (или кортиколиберин-эктопированном) синдроме выведение кортикостероидов не изменяется. У некоторых пациентов с адренокортикотропно-эктопированным синдромом снижения выведения кортикостероидов не выявляется даже после приема дексаметазона в дозе 32 мг/сутки.
Побочные действия
Частота развития и выраженность побочных эффектов зависят от длительности применения, величины используемой дозы и возможности соблюдения циркадного ритма назначения. Обычно дексаметазон хорошо переносится. Он обладает низкой МКС активностью, то есть его влияние на водно-электролитный обмен невелико.
Как правило, низкие и средние дозы дексаметазона не вызывают задержки Na+ и воды в организме, повышенной экскреции K+. Описаны следующие побочные эффекты: Инфекционные и паразитарные заболевания: развитие или обострение инфекций (появлению этого побочного эффекта способствуют одновременно применяемые иммунодепрессанты и вакцинация), маскирование инфекций.
Нарушения со стороны крови и лимфатической системы: умеренный лейкоцитоз, лейкоцитурия, лимфопения, эозинопения, полицитемия. Нарушения со стороны иммунной системы: генерализованные (кожная сыпь, кожный зуд, анафилактический шок), местные аллергические реакции.
Нарушения со стороны эндокринной системы: снижение толерантности к глюкозе, «стероидный» сахарный диабет или манифестация латентного сахарного диабета, угнетение функции надпочечников, синдром Иценко-Кушинга (лунообразное лицо, ожирение гипофизарного типа, гирсутизм, повышение АД, дисменорея, аменорея, миастения, стрии), задержка полового развития у детей.
Нарушения со стороны обмена веществ и питания: гиперхолестеринемия, повышенное выведение Ca2+, гипокальциемия, повышение массы тела, отрицательный азотистый баланс (повышенный распад белков), повышенное потоотделение, эпидуральный липоматоз.
Обусловленные МКС активностью — задержка жидкости и Na+ (периферические отеки), гипернатриемия, гипокалиемический синдром (гипокалиемия, аритмия, миалгия или спазм мышц, необычная слабость и утомляемость).
Нарушения психики: нервозность или беспокойство, бессонница, эмоциональная лабильность, делирий, дезориентация, эйфория, галлюцинации, маниакально-депрессивный психоз, депрессия, паранойя, склонность к суициду. Нарушения со стороны нервной системы: повышение внутричерепного давления, псевдоопухоль мозжечка, головная боль, судороги.
Нарушения со стороны органа зрения: нечеткость зрения, задняя субкапсулярная катаракта, повышение внутриглазного давления с возможным повреждением зрительного нерва, склонность к развитию вторичных бактериальных, грибковых или вирусных инфекций глаз, трофические изменения роговицы, экзофтальм, перфорация роговицы, центральная серозная хориоретинопатия.
Нарушения со стороны органа слуха и лабиринтные нарушения: головокружение, вертиго.
Нарушения со стороны сердца и сосудов: аритмии, брадикардия (вплоть до остановки сердца), развитие (у предрасположенных пациентов) или прогрессирование ХСН, электрокардиографические изменения, характерные для гипокалиемии, повышение АД, гиперкоагуляция, тромбозы и тромбоэмболии, васкулит, увеличение ломкости капилляров.
У пациентов с острым и подострым инфарктом миокарда — распространение очага некроза, замедление формирования рубцовой ткани, что может привести к разрыву сердечной мышцы.
Нарушения со стороны пищеварительной системы: тошнота, рвота, боль в животе, чувство дискомфорта в эпигастральной области, панкреатит, «стероидная» язва желудка и 12-перстной кишки, эрозивный эзофагит, кровотечения и перфорация стенки желудка и кишечника, повышение или снижение аппетита, метеоризм, икота. В редких случаях — повышение активности «печеночных» трансаминаз и щелочной фосфатазы. Нарушения со стороны скелетно-мышечной и соединительной ткани: замедление роста и процессов окостенения у детей (преждевременное закрытие эпифизарных зон роста), остеопороз (очень редко — патологические переломы костей, асептический некроз головки плечевой и бедренной кости), разрыв сухожилий мышц, «стероидная» миопатия, снижение мышечной массы (атрофия). Нарушения со стороны кожи и подкожных тканей: замедленное заживление ран, петехии, экхимозы, истончение кожи, атрофия кожи и подкожной клетчатки, гипер- или гипопигментация, «стероидные» угри, стрии, склонность к развитию пиодермии и кандидозов, нарушение пигментации кожи (гипо- или гиперпигментация), телеангиоэктазии. Общие расстройства и нарушения в месте введения: синдром «отмены».


 Евграфов Владимир Юрьевич
Евграфов Владимир Юрьевич