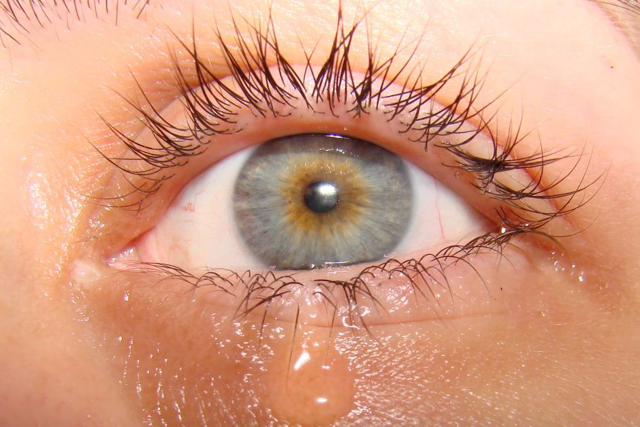
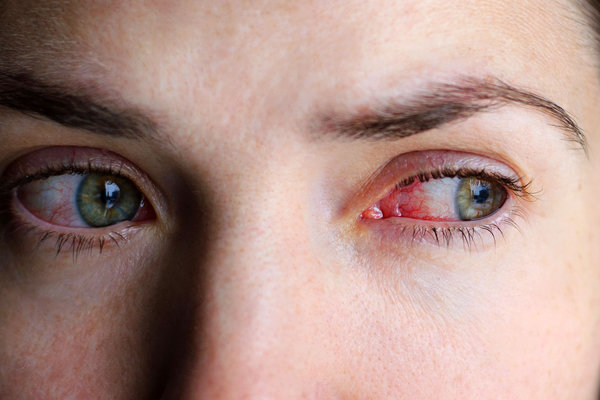
«Мои глаза сильно слезятся в морозную погоду. Доктор сказал, что это естественно. Прав ли он?» А. Горина, г. Львов
На вопрос читательницы отвечает врач-офтальмолог Московского ГУ МНТК «Микрохирургия глаза» имени С. Н. Федорова Ангелина Лысенко.
Причины слезотечения
Слезоотделение — процесс естественный и необходимый. Здоровый глаз всегда слегка влажен. Слёзы:
- промывают глаза,
- поддерживают их чистоту,
- защищают от инфекций.
В состав слезы, помимо воды и соли, входят природные антибактериальные вещества, которые предохраняют глаз от инфекций. Легкая влажность глаз является одним из показателей их здоровья.
Повышенная «слезливость»
Но есть повышенная «слезливость», постоянная «полная готовность» глаз к плачу. Слезы, вызванные сильными эмоциями, носят разовый характер и нередко приносят значительное облегчение. Этому способствует не только выход отрицательной энергии, но и очищение глаза слезой.
Вместе со слезами организм человека освобождается от гормонов стресса. Потому, поплакав, мы чувствуем себя более умиротворенными и спокойными.
Но бывает, что из глаз льются потоки слез не только во время эмоционального плача, а при взгляде на:
- яркий свет,
- сверкающий снег,
- солнечные блики.
Встречается повышенная слезливость на:
Реакция глаз на эти раздражители повышенной слезливостью допустима. Она будет более сильной при чувствительной роговице глаза.
В каждом отдельном случае, учитывая причину, можно помочь своим глазам. При акцентированной реакции на свет стоит пользоваться очками с затемненными стеклами, и не только летом.
Часто слезятся усталые глаза:
- утомленные работой за компьютером,
- долгим чтением при тусклом свете.
Для глаз, реагирующих слезами на перенапряжение, нужно выбрать более щадящий режим работы и не забывать о правилах гигиены зрения.
Болезненная форма слезоточивости
Но есть болезненная форма слезоточивости. Ею, по-видимому, и страдает автор письма. «Плач» на морозе, повышенная влажность глаз, «постоянное слезостояние» в течение всего дня — симптомы органических изменений.
В этих случаях самостоятельно недуг не побороть — следует обратиться к врачу-офтальмологу, который обследует глаз при помощи микроскопа. Причиной «морозных слез» чаще всего является:
- сужение
- или засорение слезного канальца.
С этим недугом, так мешающим женщине быть здоровой и красивой, справиться, как правило, несложно — необходимо разовое промывание слезных канальцев. Результаты процедуры проявляются мгновенно, а эффект держится в течение нескольких лет.
Слезы, вызванные сильными эмоциями, носят разовый характер и нередко приносят значительное облегчение
К отрицательным последствиям «слезливости» относится ухудшение внешнего вида:
- веки распухают,
- глаза краснеют,
- на лице появляются пигментные пятна.
Это — своеобразная аллергическая реакция на солевой состав слез.
Как снять покраснение и припухлость глаз
Чтобы снять покраснение и припухлость глаз, необходимо положить на веки чайные примочки комнатной температуры или слегка охлажденные. Для этого подходит черный и зеленый неароматизированный чай.
Чайные листья содержат вяжущие дубильные вещества и оказывают антибактерицидное и противоотечное действие. Листочки заваренного чая нужно завернуть в марлевые салфетки, слегка отжать и положить на закрытые глаза.
После слез чайные примочки не стоит делать лежа, так как в горизонтальном положении кровь приливает к голове и эффект может быть незначительным. Лучше принять комфортное положение в кресле.
Можно положить на веки кусочки сырого охлажденного картофеля, а затем поочередно промыть лицо прохладной и теплой водой.
Улучшают состояние глаз, помогают поддерживать уровень их влажности медовые закапывания. Их проводят курсом, рассчитанным на месяц.
Если болевые ощущения через несколько минут не исчезают, то концентрацию медового раствора увеличивать не стоит, более того, его можно сделать более слабым.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости
Медицинский центр Prima Medica
Глаза человека недостаточно защищены, и вполне реальна угроза проникновения в них предметов, которых там быть не должно: песчинка, небольшого размера насекомое, кусочек древесины, стекла или пластмассы и тому подобное. Ощущение инородного тела в глазу знакомо практически всем. Резкий порыв ветра и все глаза засыпаны песком.
Что делать, чтобы как можно скорее избавиться от такого дискомфорта, при этом, не навредив самому органу зрения?
Причины ощущения инородного тела в глазу
Это неприятное чувство дают нервные окончания, находящиеся на роговице глаза, которая является передним, защитным, слоем глазного яблока. Тканевые составляющие органа зрения просто испещрена нервными рецепторами – именно они и дают понять организму, что в глаз попало инородное тело, и поверхность глаза повреждена. Причины ощущения инородного тела в глазу могут быть такими: •
Физическая травма.
- Непосредственное попадание чужеродного предмета. Существует множество профессий, которые наиболее подвержены такому травмированию. Это лесорубы, камнетесы, столяры, сварщики и многие другие. Особенно повышает риск патологии отсутствие специальных защитных очков. Но это совсем не значит, что среднестатистический человек, не обремененный такой профессией, застрахован от получения ощущения инородного тела в глазу.
- Химическая травма глаза. Роговица может быть повреждена благодаря ее контакту с летучими химическими веществами (может быть получен химический ожег).
- Климатический аспект проблемы. Если на улице сильный ветер, то, по возможности, непогоду лучше переждать дома. Этого сделать не получается – необходимо постараться защитить свои глаза. В идеале — это надеть защитные очки.
- Причиной ощущения инородного тела в глазу могут стать линзы, которые современный человек носит достаточно активно. Спровоцировать дискомфорт может игнорирование элементарных правил их сберегания и ношения: плохое санирование, не очень аккуратное «одевание» и снятие. Могут появиться небольшие ранки, они то и побуждают возникновение такого ощущения.
- Нанести травму, вызывающую дискомфорт, могут и пары воды, капля кипятка или горячего масла. Небольшой точечный ожог способен создать неприятное ощущение. Потому необходимо быть очень аккуратными на кухне при работе с режущими предметами и горячими продуктами.
- Различные заболевания офтальмологического характера.
Симптомы ощущения инородного тела в глазу
Попав на глазную роговицу, чужеродный предмет приносит достаточно неприятный дискомфорт. Симптомы ощущения инородного тела в глазу:
- Повышенное слезоотделение.
- Наблюдается умеренная болезненность.
- Появляется ощущение жжения, покалывания.
- Чрезмерная раздражающая восприимчивость к дневному свету, проявляемая резью в роговице и слезливостью.
- Можно наблюдать гиперемию интересующей области.
- В некоторых случаях можно ощущать ухудшение четкости зрительного восприятия.
- Блефароспазм — неподконтрольное сокращение круговых глазных мышц. Часто является как ответная реакция организма на болевые проявления.
Некоторые предметы, например, стекло или металлическая стружка, при попадании в орган зрения могут не только повредить наружный эпителярный слой, но и более глубоко расположенные ткани (строму).
Такой ущерб более серьезен и при неоказании немедленной помощь провоцирует развитие воспалительного процесса, а в последствие отечность рогового слоя и гиперемию конъюнктивы. Если причина раздражения немедленно не устранена, может случиться инфицирование тканей.
В особо запущенных случаях, неоказание своевременной помощи способно вызвать необратимые некротические процессы в тканях, что неизменно приводит к полной или частичной потере зрения.
Такие симптомы способны себя проявлять и еще некоторое время после изъятия чужеродного предмета, вплоть до времени, когда полностью пропадет раздражение.
Диагностика ощущения инородного тела в глазу
В большинстве случаев диагностика ощущения инородного тела в глазу не представляет особых трудностей.
Само заключение о патологии основывается:
- На обработке жалоб пострадавшего.
- Результатах офтальмологического осмотра.
- Офтальмолог обычно очень аккуратно оттягивает, попеременно, верхнее и нижнее веко, чтобы убедиться в отсутствии инородных веществ в этих местах.
Если предмет проник глубоко, и разрушение затронуло не только слой эпителия, диагностика ощущения инородного тела в глазу несколько усложняется. В таком случае добавляются такие методы исследования:
- Тестирование на остроту зрения.
- Рентгенографический метод исследования глазной орбиты.
- Биомикроскопия – методика скрупулезного тестирования глазных тканей и структур глаза с использованием специально разработанной медицинской аппаратуры – щелевидной лампы.
- Диафаноскопия глаза и его придатков — просвечивание глазных тканей источником проходящего света.
- Ультразвуковая диагностика.
- Тестовая визуализация с применением офтальмоскопа.
- Гониоскопия – методика анализа угловой зоны передней камеры, запрятанной за полупрозрачной тканью роговицы (лимбом), который выполняют с использованием гониоскопа и специального щелевидного источника света.
Лечение ощущения инородного тела в глазу
Первое, что необходимо сделать, начиная лечение ощущения инородного тела в глазу – это аккуратно и быстро удалить чужеродный предмет из области глаза. Если это не особо тяжелый случай, который предусматривает немедленное вмешательство офтальмолога, то первую медицинскую помощь нужно оказать себе самостоятельно.
Для этого существует несколько способов удаления тела:
- Можно взять чистый носовой платок, который обязан быть у любого уважающего себя человека. И кончиком очень осторожно попытаться достать, предмет, выведя его за пределы глаза.
- Аналогично можно сделать и мокрым полотенцем.
- Особо «тонкослезым» людям можно постараться вымыть соринку слезой.
- Для этого случая подойдет и глубокий сосуд с чистой водой. Необходимо окунуть в него лицо: попробовать несколько раз под водой глаза то открывать, то закрывать. Такой метод даст возможность промыть глаза.
Если наблюдается более тяжелый случай поражения роговицы, то возникает необходимость использования анестетиков, специальных глазных капель, обладающих анестезирующим действием. Для этой роли подойдет, например, 0,25% раствор дикаина.
Дикаин – высокоэффективное сильное лекарственное средство, анестетик локального действия. По уровню активности существенно превышает показатели кокаина и новокаина.
Препарат прекрасно всасывается слизистой, но при этом отличается достаточно большой токсичностью, что в два раза выше данного параметра у кокаина и в десять, чем у новокаина.
Эта его характеристика и приводит к требованию особой осторожности в использовании дикаина.
Лекарственное средство вводят в пострадавший глаз по две – три капли.
При этом врач – офтальмолог может назначить, в зависимости от случая, различную концентрацию препарата: это может быть 0,25%, 0,5%, 1,0% или 2,0 % раствор, который еще дополнительно разводится 0,1% адреналина гидрохлоридом.
«Разбавитель» берется из расчета трех – пяти капель адреналина на 10 мл препарата дикаина. Полученная смесь используется либо как капли, либо как смазка слизистой оболочки глаза.
К противопоказаниям можно отнести общее тяжелое состояние больного или возраст пациента до 10 лет.
Данным раствором закапывают глаза и только после того, как начало действовать обезболивающее преступают к ликвидации попавшего в глаз предмета. Весь используемый для этой процедуры материал должен быть стерильным: дистиллированная вода, ватные тампоны. Тампон обмакивают в воде и очень аккуратно протирают им глаз. Движения должны быть плавными, в одном направлении.
Если присутствует ощущение инородного тела в глазу, но при этом причина визуально не видна, поскольку имеет небольшой размер, в поврежденный глаз капают специальные глазные капли, в состав которых входит специфическое подкрашивающее вещество флюоресцеин. Данный реактив дает возможность увидеть инородное тело и без труда его удалить.
После удаления, врач – офтальмолог оценивает степень поражения роговичного слоя. Если он незначителен, выписывается глазная мазь с антибиотиками, например, неомицин или неоспорин.
Повязки из неомицина (Neomycin) необходимо делать на протяжении двух – трех дней. Мазь наносят непосредственно на пораженный участок, можно немного выдавить на бинтовой тампон и уже его приложить к пораженному месту.
Бинт с мазью необходимо менять от одного до пяти раз в сутки (по назначению врача). Одноразово при концентрации 0,5% препарат можно применять в количестве от 25 до 50 г, если мазь имеет концентрацию в 2 %, доза снижается до 5 – 10 г.
При этом суточная дозировка соответственно не должна превышать цифр в 50 – 100 г (0,5% концентрация) и 10 – 20 г (при концентрации 2%).
К противопоказаниям применения данного препарата можно отнести индивидуальную непереносимость составляющих препарата, в том числе к другим аминогликозидам.
Неоспорин – препарат тонким слоем наносят на пораженный участок один – три раза в день. Сверху необходимо наложить повязку.
Использовать большие дозировки или большее число смен повязок не стоит – повысить эффективность все равно не удастся, а вот получить негативную побочную симптоматику вполне возможно.
Но если уж случайно получена передозировка лекарственного средства, необходимо в срочном порядке обратиться к своему лечащему врачу за помощью.
Если же поражение тканей роговицы значительно, то после удаления инородного предмета из глаза, доктор приписывает пострадавшему капли, которые позволяют расширять зрачок.
Одним из таких лекарственных средств может быть 1% раствор для закапывания атропина сульфат (сернокислая соль алкалоида атропина, используемая как спазмолитическое средство для купирования спастических процессов и позволяющая, при необходимости, получить медикаментозный мидриаз (расширения зрачков)). Параллельно с этим больному назначаются и глазные капли с антибиотиками.
- В этот период пострадавшему необходимо постоянно накладывать на глаз повязку, защищая его от внешней инфекционной нестерильной среды и раздражающего действия солнечного света.
- Курс лечения обычно занимает от трех до пяти дней.
- Если инородный предмет вошел достаточно глубоко в глазные ткани, вполне возможно, что возникнет необходимость в классическом микрохирургическом вмешательстве.
Желательно все — таки доверить удаление инородного тела профессионалам, так как самостоятельные попытки могут только навредить.
Зачастую такие действия впоследствии приводят к внутриглазной инфекции, на роговице могут образоваться грубые рубцы, ведущие за собой падение зрения.
Обратившись к врачу-офтальмологу в специализированную клинику, можно получить квалифицированную помощь амбулаторно, непосредственно в кабинете доктора. И это не займет у Вас очень много времени, зато при этом значительно выше вероятность оставить глаз и не потерять зрение.
Профилактика ощущения инородного тела в глазу
Что можно сказать по этому вопросу. Преимущественно чужеродное вещество попадает на роговицу в случае, когда не соблюдаются элементарные правила по технике безопасности. Поэтому профилактика ощущения инородного тела в глазу – это, прежде всего, не игнорирование, а выполнение всех правил, позволяющих защитить свое лицо, в том числе и глаза от негативного воздействия внешних факторов.
- В случае профессиональной необходимости, для защиты глаз необходимо использовать специальные защитные очки или шлем.
- Строго соблюдать всех правил техники безопасности.
- При климатических катаклизмах (сильный порывистый ветер, шторм) при малейшей возможности необходимо оставаться в защищенном помещении, если такого сделать не удается, необходимо защитить глаза аналогично как в предыдущих пунктах.
Не забывайте, во многом, Ваше здоровье в Ваших руках.
Прогноз ощущения инородного тела в глазу
Все зависит от степени и тяжести поражения, а так же от того насколько своевременно была оказана первая медицинская. Поэтому благоприятный прогноз ощущения инородного тела в глазу – это, прежде всего, слаженная работа пациента и офтальмолога.
Не раз уже звучало, что причины, когда появляется ощущение инородного тела в глазу, могут быть достаточно разные. Поэтому не стоит откладывать на потом поход к врачу – офтальмологу. Необходимо внимательно подойти и к выбору специализированной клиники, где окажут действительно профессиональную помощь, сведя к минимуму негативные последствия этого дискомфортного состояния.
Не затягивайте с обращением к специалисту, ведь потерять зрение гораздо легче, чем впоследствии его восстанавливать. И еще не факт, будет ли вообще этот шанс снова видеть!
Все новости Предыдущая Следующая
Слезотечение вызванное патологией слезных путей
Дакриоцистит – это прогрессирующее хроническое заболевание в офтальмологии, которое характеризуется поражением слизистых слезоотводящих путей. Результатом закупорки слезных протоков является периодическое слезотечение, а также гнойные выделения из глаза.
Особенности течения заболевания
Заболевание встречается преимущественно у людей среднего возраста (30-60 лет). Дакриоцистит является преимущественно женским заболеванием и у мужчин встречается в 7-8 раз реже. Широкое применение кортикостероидов, а также бессистемное использование антибиотиков стали причиной грибковых (микотических) дакриоциститов.
Отсутствие лечения дакриоцистита приводит к серьезным осложнениям, иногда – к инвалидности. Заболевание является одной из самых частых причин язвы роговицы. Если гнойный дакриоцистит не был вовремя диагностирован, и пациенту проводилась операция на глазу по иному поводу, риск осложнений многократно возрастает.
Причины дакриоцистита и вызываемого им слезотечения
Типичными провоцирующими факторами дакриоцистита являются:
- травмы,
- иммунодефицитные состояния (врожденные и приобретенные),
- переохлаждение,
- сахарный диабет,
- заболевания придаточных пазух носа,
- работа с вредными факторами на производстве и т. д.
Причиной воспаления является проникновение микрофлоры в слезный мешок. Ее вирулентность также имеет важное значение. Иногда дакриоцистит возникает как осложнение хирургического вмешательства, например, операции на гайморовой пазухе или ее пунктировании с целью удаления гноя.
Симптомы дакриоцистита
Клиника заболевания складывается из следующих симптомов:
- слезотечение,
- наличие гнойного отделяемого из слезного мешка,
- воспаление конъюнктивы,
- покраснение и припухлость век.
Если воспалительный процесс протекает длительно, возможно визуальное определение слезного мешка, а также его пальпация. При надавливании слезный мешок опорожняется в носовые ходы или, чаще, во внутренний угол глаза. При этом возможно развитие эктазии (патологического выпячивания, деформации) слезного мешка.
Другим вариантом течения заболевания является сморщивание слезного мешка и его зарастание соединительноткаными волокнами, что полностью нарушает отток слезной жидкости. Дакриоцистит часто протекает с нарушением проходимости данной структуры.
При остром течении заболевания может развиваться воспаление окружающей слезный мешок жировой клетчатки – флегмона.
Лечение дакриоцистита
Лечение дакриоцистита проводится с учетом индивидуальных особенностей пациента и тяжести течения заболевания, а также наличия осложнений.
При дакриоцистите используются следующие методы лечения:
- консервативные – с применением медикаментов и терапевтического лазерного излучения,
- оперативные – в т. ч. малоинвазивные вмешательства для восстановления оттока слезной жидкости и коррекции осложнений дакриоцистита.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись на прием
Медицинский центр КайКлиник
13.07.2021
Слезотечение представляет собой выделение слёзной жидкости, которая стекает по слёзным канальцам и выходит через глаза.
Все дело в том, что глаза нуждаются в постоянном увлажнении и, если возникает его нехватка, это может привести к патологическим состояниям.
Но, когда наблюдается обильное слезотечение, не связанное с эмоциональной реакцией на какие-либо обстоятельства и переживания, дело так же может быть в какой-то патологии. Насколько это опасно? Разберёмся с такой темой, как слёзоотделение: причины и лечение.
Органы, отвечающие за слёзоотделение
Выработка слёз производится слёзными железами – парными органами. Они находятся над верхними веками и защищены лобными костями.
Когда слеза выделяется, она стекает в слёзное озеро, затем по канальцам – в слёзный мешок. В конечном итоге она выводится в носовую раковину по слёзно-носовому протоку.
Попадая под нижнее веко, слеза посредством моргания распределяется по всей поверхности глазного яблока.
За сутки выделяется около 1 мл слёз. Этот процесс не прекращается даже ночью, когда человек спит. В некоторых состояниях слёзоотделение повышается и может достигать объёма 10 мл.
Зачем человеку слёзы. Состав слёзной жидкости
Уже зная о том, что выработка слёзной жидкости – это физиологический процесс, возникает вопрос: почему слезятся глаза? Какая в этом необходимость?
Слеза – это наиболее естественный способ увлажнения глаз. Она образует тонкую плёнку, защищающую их от внешних воздействий. За счет того, что на 99% слеза состоит из воды и на оставшийся 1% – из жиров, органических соединений, углеводов, хлорида натрия, неорганических веществ и ферментов – ценность этой жидкости не ограничивается лишь функцией увлажнения.
Благодаря наличию лизоцима она способна ликвидировать бактерии. Также обеспечивает питание роговицы, в которой отсутствуют кровеносные сосуды. Кроме того, посредством слёз организм покидает избыток гормонов, активно образующихся в моменты серьёзных стрессов. Поэтому, плача, мы эффективнее снимаем психоэмоциональное напряжение.
Слезятся глаза: причины
Усиленное слёзоотделение, как нормальная рефлекторная реакция, может наблюдаться при воздействии следующих факторов:
- едкие газы;
- дым, яркий свет;
- попадание инородного тела;
- холодный воздух;
- снег, дождь;
- сильный ветер;
- специи и приправы;
- сухой воздух в помещении.
В случае устранения этих факторов активное выделение слёз должно прекратиться.
Патологические причины слёзоотделения
Врачи выделяют основные причины того, почему слезится глаз у человека (или сразу оба):
- инфекционные заболевания. Из-за влияния бактерий, вирусов или грибков может воспалиться веко, конъюнктива или роговица. Соответственно, развиваются блефарит, конъюнктивит, кератит;
- аллергические реакции, возникающие в ответ на контакт с животными, косметикой, парфюмерией, отдельными продуктами питания;
- авитаминоз. Особенно остро сказывается на здоровье глаз дефицит калия и витаминов группы В;
- нейропсихологические и эндокринные расстройства;
- синдром «сухого глаза». Возникает из-за уменьшения количества или качества слёзной жидкости. Вызывает дискомфорт и может стать причиной травмы роговицы и проблем со зрением;
- сухой кератит. Может быть вызван применением контактных линз, длительным напряжением глаз, некоторыми лекарствами, вредными привычками, сложной экологической обстановкой, травмами глаз. Проблема сопровождается болезненной сухостью глаз;
- ретенционная эпифора. Возникает из-за сужения или закупорки слёзоотводящих путей. В результате этого жидкость не может покинуть глаз.
Во всех этих случаях нередко повышается функция слезоотделения, превращаясь в патологическое состояние.
Что делать, если слезятся глаза: лечение и профилактика
Чтобы попытаться предотвратить ситуацию чрезмерного выделения слёз, нужно стараться избегать воздействия провоцирующих факторов. Также не стоит игнорировать уже имеющуюся проблему, а как можно быстрее приступить к лечению.
Что делать, если слезятся глаза? При лёгких формах слёзотечения хорошо помогают специальные капли (к примеру, лечебные «крокодиловы слёзы» при синдроме «сухого глаза» и сухом кератите).
Но нужно быть уверенными в том, что конкретно в вашей ситуации они помогут, а не навредят зрению. В более сложных случаях точно не обойтись без помощи профессионала. Именно поэтому лучше обратиться к офтальмологу, который после диагностики назначит подходящую терапию.
Светобоязнь (фотофобия). Причины и способы лечения
Повышенная чувствительность к свету или фотофобия – ненормальное состояние. Если Вы не можете выйти на улицу без солнцезащитных очков, если свет экрана монитора вызывает глазную или головную боль – Вам нужно лечиться. Но не от самой фотофобии, а от ее причины.
И, конечно, на вопрос «куда обратиться если от света болят и слезятся глаза», почти каждый скажет: «конечно к глазному». В принципе правильно, однако, часто офтальмолог говорит что-то вроде: «моего нет» и отправит к неврологу.
Почему? Почему больно смотреть на свет? Что вызывает боязнь света? Как это вылечить и можно ли вылечить в принципе? Специалисты Печерского офтальмологического центра подготовили этот материал для того, чтобы ответить на все эти вопросы.
Фотофобия (боязнь света, светобоязнь) – частый и нередко изнуряющий симптом многих заболеваний глаза и многих неврологических расстройств. Не менее 25% пациентов, с той или иной разновидностью светобоязни, считают, что чувствительность к свету существенно снижает их качество жизни. Однако, нередко фотофобия – функциональное, преходящее нарушение, не связанное с болезнью. С него и начнем.
Светобоязнь от переутомления
Синдром хронической усталости или «неврастения» подразумевает целый ряд изменений в нервной системе. Общая раздражительность, повышенная чувствительность к громким звукам и повышенная чувствительность к свету возникают в следствии истощения нервной системы из-за недостатка сна, плохого питания, хронических эмоциональных нагрузок.
Кроме повышенной чувствительности к внешним раздражителям, усталость приносит долю хаоса в сложную систему работы глаз. Например, может замедлится реакция зрачка на свет. В результате внутрь глаза будет попадать больше света чем нужно, что усиливает неприятные ощущения.
После отдыха фотофобия проходит вместе с другими признаками переутомления.
Светобоязнь от интоксикации
Чувствительность к свету зависти от состояния нервной системы. Если организм отравлен инфекцией (как при гриппе) или токсичными веществами (например, ацетальдегид после бурных и длительных праздников) нервная система страдает и одним из проявлений отравления токсинами является фотофобия, которая проходит после детоксикации организма.
Одно дело – временный инцидент. Чаще всего при усталости или инфекции у человека так много проблем, что гиперчувствительность к свету проходит почти незамеченной. Совсем другое дело, когда свет причиняет боль, с которой приходится жить долго. Но как свет может стать причиной боли?
Как свет может вызывать боль?
Интересный вопрос. Обычно, у нас болит то, что травмируется или повреждается. Каким же образом свет (обычный солнечный свет) причиняет боль? Ответ мы максимально упростим, но постараемся не упустить важные детали.
Вы слышали о фантомных болях? Когда у человека, потерявшего конечность она продолжает болеть некоторое время после ампутации. Это яркий пример того, что «болит» не нога и не глаз.
Боль рождается в различных структурах головного мозга, а затем воспринимается человеком как боль в определенном месте. Поводом для боли обычно является повреждение, но иногда другие импульсы могут запускать болевые ощущения.
Свет не вызывает боль напрямую, от света, самого по себе, у нас ничего не болит. Но есть не менее двух путей которыми он может привести к ее появлению.
Для того, чтобы человек испытал боль, свет использует обходные пути: тройничный нерв (это он ответственен за большую часть болевых ощущений на лице и в области глаз) и стимуляция структур головного мозга сигналами, поступающими от фоторецепторов.
Светочувствительные клетки глаза (фоторецепторы)
Человеческий глаз имеет 5 известных видов фоторецепторов:
- 3 вида колбочек (цветное зрение)
- Палочки (черно-белое зрение)
- Ганглионариные клетки сетчатки – очень интересные фоторецепторы, которые не участвуют в создании изображения. Они передают импульсы в центры мозга ответственные за другие функции, например, за поддержание циркадного ритма (ритма дня и ночи)
Кроме этого, светочувствительные клетки есть в радужной оболочке глаза (радужке, которая создает цветной рисунок глаза). Они, вероятно, тоже участвуют в формировании болевого синдрома при повышенной чувствительности к свету, посылая импульсы в обход зрительного нерва, через тройничный нерв.
Фоторецепторы посылают в головной мозг импульсы, которые при определенных обстоятельствах могут быть ложно истолкованы и запускать цикл боли при многочисленных неврологических расстройствах.
Светобоязнь из-за неврологических проблем
Фотофобия частый симптом при различных неврологических нарушениях, таких как первичные головные боли (мигрень, головная боль напряжения, боли, обусловленные невралгией тройничного нерва), тонический (доброкачественный) блефароспазм, синдром Паркинсона, травмы головы, токсическое воздействие на головной мозг. Нередко боязнь света сопровождает психические расстройства: агорафобия (боязнь открытых пространств), тревожные расстройства, депрессия. Повышенной чувствительностью к свету сопровождается так же прием очень популярных седативных медикаментов (барбитураты, бензодиазепины, галоперидол).
Сам термин «фотофобия», как медицинское определение был введен в 30-ых годах прошлого века, но так и не был уточнен. Поэтому под светобоязнью пациенты и врачи могут понимать очень разные вещи:
- Свет может усиливать или вызвать боль
- Свет может вызывать не боль, а негативную эмоциональную реакцию, желание избегать света
- Может быть реакция только на яркий свет или на любую интенсивность света
Насколько часто при вышеперечисленных состояниях развивается та или иная разновидность фотофобии? Подробный рассказ оставим нашим коллегам-невропатологам, но скажем что очень часто (от 80 до 90% мигреней) сопровождается светобоязнью причем не только во время приступа, но и в периоды между ними.
Тройничный нерв и поверхность глаза
Тройничный нерв управляет и обеспечивает чувствительность на большей части лица и черепа. А роговица глаза – его жемчужина – самое чувствительное место в организме. Похоже, при создании роговицы природа руководствовалась двумя правилами:
- Роговица не должна быть повреждена
- Роговица никогда не должна быть повреждена.
Это важнейшая наружная линза глаза, должна быть идеально увлажненной при помощи правильной слезы, на ней не должно быть ничего, что даже теоретически, могло бы ей навредить. Возможно поэтому в ней в 600 раз больше рецепторов чувствительных к механической боли, к теплу, к холоду, чем в коже лица вокруг глаза.
В роговице нет клеток который чувствуют свет, зато есть масса возможностей сенсибилизироваться для ее болевых рецепторов.
А поскольку управляет роговицей тот же нерв, который иннервирует скажем радужную оболочку глаза (радужку), любое сужение зрачка на свет может быть ложно воспринято как раздражение болевых рецепторов (ноцецепторов) роговицы.
Рейтинг причин фотофобии
- На первом месте стоит синдром сухого глаза, при котором роговица хронически повреждена из-за так называемого сухого кератоконъюнктивита. Внешне глаз может выглядеть практически здоровым, но даже микроскопические повреждения роговицы – отличный источник боли.
- На втором – мигрень
- На третьем блефароспазм (неврологическое состояние при котором происходит непроизвольное смыкание век)
- И рядом с пьедесталом, на почетном четвертном месте (ни за что не догадаетесь) – клиническая депрессия.
Надеемся, теперь Вы понимаете, почему офтальмолог не может избавить от фотофобии в каждом случае? Тем не менее, глазных проблем способных повысить чувствительность к свету предостаточно.
Глазные болезни, которые сопровождаются светобоязнью
- Синдром сухого глаза — главная, основная причина появления светобоязни.
- Блефарит – воспаление век
- Конъюнктивит – воспаление конъюнктивы
- Кератиты – воспаление роговицы
- Птеригиум — доброкачественное новообразование конъюнктивы
- Роговичная невропатия – состояние при котором из-за длительного воспаления (например, при сухости глаз) или после травмы, после герпетического кератита, меняется сама структура нервных окончаний в роговице.
Фотофобия может возникать при любом заболевании поверхности глаза, сопровождающемся воспалением. Воспаление, которое развивается не снаружи, а внутри глаза, особенно в передней части глаза так же является причиной повышенной чувствительности к свету.
- Увеиты – воспаление сосудистой оболочки глаза. Если задний увеит почти никогда не проявляется в виде боли и фотофобии, то передний увеит почти всегда ими сопровождается, как и его разновидности: Ирит – воспаление радужки, иридоциклит (воспаление радужки и цилиарного тела, вырабатывающего внутриглазную жидкость)
- Неврит зрительного нерва и отек диска зрительного нерва – редко, но все же может вызывать фотофобию
Особняком от других болезней стоит кератоконус
- Фотофобия считается одним из самых ранних доклинических проявлениями кератоконуса. Повышенная чувствительность к свету может развиться задолго до появления снижения зрения.
- Некоторые наследственные заболевания сетчатки так же могут сопровождаться повышенной светочувствительностью. Это редкие патологии при которых страдают непосредственно фоторецепторы, например, пигментный ретинит (пигментная дегенерация сетчатки)
Проходит ли фотофобия после лечения?
Да. Если расстройство или болезнь которые привели к светобоязни будут устранены (будь-то офтальмология или неврология), чувствительность к свету восстанавливается. Если же вылечить болезнь полностью невозможно – во время лечения симптомы существенно ослабевают.
Что делать если больно смотреть на свет?
Мы надеемся, что эта публикация поможет Вам решить в какой последовательности нужно получить консультацию офтальмолога и невролога в Вашем случае. Далее о том, что может предложить офтальмолог для того что бы выявить и устранить причины светобоязни.
Что может сделать офтальмолог?
Рутинное обычное обще офтальмологическое обследование почти всегда позволяет выявить или с большой долей вероятности заподозрить причину появления повышенной чувствительности к свету. Если причина не найдена или не очевидно могут потребоваться:
- Расширение зрачка и более детальный осмотр глазного дна и зрительного нерва
- Углубленное обследование по поводу синдрома сухого глаза
- Редко – оптическая когерентная томография, флюоресцеиновая ангиография зрительного нерва, компьютерная периметрия
На картинке Вы видите внешне здоровый глаз, на котором после специального теста (окрашивание флюоресцеином) проявляются микроскопические повреждения поверхности роговицы. Это типичная картина для синдрома сухого глаза, которая вполне может быть причиной дискомфорта, и повышенной чувствительности к свету.
Важно! На приеме у глазного врача не забудьте упомянуть о головных болях, травмах, других, возможно неявных нарушениях. Это поможет сузить диапазон поиска проблемы и избавит Вас от, возможно, ненужных дополнительных офтальмологических обследований.
Берегите себя и будьте здоровы! С уважением, Печерский офтальмологический центр
Слезящиеся глаза: О чем это говорит?
У вас более увлажненные глаза, чем следует?
Если у вас покраснение глаз и слезятся глаза, для этого существует много причин. Если имеется внешний раздражитель, то реакция ваших глаз вполне нормальна.
Слезы смягчают глаза, поддерживая их увлажнение. В атмосфере пыли и дыма ваши глаза защищаются с помощью слез. Однако если у вас постоянно слезятся глаза, даже если вы сменили окружающую среду?
Давайте рассмотрим возможные причины и способы устранения.
Причины слезящихся глаз
Если у вас покраснение глаз и слезятся глаза, то, главным образом, это может быть из-за аллергии. Даже если у вас не было аллергии в детстве, наш организм меняется с возрастом.
Изменение окружающей среды также может вызвать аллергическую реакцию.
Это необязательно связано с наличием пыльцы или амброзии, причина может бытьедва различимой. Задайте себе вопросы:
- Вы переехали недавно в новый дом?
- Кто-либо из ваших друзей недавно приобрел новое домашнее животное?
- У вас новая работа?
Благодаря каждому из вышеперечисленного, могут появиться новые раздражители для глаз.
В новом доме или квартире, даже внешне очень чистой, может скрываться что-то вызывающее у вас слезящиеся глаза.
На новой работе может быть кондиционер, направляющий воздушные потоки вам в лицо, приводя к сухости глаз и заставляя их вырабатывать больше слезной жидкости для увлажнения.
Новое домашнее животное у друзей может принести следы шерсти или веществ, вредных для ваших глаз, даже если вы не посещаете дом своих друзей.
Если ничто из перечисленного не описывает вашу ситуацию, существуют другие возможности для возникновения слезящихся глаз. Одной из них является возраст.
Лечение слезящихся глаз: Что можно сделать
С возрастом качество слезной жидкости ухудшается. Наша слезная жидкость содержит не только водный компонент. Наш организм производит смесь для увлажнения глаз. Если ваши глаза не получают необходимое количество влаги, они могут скомпенсировать это образованием слез, что приводит к образованию слезящихся глаз.
Если это хроническое состояние, ваш врач может порекомендовать возможные методы лечения. Необходимо предпринять меры.
Причина слезящихся глаз может быть легко устранимая, поэтому не откладывайте лечение. Даже если требует хирургическая операция, обычно это амбулаторная процедура. Почему это не сделать на раннем этапе?