Врач:
Ануфриев Сергей Иванович
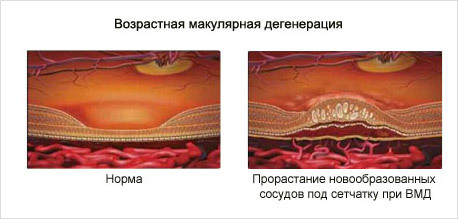
Возрастная макулярная дегенерация (ВМД, макулодистрофия, дистрофия сетчатки, дегенерация «желтого пятна») — это хроническое прогрессирующее заболевание заднего отрезка глаза, характеризующееся дистрофическими процессами в центральной зоне сетчатки и сосудистой оболочке глаза.
Одной-единственной причины развития макулярной дегенерации нет. Существует несколько причин, являющихся пусковым моментом заболевания.
В этой связи принято выделять такие факторы риска развития макулодистрофии, как: — возраст (средний возраст больных макулодистрофией колеблется от 55 до 80 лет; — пол (женщины болеют в 2 раза чаще мужчин); — наследственность (если прямые родственники страдают ВМД, то шансы заболеть увеличиваются); — сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз сосудов головного мозга); — сахарный диабет; — несбалансированное питание (избыточная масса тела, ожирение, высокий уровень холестерина в крови); — курение; — плохая экология;
— перенесенные заболевания или травмы глаз.
Как понять, что у меня начинается дистрофия сетчатки?
Как правило, на начальной стадии заболевания у пациентов страдает центральное и цветовое зрение: сначала происходит потеря яркости и контрастности цветов и искажение линий, затем возникают трудности при чтении и письме (выпадение отдельных букв и целых слов), позднее появляются жалобы на снижение остроты зрения как вдаль, так и на близком расстоянии.
Какие формы возрастной макулярной дегенерации существуют?
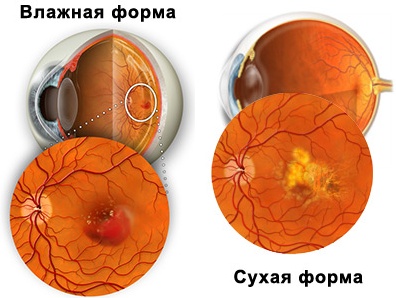
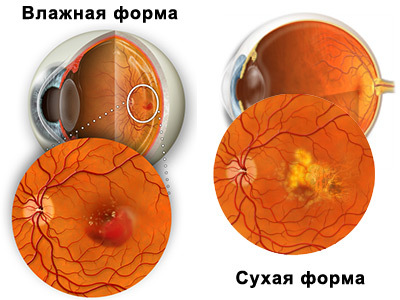
Выделяют «сухую» и «влажную» формы дистрофии сетчатки. «Сухая» форма встречается в 90% случаев. «Влажная» форма встречается значительно реже (приблизительно в 1 случае из 10), однако является более опасной.
Какие методы исследования применяются в диагностике макулодистрофии? Какой из них являются наиболее эффективным?
Среди многочисленных методов диагностики дистрофии сетчатки наиболее важными и эффективными являются: оптическая когерентная томография (ОКТ) и флюоресцентная ангиография сетчатки (ФАГ). На основании данных исследований наши специалисты смогут определить форму заболевания, его стадию и поставить точный диагноз.
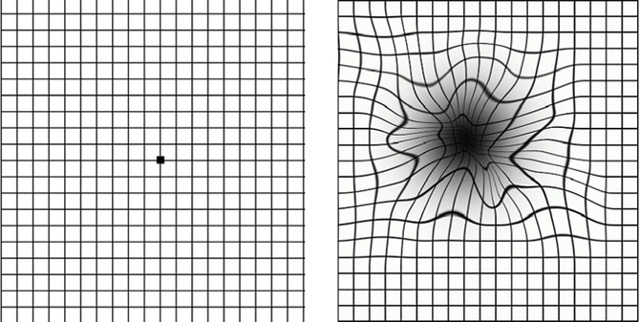
Высокоэффективным тестом является также самоконтроль зрительных функций каждого глаза в отдельности по сетке Амслера. Если вы заметили любые изменения формы линий сетки (искривления, искажения, прерывистость и затуманивание, как в примере справа) немедленно обратитесь к врачу.
Как быстро будет прогрессировать возрастная макулярная дегенерация и что меня ожидает?
У большинства пациентов встречается «сухая» форма дистрофии, которая прогрессирует медленно, позволяя годами и даже десятилетиями сохранить относительно высокую остроту зрения. «Влажная» форма макулярной дегенерации характеризуется более стремительным течением, когда за несколько недель или месяцев происходит значительное снижение остроты зрения.
Какие методы лечения ВМД существуют?
К сожалению, в настоящее время нет эффективных способов, которые позволили бы полностью вылечить пациентов от ВМД и восстановить зрение. Во всех случаях терапия подбирается индивидуально и комплексно с учетом формы и стадии заболевания.
При «сухой» форме ВМД рекомендуется прием препаратов в форме таблеток, который пациент может осуществлять самостоятельно в домашних условиях. Однако для более эффективного лечения целесообразно введение препаратов в виде местных инъекций («под глаз»), а также внутримышечных и/или внутривенных назначений.
Совершенно иной механизм развития «влажной» формы ВМД определяет отличия в подходах к её лечению.
- В настоящее время приняты следующие варианты терапии:
- — комбинация вышеуказанных методов.
— интравитреальное («в полость глаза») введение ингибиторов ангиогенеза; — лазерное лечение;
Что такое ингибиторы ангиогенеза?
Причиной снижения зрительных функций при «влажной» форме ВМД является прорастание новообразованных неполноценных сосудов в ткань сетчатки с последующим повреждением этой области. Препараты данной группы способны подавить рост патологических сосудов и остановить прогрессирование заболевания.
В настоящее время официально зарегистрированы в РФ два препарата этой группы — ранибизумаб («Луцентис») и афлиберцепт («Эйлеа»).
Один из названных препаратов (рекомендованный врачом) вводится в полость глаза (интравитреально) в условиях операционной под местной анестезией. Процедура введения занимает не более 5 минут.
Пациент должен быть проинформирован о маловероятных, но возможных операционных и послеоперационных осложнениях, которые могут возникнуть при введении препарата в стекловидное тело.
К числу таких осложнений относятся кровоизлияние в полость глаза (гемофтальм), воспалительная реакция (эндофтальмит), отслойка сетчатки и катаракта. Каждое из осложнений, может привести к значительному ухудшению зрения. Кроме того, следует помнить, что данный метод не излечивает от дистрофии, а лишь останавливает процесс.
Важно
Накопленный многолетний опыт лечения названными веществами показывает, что для достижения максимального эффекта целесообразно трехкратное внутриглазное введение препарата с интервалом в 1 месяц. Дальнейшая тактика определяется результатами динамического наблюдения. При появлении новых признаков активности заболевания необходимо дальнейшее продолжение терапии ингибиторами ангиогенеза.
Лечением ВМД в «Леге Артис» занимаются
Ануфриев Сергей Иванович – врач-офтальмохирург, кандидат медицинских наук, врач высшей аттестационной категории; Малафеев Александр Владимирович — врач-офтальмохирург, кандидат медицинских наук, врач высшей аттестационной категории; Щербакова Галина Георгиевна – врач-офтальмолог высшей аттестационной категории; Клембицкий Алексей Игоревич – врач-офтальмохирург.
Макулодистрофия
Макулодистрофия — группу заболеваний, при которой поражается сетчатка глаза и нарушается центральное зрение. В основе макулодистрофии лежит патология сосудов и ишемия (нарушение питания) центральной зоны сетчатки, ответственной за центральное зрение. Это прогрессирующее заболевание сетчатки, при котором наблюдается неуклонное ухудшение зрения и восприятия цвета, становится сложно различать мелкие детали изображения, могут искажаться очертания предметов; особенно в условиях недостаточного освещения.
Факторы риска макулодистрофии
- В настоящее время точная причина малокудистрофии неизвестна. Факторы, которые повышают риск развития макулодистрофии:
- Возраст — макулодистрофия чаще встречается у пожилых людей;
- Пол — женщины страдают макулодистрофией чаще мужчин;
- Наследственность — в настоящее время известно несколько генов, которые передаются из поколения в поколение в семьях и могут влиять на развитие макулодистрофии;
- Артериальная гипертензия, атеросклероз;
- Курение — в нескольких исследованиях было показано, что курение способствует развитию макулодистрофии. Если человек бросает курить, риск постепенно снижается;
Наследственная предрасположенность известно несколько генов, которые передаются из поколения в поколение в семьях и могут влиять на развитие макулодистрофии. Однако не у каждого носителя гена развивается макулодистрофия.
- Светлая радужка (голубые глаза)
- Солнечный свет и ультрафиолет — специалисты считают, что солнечный свет повреждает сетчатку;
- Питание — некоторые витамины и микроэлементы оказывают защитное действие и замедляют или предотвращают развитие макулодистрофии.
- Известно, что для развития патологии имеет значение сочетанное действие ряда факторов (возраст старше 60 лет, отягощенная наследственность, курение, наличие атеросклероза сосудов и гипертонической болезни).
Симптомы макулодистрофии
На ранних стадиях макулодистрофии пациенты отмечают ухудшение центрального зрения, предметы выглядят искаженно, а прямые линии кажутся изогнутыми. Развитие симптомов может быть постепенным (в течение нескольких месяцев) или быстрым. Иногда появляется резкая чувствительность к свету. Болей не бывает. На поздних стадиях больные жалуются на черное пятно в центральной части поля зрения, затрудняющее чтение, вождение автомобиля и работу с мелкими предметами.
ФОРМЫ МАКУЛОДИСТРОФИИ
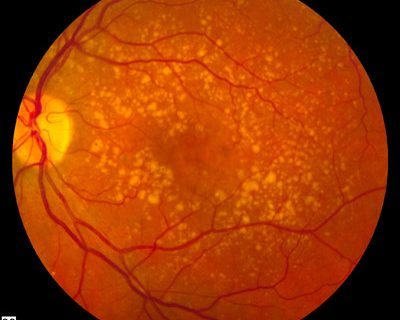
«Сухая» макулодистрофия сетчатки встречается чаще. Она развивается очень медленно, вызывая потерю центрального поля зрения (примерно 85-90% случаев заболеваемости ВМД). Для сухой формы ВМД характерно образование в зоне макулы друз — нерасщепляемых полимерных структур с высоким содержанием пигмента липофусцина. Вследствие этого страдает питание сетчатки, и в макулярной зоне прогрессируют атрофические изменения, вызывающие постепенное ухудшение центрального зрения.
«Влажная» макулодистрофия встречается примерно в 10%. Причина ее развития — образование новых кровеносных сосудов за сетчаткой. Новые сосуды получаются хрупкими и проницаемыми для крови, а это ведет к появлению кровоизлияний, образованию соединительной ткани и, в итоге — к потере зрения. Ухудшение зрения при влажной форме ВМД более выражено и прогрессирует быстрее, чем при сухой ее форме.
ДИАГНОСТИКА И СКРИНИНГ
Крайне важно, что бы врач во время консультации собрал всесторонний анамнез, как заболевания, так и семейный анамнез. Так же кроме рутинных офтальмологических обследований может понадобиться один из углубленных методов диагностики макулярной дистрофии сетчатки:
Тест Амслера является самым простым способом диагностики влажной формы макулярной дистрофии сетчатки глаза является. Так же необходим для самоконтроля пациентом.
Тест выполняется попеременно каждым глазом на расстоянии 30-40 сантиметров.
Используется для проверки на наличие дефектов в центре поля зрения, таких как искажение линий, изменение контрастности, появление скотом (выпадений участков).
Оптическая когерентная томография – неинвазивный метод обследования и визуализации поперечного сечения заднего отрезка глаза. На томограмме видно наличие жидкости в слоях сетчатки, а так же наличие элевации пигментного эпителия сетчатки. Используется, как для диагностики ВМД, так и для оценки динамики во время лечения.
Флуоресцентная ангиографии – инвазивное обследование, заключающееся в введение специального йод содержащего красителя внутривенно с последующей оценкой кровотока внутри глаза при помощи специальной камеры. Помогает диагностировать участки роста аномальных сосудов и активность процесса.
ЛЕЧЕНИЕ МАКУЛОДИСТРОФИИ
Выбор схемы лечения возрастной макулодистрофии зависит в первую очередь от формы (влажная или сухая) и стадии заболевания. Лечение должно быть комплексным и подбираться индивидуально с учетом диагностированных у конкретного больного изменений тканей глаза.
Всем больным с ВМД показано применение препаратов, содержащих природные антиоксиданты – витамины А, С и Е, лютеин и зеаксантин, медь и цинк, омега-3.
Эти же препараты можно принимать для профилактики возрастной макулодистрофии и предотвращения прогрессирования патологических изменений в сетчатке у пациентов старше 50 лет, особенно при наличии у них упомянутых ранее факторов риска.
У больных влажной формой возрастной макулодистрофии применяют специальные методы лечения, цель которых — подавление образования патологических сосудов (медикаментозное лечение, фотодинамическая терапия, лазерная коагуляция и др.).
Препараты вводят в виде интравитреальных инъекций (непосредственно в полость стекловидного тела), в условиях операционной, с соблюдением всех правил асептики и антисептики.
Благодаря точечному введению удается добиться целенаправленного воздействия на патологические сосуды глаза и избежать появления системных побочных эффектов. Частота применения и длительность лечения определяются лечащим врачом индивидуально.
ПРОФИЛАКТИКА МАКУЛОДИСТРОФИИ
- Надо соблюдать соблюдайте правильную диету — много фруктов и овощей, особенно листовых (капуста, шпинат).
- Принимать поливитамины с добавками микроэлементов;
- Пользоваться темными очками с защитой от ультрафиолета;
- Нельзя курить. Отказ от табака не только поможет зрению
- Соблюдать гигиену чтения: хорошее освещение, крупный текст, галогеновые лампы.
Заболевание глаз: макулодистрофия – влажная форма
- Влажная форма макулодистрофии в сравнении с сухой характеризуется более явным нарушением зрения.
- Эта форма болезни образует неоваскуляризацию, то есть сзади сетчатки область слепого пятна заполняется новыми кровеносными сосудиками и при этом могут происходить кровоизлияния, что может привести к тому, что в глазу повреждаются светочувствительные клетки, которые со временем отмирают и в результате такого процесса центральная область поля зрения образует пятна.
- Влажная форма макулодистрофии делится на 2 типа:
Первый — скрытый. В таком случае нарушение центрального зрения выражено не сильно, благодаря не столь обильному образованию новых сосудов и происходят не такие обширные и обильные кровоизлияния.
Второй тип влажной формы макулодистрофии называется классическим. Нарушение центрального зрения более выраженое из-за энергичного новообразования сосудов с возникновением рубцовой ткани.
Симптомы влажной формы сенильной макулодистрофии.
Классический признак, если развилась влажная форма заболевания, является искажение прямых линий, то есть они начинают восприниматься как волнистые, изогнутые.
Причина такого оптического эффекта — затекшая под желтое пятно кровь из поврежденных новообразовавшихся сосудов, приводящее к смещению и расслоению нервных макулярных клеток.
Именно поэтому предметы, на которых останавливает взгляд пациент, искривляются и искажаются.
- Другое проявление влажной формы сенильной макулодистрофии – это быстро снижающееся зрение.
- Такая форма болезни больному создает дискомфорт, так как образуется темное пятно, закрывающее центр зрительного поля.
- Пациенты пожилого возраста, как правило, предъявляют стандартные жалобы, помогающие докторам с высокой степенью точности поставить правильный диагноз возрастной макулодистрофии сетчатки.
Подтверждают диагноз при офтальмоскопии, исследуя сосуды сетчатки, фотографируя глазное дно. Поверка остроты выявляет нарушение центрального зрения. Степень сохранения функций макулы определяют при периметрии и электрофизиологических исследованиях.
Важным диагностическим значением обладает тест с решеткой Амслера и метод оптической когерентной томографии.
Лечение влажной формы макулодистрофии сетчатки глаза
Для лечения влажной макулодистрофии сетчатки глаза используются специальные методы, цель которых — подавить образование новых патологических сосудов.
- медикаментозное лечение,
- метод лазерной хирургии, при котором удаляются хрупкие и подтекающие новообразовавшиеся сосуды. Лазерный луч врач-офтальмолог направляет непосредственно на вновь образовавшийся сосуд, что приводит к его разрушению, предотвращается дальнейшая утрата зрения. Однако при использовании данного метода возникает возможность повреждения здоровой окружающей ткани и, вследствие этого, происходит ухудшение зрения. Такой метод лечения можно применить лишь в отношении небольшого количества пациентов. Так как он наиболее эффективен, когда новообразовавшиеся сосуды располагаются подальше от центра желтого пятна. Риск рецидива при использовании лазера остается высоким, поэтому повторная процедура неизбежна. Иногда потеря зрения ухудшается, несмотря на попытки лечения.
- фотодинамическая терапия. Метод фотодинамической терапии не вызывает повреждения окружающих тканей, включает в себя воздействие света на фоне введения в организм особого средства.Несмотря на хороший эффект замедления потери зрения, метод не способен остановить потерю и не приводит к восстановлению утраченного зрения. Результат часто носит временный характер и не исключает также необходимость повторного курса.
- внутриглазные инъекции. Применяют новейшие лекарственные средства «Авастин», «Макуген», «Луцентис» и другие, блокирующие фактор специфического роста, способствующего образованию новых кровеносных сосудов. Уровень повышен у пациентов с влажной формой макулодистрофии. Такое лечение называется анти-VEGF-терапия. Инъекции применяются ежемесячно, точное количество бывает разным. Сначала глаз обезболивают, проводят инъекции и после процедуры необходимо некоторое время наблюдение за пациентом. При таком методе лечения замедляется потеря зрения и в некоторых случаях может даже улучшиться.
Но ни при одном из этих методов не наступает полное излечение заболевания.
Профилактика возрастной макулодистрофии
Для профилактики макулодистрофии врачи-офтальмологи обычно рекомендуют соблюдать гигиену зрения:
- не читайте в полумраке или не смотрите телевизор в таких же условиях,
- используйте солнечные очки высокого качества,
- избегайте перегрузки на орган зрения.
- Диета с оптимальным содержанием жиров, а также прием комплексов витаминов и минеральных веществ.
- Отказ от курения, а также пребывание в накуренных помещениях.
- Рекомендуются, учитывая возраст и имеющиеся заболевания, занятия спортом.
Возникли вопросы? Оставьте заявку и мы вам перезвоним!
Возрастная Макулярная Дегенерация (ВМД)
Пациенты с диагнозом ВМД не видят предметов, на которые они непосредственно смотрят, что делает невозможным просмотр телевизора, вождение автомобиля, распознавание знакомых лиц, прямые линии становятся «волнистыми», при чтении иногда некоторые буквы становятся невидимыми, снижается цветное зрение — все это разрушает обычный порядок жизни таких людей. Обычно ВМД обнаруживают случайно, и, следовательно, слишком поздно, потому что мозг компенсирует начальные потери зрения. Боль, как признак того, что что-то не так, при данном заболевании отсутствует.
Возрастная макулярная дегенерация (ВМД)– это прогрессирующее глазное заболевание, которое приводит к снижению остроты зрения за счет поражения центрального отдела сетчатки глаза – макулы (в ней, плотно прилегая, друг к другу, располагаются миллионы колбочек и палочек). Дегенерация макулы обычно поражает оба глаза, хотя и бывает асимметричной, то есть один глаз поражается больше, чем другой.
Существуют две формы ВМД: «сухая» (или атрофическая) дегенерация, которая nвозникает при понижении плотности пигмента макулы и может переходить во «влажную» (или экссудативную).
Хотя «влажная» форма составляет всего около 10-20% от всех случаев ВМД, именно она часто является причиной слепоты.
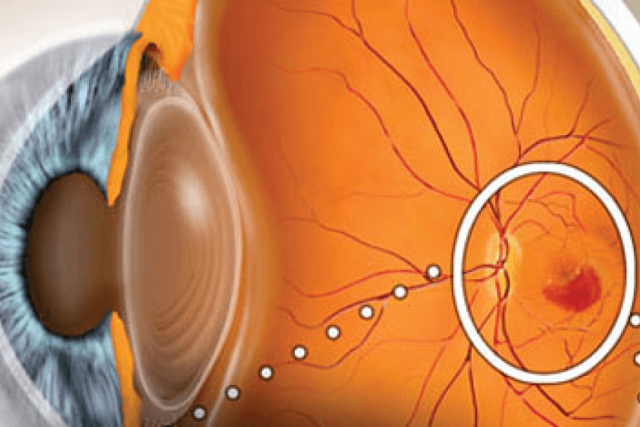
При этой форме заболевания со стороны сосудистой оболочки глаза начинается врастание новообразованных сосудов под сетчатку расположенных недалеко от макулы. Эти сосуды формируют мембрану — субретинальную неоваскулярную мембрану.
Пропотевание жидкости из неоваскулярной мембраны ведет к локальной отслойке слоев сетчатки и неизбежной гибели фоторецепторов — палочек и колбочек. Белковый экссудат, кровоизлияния усугубляют ситуацию, приводя к формированию грубого рубца в макуле и необратимому ухудшению зрения.
Факторы риска:
Курение: у курильщиков риск заболеть ВМД в два раза выше, чем у некурящих. Причиной этого являются метаболические изменения, которые оказывают влияние на развитие ВМД. Курение приводит к образованию свободных радикалов. Курильщикам требуются более высокие дозы антиоксидантов, которые нейтрализуют свободные радикалы. Бросайте курить или сократите количество сигарет как можно скорее!
Несбалансированная диета: отсутствие или недостаток в диете необходимых витаминов и микроэлементов, а также защитных каротиноидов (лютеина и зеаксантина), ослабляет антиоксидатную систему организма.
Ожирение: Ученые обнаружили, что отложение двух важных веществ, лютеина и зеаксантина, осуществляется в жировой ткани и в макуле.
Оба каротиноида (растительных пигмента) обнаружены в высокой концентрации в жировой ткани людей с избыточной массой тела, в то время как в тканях глаза их содержание было низким.
Эту проблему невозможно решить путем увеличения потребления лютеина и зеаксантина. Только снижение веса может подготовить почву для успешного применения пищевых добавок.
Солнечная радиация и, прежде всего, синяя часть солнечного спектра является наиболее опасной для сетчатки глаза и может привести к частичной потере зрения.
Функцию естественных «солнцезащитных очков» в нашем организме выполняют обнаруженные в сетчатке глаза каротиноиды — лютеин и зеаксантин (эти вещества могут поступать только с пищей, организм человека не в состоянии их вырабатывать).
Они «фильтруют» синий свет и работают как антиоксиданты. Но с возрастом количество каротиноидов, которые являются частью антиоксидантной защитной системы, снижается.
ВМД может также быть результатом длительного воздействия света на сетчатку. При этом – как и при курении – происходит дополнительное и чрезмерное образование свободных радикалов, которые, в свою очередь, вызывают увеличение нагрузки на защитную систему, поэтому офтальмологи рекомендуют использовать для защиты глаз солнцезащитные очки.
- Представители этнической группы: люди со светлой кожей и голубым цветом радужной оболочки глаз в большей степени подвержены ВМД.
- Пол: женщины более подвержены ВМД, чем мужчины.
- Наследственность: люди, имеющие случаи заболевания ВМД среди близких родственников.
- Генетический фактор: в отдельных случаях комбинация генов является причиной ВМД.
- Если один глаз поражен ВМД: существует большая вероятность развития болезни и в другом глазу.
Патологический процесс при возрастной макулодистрофии течет индивидуально, однако при развитии субретинальной неоваскулярной мембраны nвременной фактор приобретает ключевое значение. При ранней диагностике этого состояния и своевременно начатом лечении можно избежать потери зрительных функций, добиться длительной ремиссии (временного затухания процесса) или его обратного развития.
В профилактике развития ВМД большое значение приобретает рациональное питание, включающие фрукты и зеленные овощи (капусту, перец, шпинат, брокколи, зеленый горошек, кукурузу) содержащие в большом количестве антиоксидантные витамины А и Е, каротиноиды и цинк и употребление лютеинсодержащих добавок приводящее к увеличению концентрации лютеина в сыворотке крови и сетчатке.
Лечение ВМД включает наблюдение, прием антиоксидантных витаминных и минеральных добавок, интравитреальные инъекции (в стекловидное тело) препаратов (Макуджен, Луцентис) ингибирующих (угнетающих, подавляющих) выработку эндотелиального сосудистого фактора роста (VEGF).
Доказано, что при их введении в стекловидное тело прекращается рост сосудов, уменьшается экссудация, что способствует сохранению нервных клеток макулы. Луцентис вводится в стекловидное тело в строго определённой дозе. Операция выполняется обычно 3 раза с интервалом в 1 месяц.
Контроль за состоянием макулы осуществляется с помощью оптического когерентного томографа (ОСТ) высокого разрешения.
Луцентис стал первым лекарственным лечением, который приводит не только к замедлению прогрессирующего снижения центрального зрения, но и к частичному восстановлению остроты зрения (повышение остроты зрения у 25-40% пациентов и ее стабилизация у 95%).
Ещё одним способ лечения ВМД является фотодинамическая терапия. Она основывается на внутривенном введении препарата под названием вертепорфин (Визудин), который, откладываясь в стенках сосудов сетчатки, избирательно повышает их чувствительность к лазерному излучению определенной длины волны.
Таким образом, добивается целенаправленное действие на патологические новообразованные сосуды и уменьшается степень повреждения здоровых окружающих тканей.
В тщательно проведенных сравнительных исследованиях ученые убедительно доказали, что при определенных формах влажной ВМД фотодинамическая терапия позволяет остановить прогрессирование болезни и добиться улучшения зрения.
Несколько советов пациентам
- Если Вам был поставлен диагноз Возрастная Макулярная Дегенерация, это не повод уходить в болезнь. Вы можете, пусть не намного, но улучшить своё состояние некоторыми простыми способами:
- Регулярно проверяйте свое зрение по решетке Амслера. Это позволит вовремя обнаружить изменения в сетчатке, требующие лечения.
- Принимайте поливитамины с микроэлементами и лютеином. Это доказано замедляет развитие заболевания.
- Включите в свой рацион листовые зеленые овощи: шпинат, листовую капусту, салат.
- На солнце всегда надевайте очки с защитой от ультрафиолетовых лучей.
- Бросьте курить. Курение нарушает работу сосудов, в том числе сосудов сетчатки.
- Не забывайте про физические упражнения. Это приводит к общему оздоровлению организма и увеличивает эффективность работы сосудистой системы.
Макулодистрофия сетчатки глаза
В этой статье мы расскажем вам:
В центральной части сетчатки глаза расположена макула, которая чрезвычайно важна для зрения. Благодаря ей мы видим близлежащие предметы, можем читать, писать, распознавать цвета и лица, водить машину, ориентироваться в пространстве. Макулу можно назвать самой чувствительной частью глаза.
Если повреждаются её клетки, они уже не способны полноценно функционировать. Мы начинаем видеть «по периферии». Возникает патологическое состояние под названием возрастная макулодистрофия, которым обычно страдают пожилые люди. Вероятность заболеть макулодистрофией (ВМД) возрастает до 30% после 75 лет.
Нередко качество жизнедеятельности ухудшается до такой степени, что человек впадает в клиническую депрессию.
Формы возрастной макулярной дегенерации
Различают две формы макулодистрофии сетчатки глаза: сухую и влажную. Сухая макулодистрофия распространена больше — в 85% случаев. Толчком к её развитию служит истончение сетчатки и образование дистрофических очагов в макуле. Патологический процесс идёт медленно, постепенно теряется центральное поле зрения.
Сначала формируются жёлтые отложения (друзы) и накапливаются в слоях сетчатки. Они могут отличаться размером и количеством. На этой стадии потеря зрения почти не ощущается. Один глаз может работать несколько интенсивнее, чтобы компенсировать недостаток зрения в пораженном глазу.
При сухой макулодистрофии могут страдать оба глаза. Со временем разрушаются светочувствительные клетки и ткани, которые окружают макулу.
Тогда проблемы со зрением становятся более серьезными и требуют посещения офтальмолога Чтобы защитить себя от этого вида заболевания, необходимо правильно питаться, носить солнцезащитные очки и вести здоровый образ жизни.
Сухая форма макулодистрофии нередко переходит во влажную. Эта агрессивная форма макулярной дегенерации встречается достаточно редко — в 10% случаев. За сетчаткой глаза образуются новые патологические кровеносные сосуды. Они становятся хрупкими и легко лопаются, что повышает их проницаемость для крови.
Под макулой формируются пузырчатые выемки, из-за которых зрительно искажаются прямые линии. Например, вы смотрите на дверной проём и его очертания кажутся волнистыми. Начинаются обширные кровоизлияния и отек, которые организм пытается остановить с помощью рубцевания и обрастания соединительной тканью. В итоге человек может потерять зрение навсегда.
Влажная форма макулодистрофии хорошо поддается лечению на ранних стадиях.
Причины и факторы риска
Сегодня достаточно слабо изучены точные причины возрастной макулярной дегенерации сетчатки глаза. Но есть определенные факторы, которые повышают риск возникновения заболевания:
- кислородное голодание тканей глазной сетчатки;
- возраст свыше 50 лет;
- наследственность;
- пол: риск развития макулодистрофии у женщин в 2 раза выше, чем у мужчин;
- УФ-излучение;
- неправильное питание, гиповитаминоз;
- избыточный вес, ожирение;
- курение;
- хронические, инфекционные или воспалительные заболевания глаз;
- травмы;
- гипертензия;
- высокая близорукость;
- наличие светлой радужки;
- плохая экологическая обстановка.
Симптомы макулодистрофии и её диагностика
На ранних стадиях болезнь протекает практически без болевых ощущений. Постепенно вы можете замечать следующие признаки:
- снижается острота зрения в одном или обоих глазах;
- искажаются предметы, прямые линии кажутся изогнутыми;
- возникает светочувствительность глаз;
- появляется потребность в ярком свете при чтении или при работе на близком расстоянии;
- уменьшается контрастная чувствительность;
- цвета и лица становятся плохо различимыми;
- в поле зрения возникает сначала расплывчатое, затем темное пятно.
Развитие симптомов может длиться до нескольких месяцев. В случае влажной формы макулодистрофии они нарастают стремительно.
Для подтверждения диагноза необходимо пройти комплексное обследование глаз у офтальмолога. Он назначает такие процедуры, как:
- офтальмоскопия сетчатки с изучением глазного дна;
- флюоресцентная ангиография с выявлением источника отека;
- периметрия с определением полей зрения;
- биомикроскопия;
- оптическая когерентная томография с выявлением деформированных тканевых структур сетчатки;
- тест Амслера. С его помощью можно выявить заболевание в домашних условиях.
Пройти тест Амслера
Лечение макулодистрофии
Если вам поставили этот неприятный диагноз, не спешите огорчаться. Тактика лечения зависит от формы заболевания. При сухой форме врач использует консервативные методы, в которые входят:
- инъекции лекарственных препаратов для улучшения насыщения сетчатки;
- прием антиоксидантов, ноотропов;
- физиотерапия.
Если врач выявил влажную форму патологии, он обычно назначает воздействие лазерным лучом на новообразованные сосуды или дегидратационную терапию. Есть несколько эффективных препаратов-ингибиторов VEGF, которые используют для лечения макулодистрофии сетчатки глаза.
К ним относятся макуген, луцентис, эйлеа, авастин. Все перечисленные препараты помогают стабилизировать зрение, а также предотвратить его потерю. После операции может повыситься риск глазной инфекции, появиться раздражение и боль в глазу.
Иногда наступает отслойка сетчатки, зрение временно становится расплывчатым, повышается внутриглазное давление.
Профилактика макулодистрофии
Если вы хотите избежать заболевания, займитесь своевременной профилактикой макулодистрофии сетчатки глаза:
- полноценно питайтесь, не сидите на строгих диетах;
- принимайте витамины и антиоксиданты с лютеином и зеаксантином;
- контролируйте артериальное давление и уровень холестерина;
- откажитесь от курения. Оно приводит к спазмированию и снижению эластичности сосудов;
- не злоупотребляйте загаром;
- носите качественные солнцезащитные очки, так как УФ-излучение активно действует на сетчатку и разрушает зрительный пигмент
Следует срочно обратиться к офтальмологу, если вы начали с искажением видеть прямые линии. Заболевание может развиваться очень быстро, и тогда риск потери центрального зрения очень высок. Особенно серьёзно отнеситесь к влажной форме возрастной макулодистрофии. Она требует постоянного лечения у специалиста. При своевременном обращении вы сможете сохранить зрение и высокое качество жизни.
Макулодистрофия, причины и профилактика
Одной из самых распространенных причин утраты или нарушения зрения у пожилых людей является макулодистрофия сетчатки. Другие названия этого заболевания – дегенерация желтого пятна, ВМД (возрастная молекулярная дегенерация), сенильная (или старческая) макулодистрофия.
Макулодистрофией называют группу заболеваний, в результате которых происходит нарушение центрального зрения и поражение сетчатки глаза. При этом степень снижения зрения может быть разная.
В тяжелых случаях люди могут полностью утратить центральное зрение, и соответственно, не смогут выполнять деятельность, требующую четкости зрения (например, работа с документами, вождение автомобиля). В других случаях зрение может ухудшиться незначительно. В любом случае полностью зрение не утрачивается, так как периферическое зрение не нарушается.
Виды заболевания
Выделяют два вида макулодистрофии сетчатки: сухую и влажную.
- Сухая макулодистрофия встречается чаще, чем влажная. Развивается она медленно, сначала затрагивая один глаз, что проходит незаметно для организма, так как нарушение зрения одного глаза компенсируется другим.
Развивается она в несколько стадий:
1. Ранняя стадия, во время которой не наблюдается нарушений зрения.
2. Промежуточная стадия приводит к возникновению некоторых проблем со зрением: искаженное восприятие в центре поля зрения. Требуется дополнительный свет для чтения.
3. Выраженная стадия вызывает сильные нарушения зрения: искаженное пятно в центре поля зрения становится больше и темнее. Повреждаются светочувствительные клетки, поддерживающая сетчатка. Чтение без специальных приспособлений практически невозможно.
- Влажная макулодистрофия наблюдается у 10% больных. При этом у некоторых влажная макулодистрофия развивается из сухой. При этом виде заболевания позади сетчатки, в зоне макулы, появляются новые кровеносные сосуды, растущие в направлении желтого пятна, и происходят кровоизлияния. Из-за этого повреждаются и отмирают светочувствительные клетки (колбочки), что и приводит к возникновению пятен в центре поля зрения.
Влажная макулодистрофия бывает скрытая (появление новых сосудов проходит малозаметно, центральное зрение практически остается в норме) и классическая (новые сосуды провоцируют кровоизлияния, возникают рубцы, зрение сильно нарушается).
Причины заболевания
Макулодистрофия развивается из-за патологий сосудов и нарушения питания зоны сетчатки, отвечающей за центральное зрение. Точных причин этих процессов учеными не установлено. Выделяют лишь факторы риска, которые могут привести к развитию заболевания:
1.Возраст – один из основных факторов развития болезни.
Это связано, прежде всего, со склерозом сосудов и артериосклеротическими изменениями, а также нарушением кровообращения в капиллярах сетчатки в области желтого пятна. Вот почему возрастная макулодистрофия называется склеротической. Эта болезнь проявляется в пожилые годы, и она является наиболее распространенной причиной снижения зрения среди людей старше 60 лет.
- 2. наследственность;
- 3. пол (макулодистрофия чаще наблюдается у женщин);
- 3. курение;
- 4. близорукость;
- 5. прямое воздействие ультрафиолетового излучения;
- 6. недостаток витаминов, несбалансированное питание;
- 7. ожирение;
- 8. прием некоторых лекарств;
9. инсульт, гипертония, инфаркт миокарда и другие сердечно-сосудистые заболевания.
Симптомы заболевания
Во время ранних стадий макулодистрофии сетчатки появляются следующие симптомы:
- нарушение (затуманивание) центрального зрения,
- искажения предметов (прямые линии кажутся изогнутыми),
- затруднения при чтении и узнавании лиц.
Симптомы могут появиться быстро или в течение продолжительного времени. В некоторых случаях возникает чувствительность к свету. Болезненных ощущений данное заболевание не вызывает.
- Диагностика заболевания
- Жалобы на характерные симптомы во время беседы с офтальмологом довольно четко укажут на макулодистрофию.
- Для уточнения диагноза применяют такие методы исследования:
- определение остроты зрения,
- исследование глазного дна с помощью офтальмоскопии,
- исследование полей зрения,
- компьютерную томографию,
- тест с сеткой Амслера.
Последний способ диагностики можно провести самостоятельно, изготовив решетку Амслера (лист в клетку 10 на 10 см, где в середине нарисована жирная черная точка). Повесьте данный рисунок на расстояние вытянутой руки на стену, закройте один глаз, а другой фокусируйте на точке в центре.
Далее нужно медленно приближать лицо к рисунку до расстояния примерно 15-20 см. Если вы носите очки, этот тест следует выполнять в них. Если возникают некоторые искажения прямых линий или появляются темные пятна, нужно обратиться к специалисту.
- Лечение заболевания
- Эффективного лечения макулодистрофии не найдено, вернуть нормальное центральное зрение не удастся.
- Цели лечения
- Достижение стабилизации патологического процесса.
- Предупреждение осложнений (при «сухой» форме — появление субретинальной неоваскуляризации, при «влажной» — возникновение кровоизлияний различной локализации, усиление отёка сетчатки и т.д.).
- Предупреждение выраженной потери зрения, приводящей к инвалидизации.
- Сохранение остроты зрения, позволяющей пациенту самостоятельно ceбя обслуживать — при далеко зашедшей патологии.
Профилактика заболевания
восстановить зрение при макулодистрофии сетчатки полностью нельзя, следует предупреждать появление болезни с помощью следующих мер:
- Не курить. Курение один из факторов появления макулодистрофии.
- Беречь глаза от солнечных лучей, носить солнцезащитные очки и широкополые шляпы.
- Правильное питание. Рацион должен содержать все необходимые витамины и минералы. Для предупреждения заболевания особенно рекомендуется есть шпинат, капусту и другие овощи и фрукты.
- Занятия спортом. Они укрепляют весь организм, и сосуды в том числе.
- Регулярно проходить плановые осмотры у офтальмолога. Это поможет приостановить заболевание на ранней стадии и предупредить ухудшение зрения.
ГБУ РО «КБ им. Н.А. Семашко»
3 офтальмологическое отделение
Врач-офтальмолог В.П.Воскресенская