Ишемическая нейропатия зрительного нерва – поражение зрительного нерва, обусловленное функционально значимым расстройством кровообращения в его интрабульбарном или интраорбитальном отделе. Ишемическая нейропатия зрительного нерва характеризуется внезапным снижением остроты зрения, сужением и выпадением полей зрения, монокулярной слепотой. Диагностика ишемической нейропатии требует проведения визометрии, офтальмоскопии, периметрии, электрофизиологических исследований, УЗДГ глазных, сонных и позвоночных артерий, флюоресцентной ангиографии. При выявлении ишемической нейропатии зрительного нерва назначается противоотечная, тромболитическая, спазмолитическая терапия, антикоагулянты, витамины, магнитотерапия, электро- и лазерстимуляция зрительного нерва.
Ишемическая нейропатия зрительного нерва обычно развивается в возрасте 40-60 лет, преимущественно у лиц мужского пола. Это серьезное состояние, которое может вызывать значительное снижение зрения и даже слепоту.
Ишемическая нейропатия зрительного нерва не является самостоятельным заболеванием органа зрения, а служит глазным проявлением различных системных процессов.
Поэтому проблемы, связанные с ишемической нейропатией, изучаются не только офтальмологией, но и кардиологией, ревматологией, неврологией, эндокринологией, гематологией.
Ишемическая нейропатия зрительного нерва
Поражение зрительного нерва может развиваться в двух формах – передней и задней ишемической нейропатии. Обе формы могут протекать по типу ограниченной (частичной) или тотальной (полной) ишемии.
При передней ишемической нейропатии зрительного нерва патологические изменения обусловлены острым расстройством кровообращения в интрабульбарном отделе. Задняя нейропатия развивается реже и связана с ишемическими нарушениями, возникающими по ходу зрительного нерва в ретробульбарном (интраорбитальном) отделе.
Передняя ишемическая нейропатия патогенетически обусловлена нарушением кровотока в задних коротких ресничных артериях и развивающейся вследствие этого ишемией ретинального, хориоидального (преламинарного) и склерального (ламинарного) слоев ДЗН.
В механизме развития задней ишемической нейропатии ведущая роль принадлежит расстройству кровообращения в задних отделах зрительного нерва, а также стенозам сонных и позвоночных артерий.
Локальные факторы острого нарушения кровообращения зрительного нерва могут быть представлены как функциональными расстройствами (спазмами) артерий, так и их органическими изменениями (склеротическими поражениями, тромбоэмболиями).
Этиология ишемической нейропатии зрительного нерва мультифакторная; заболевание обусловлено различными системными поражениями и связанными с ними общими гемодинамическими нарушениями, локальными изменениями в сосудистом русле, расстройствами микроциркуляции.
Ишемическая нейропатия зрительного нерва наиболее часто развивается на фоне общих сосудистых заболеваний – атеросклероза, гипертонической болезни, височного гигантоклеточного артериита (болезни Хортона), узелкового периартериита, облитерирующего артериита, сахарного диабета, дископатий шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоза магистральных сосудов. В отдельных случаях ишемическая нейропатия зрительного нерва возникает вследствие острой кровопотери при желудочно-кишечных кровотечениях, травмах, хирургических вмешательствах, анемии, артериальной гипотонии, болезнях крови, после наркоза или гемодиализа.
При ишемической нейропатии зрительного нерва чаще поражается один глаз, однако у трети больных могут наблюдаться двусторонние нарушения.
Нередко второй глаз вовлекается в ишемический процесс спустя некоторое время (несколько дней или лет), обычно в течение ближайших 2-5 лет.
Передняя и задняя ишемическая нейропатия зрительного нерва часто сочетаются между собой и с окклюзией центральной артерии сетчатки.
Оптическая ишемическая нейропатия, как правило, развивается внезапно: часто после сна, физического усилия, горячей ванны. При этом резко снижается острота зрения (вплоть до десятых долей, светоощущения или слепоты при тотальном поражении зрительного нерва).
Резкое падение зрения происходит в период от нескольких минут до часов, так что пациент четко может указать время ухудшения зрительной функции.
Иногда развитию ишемической нейропатии зрительного нерва предшествуют симптомы-предвестники в виде периодического затуманивания зрения, боли за глазом, сильной головной боли.
При данной патологии в том или ином варианте всегда нарушается периферическое зрение. Могут отмечаться отдельные дефекты (скотомы), выпадения в нижней половине поля зрения, выпадения височной и носовой половины поля зрения, концентрическое сужение полей зрения.
Период острой ишемии продолжается в течение 4-5 недель. Затем постепенно спадает отек ДЗН, рассасываются кровоизлияния, наступает атрофия зрительного нерва различной степени выраженности. При этом дефекты полей зрения сохраняются, но могут значительно уменьшаться.
Для выяснения характера и причин патологии пациенты с ишемической нейропатией зрительного нерва должны быть обследованы офтальмологом, кардиологом, эндокринологом, неврологом, ревматологом, гематологом.
Комплекс офтальмологического обследования включает проведение функциональных тестов, осмотра структур глаза, ультразвуковых, рентгенологических, электрофизиологических исследований.
Проверка остроты зрения выявляет его снижение от незначительных величин до уровня светоощущения. При обследовании полей зрения определяются дефекты, соответствующие повреждению тех или иных участков зрительного нерва.
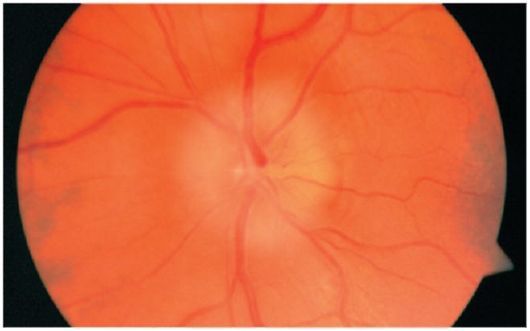
При офтальмоскопии выявляется бледность, ишемический отек и увеличение ДЗН, его проминация в стекловидное тело. Сетчатка вокруг диска отечна, в макуле определяется «фигура звезды». Вены в зоне сдавления отеком узкие, на периферии, напротив, полнокровные и расширенные. Иногда выявляются очаговые кровоизлияния и экссудация.
Ангиография сосудов сетчатки при ишемической нейропатии зрительного нерва выявляет ретинальный ангиосклероз, возрастной фиброз, неравномерный калибр артерий и вен, окклюзию цилиоретинальных артерий.
При задней ишемической нейропатии зрительного нерва офтальмоскопия в остром периоде не выявляет никаких изменений в ДЗН.
При УЗДГ глазных, надблоковых, сонных, позвоночных артерий нередко определяются изменения кровотока в данных сосудах.
Электрофизиологические исследования (определение критической частоты слияния мельканий, электроретинограмма и др.) демонстрируют снижение функциональных порогов зрительного нерва.
При исследовании коагулограммы обнаруживаются изменения по типу гиперкоагуляции; при определении холестерина и липопротеидов выявляется гиперлипопротеинемия.
Ишемическую нейропатию зрительного нерва следует отличать от ретробульбарного неврита, объемных образований орбиты и ЦНС.
Терапия ишемической нейропатии зрительного нерва должна быть начата в первые часы после развития патологии, поскольку длительное нарушение кровообращение вызывает необратимую гибель нервных клеток.
Неотложная помощь при резко развившейся ишемии включает немедленное внутривенное введение раствора эуфиллина, прием нитроглицерина под язык, вдыхание паров нашатырного спирта.
Дальнейшее лечение ишемической нейропатии зрительного нерва проводится стационарно.
Последующее лечение направлено на снятие отека и нормализацию трофики зрительного нерва, создание обходных путей кровоснабжения. Важное значение имеет терапия основного заболевания (сосудистой, системной патологии), нормализация показателей свертывающей системы и липидного обмена, коррекция уровня АД.
При ишемической нейропатии зрительного нерва назначается прием и введение мочегонных препаратов (диакарба, фуросемида), сосудорасширяющих и ноотропных средств (винпоцетина, пентоксифилина, ксантинола никотината), тромболитических препаратов и антикоагулянтов (фениндиона, гепарина), кортикостероидов (дексаметазона), витаминов групп В, С и Е. В дальнейшем проводится магнитотерапия, электростимуляция, лазерстимуляция волокон зрительного нерва.
Прогноз ишемической нейропатии зрительного нерва неблагоприятен: несмотря на лечение, часто сохраняется значительное снижение остроты зрения и стойкие дефекты периферического зрения (абсолютные скотомы), обусловленные атрофией зрительного нерва. Повышения остроты зрения на 0,1-0,2 удается добиться лишь у 50% пациентов. При поражении обоих глаз возможно развитие слабовидения или тотальной слепоты.
Для профилактики ишемической нейропатии зрительного нерва важное значение имеет терапия общих сосудистых и системных заболеваний, своевременность обращения за медицинской помощью. Пациентам, перенесшим ишемическую нейропатию зрительного нерва одного глаза, необходимо диспансерное наблюдение офтальмолога и проведение соответствующей профилактической терапии.
Ишемическая нейропатия
Патология зрительного нерва, связанная с расстройством кровообращения в интраорбитальном или интрабульбарном отделе, называется ишемической нейропатией зрительного нерва. Это заболевание обычно диагностируется в возрасте от 40 до 60 лет (чаще у мужчин) и характеризуется внезапным ухудшением зрения, выпадением зрительных полей, а также монокулярной слепотой.
Причины ишемической нейропатии
Существует две основных формы заболевания — передняя и задняя нейропатии. Первая форма обусловлена нарушением кровотока и последующим развитием ишемии склерального, хориоидального и ретинального отделов диска зрительного нерва; задняя ишемическая нейропатия вызывается расстройством кровообращения в задних отделах зрительного нерва, а также сужением сонных и позвоночных артерий.
Кровоток может нарушаться как вследствие функциональных патологий (спазм артерий) или изменений органического характера (склероз, тромбоэмболия). Таким образом, к заболеванию могу привести различные факторы. Очень часто ишемическая нейропатия зрительного нерва отмечается на фоне заболеваний сосудистой системы:
- гипертонической болезни;
- атеросклероза;
- облитерирующего или узелкового артериита;
- тромбоза магистральных сосудов и т.д.
Нередко патология зрительного нерва развивается у больных сахарным диабетом, дископатиями шейного отдела позвоночного столба, анемией. Возможны ишемические явления, поражающи зрительный нерв, после травм, операций, гемодиализа и наркоза.
Симптомы ишемической нейропатии
Чаще всего при указанном заболевании поражается только один глаз, но примерно у 1/3 больных могут отмечаться и проблемы двустороннего характера. В некоторых случаях патология поражает второй глаз по прошествии некоторого времени (обычно в течение 2-5 лет).
Как правило, патология проявляется внезапно — после горячей ванны, физической нагрузки или даже после сна. Резко падает острота зрения (иногда сохраняется только светоощущение, а при тотальном поражении нерва наступает слепота). Зрение может ухудшиться за несколько минут. Предшествовать ухудшению зрения может его затуманивание, боль за глазным яблоком или головные боли.
Особенностью данного заболевания является то, что при его развитии всегда нарушается периферическое зрение. При этом могут отмечаться скотомы, концентрическое сужение зрительных полей, выпадения в различных сегментах (нижняя, носовая, височная половины).
Продолжительность острой ишемии составляет несколько недель. Затем отек диска зрительного нерва постепенно спадает, рассасываются кровоизлияния. Сохраняется атрофия диска зрительного нерва, имеющая различную степень выраженности. Дефекты зрения также сохраняются, но могут сокращаться.
Диагностика заболевания
Чтобы выявить истинную причину проблемы, пациента обследуют специалисты в различных областях медицины — офтальмолог, невролог, кардиолог, эндокринолог и другие. Назначается комплексное обследование, офтальмологическую часть которого составляют следующие диагностические мероприятия:
- функциональные тесты;
- осмотр различных структур глазного яблока;
- УЗИ глаза;
- ангиография сосудов сетчатки;
- электрофизиологические исследования и т.д.
Исследование остроты зрения демонстрирует его существенное снижение. Характер дефектов поля зрения укажет на повреждение определенных участков зрительного нерва.
В процессе офтальмоскопии офтальмолог отметит увеличение диска зрительного нерва, его отечность и бледность.
Имеются признаки сосудистых нарушений (очаговые кровоизлияния, суженные или расширенные вены), может накапливаться экссудат.
Ангиографическое исследование позволит выявить ретинальный ангиосклероз, неравномерность диаметра вен и артерий, фиброз. Электрофизиологические исследования покажут снижение функциональности зрительного нерва.
Лечение ишемической нейропатии зрительного нерва
Лечение данной патологии должно быть начато как можно раньше, желательно в первые часы после ее выявления, потому что продолжительное отсутствие кровообращения приводит к гибели нервных клеток. После оказания неотложной медицинской помощи лечение ишемической нейропатии проводится в условиях стационара.
Основные цели лечения заключаются в снятии отека диска зрительного нерва и нормализации его питания. Нельзя обойтись и без терапии основного заболевания, вызвавшего ишемическую нейропатию. Принимаются меры к нормализации свертываемости крови, липидного обмена, показателей артериального давления.
Проводится медикаментозная терапия:
- мочегонными препаратами;
- ноотропами;
- сосудорасширяющими средствами;
- ромболитиками и антикоагулянтами;
- котикостероидами;
- витаминами (В,С,Е).
Хороший эффект дают электро- и лазерстимуляция зрительного нерва, магнитотерапия.
Пациенты, которые перенесли ишемическую нейропатию зрительного нерва, должны находиться под диспансерным наблюдением врача-офтальмолога и получать профилактическую терапию.
Ишемическая нейропатия зрительного нерва
Ишемическая нейропатия зрительного нерва представляет собой поражение зрительных нервов и выражается в серьёзном расстройстве кровообращения в интраорбитальном или интрабульбарном отделе. Данная патология характеризуется резким снижением зрительных функций, значительным сужением полей зрения, а также монокулярной слепотой.
Общие сведения
Ишемическая нейропатия зрительного нерва является болезнью людей зрелого возраста. Чаще всего она встречается у пациентов в возрасте 40-60 лет, и чаще всего у мужчин. Это достаточно опасное для здоровья состоянии, способное вызывать серьёзное падение зрения, вплоть до полной слепоты.
Ишемическая нейропатия самостоятельным заболеванием не является, возникает как проявление разнообразных процессов в организме.
Причиной нейропатии могут стать, как офтальмологические проблемы, так и отклонения кардиологические, неврологические, ревматологические, гематологические и эндокринологические.
Классификация
Заболевание диагностируется в двух формах – задней и передней ишемической нейропатии. Обе эти формы способны протекать в ограниченном или тотальном варианте.
Передняя ишемическая нейропатия зрительного нерва обусловлена острыми расстройствами кровотока в интрабульбарном отделе. Задняя развивается гораздо реже и связана с нарушениями, возникающими в ретробульбарном отделе по ходу зрительного нерва.
Причины
Передняя ишемическая нейропатия выражается в нарушении кровотока в задних ресничных артериях и вследствие этого развивается ишемия ретинального, хориоидального и склерального слоев ДЗН. Задняя ишемическая нейропатия возникает в процессе расстройства кровообращения в задних отделах зрительного нерва и стенозам сонных и позвоночных артерий.
Заболевание обусловлено разными поражениями и связанными с ними нарушениями, поражающими изменениями в сосудистом русле, нарушении микроциркуляции.
Развивается нейропатия на фоне общих сосудистых заболеваний: атеросклероз, гипертоническая болезнь, височный гигантоклеточный артериит, узелковый периартериит, облитерирующий артериит, сахарный диабет, дископатия шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоз магистральных сосудов.
В индивидуальных случаях болезнь может проявляться вследствие серьёзной кровопотери при желудочно-кишечных кровотечениях, хирургических вмешательствах, травмах, анемии, артериальной гипотонии, после наркоза, гемодиализа, болезнях крови.
Симптомы
При развитии заболевания чаще всего поражается один глаз, двусторонние нарушение наблюдается только у трети пациентов. Как правило, второй глаз начинает вовлекаться в ишемический процесс спустя время, от нескольких дней, до нескольких лет. В среднем, на процесс уходит от двух до пяти лет.
Как правило, болезнь развивается совершенно внезапно. Спусковым крючком, чаще всего, выступает вполне обыденные действия: после пробуждения, физической нагрузки, или горячей ванны.
Резко снижается зрительная функция (вплоть до слепоты). Происходит это за короткий промежуток времени, от нескольких минут до часов.
Часто предшествуют симптомы-предвестники, такие как систематическое затуманивание зрения, боли в области за глазом, сильные мигрени.
Патология также выражается в серьёзном нарушении периферического зрения. Также могут проявляться отдельные дефекты, как например, выпадение в нижней, височной и носовой половине поля зрения, сужение полей зрения.
Острая ишемия длится порядка четырёх — пяти недель. Далее отек ДЗН начинает постепенно спадать, кровоизлияния понемногу рассасываются, а далее наступает атрофия зрительного нерва.
Диагностика
Офтальмологическое обследование проходит в комплексе и включает в себя проведение функциональных тестов, осмотров структур глаза, УЗИ, рентгенологические исследования, электрофизиологические исследования.
Лечение
Лечение ишемической нейропатии зрительного нерва крайне необходимо начинать с первых часов от начала развития патологии, так как длительное нарушение кровообращения в обязательном порядке вызывает массовую гибель нервных клеток.
Первичная, безотлагательная помощь, в случае резкого развития ишемии включает срочное введение раствора эуфиллина внутривенно, прием нитроглицерина под язык, а также вдыхание паров медицинского нашатырного спирта.
Далее лечение нейропатии осуществляется стационарно.
Лечение в стационаре направлено непосредственно на снятие отека и последующую нормализацию функциональности зрительного нерва путём создания обходных путей кровотока. Большое значение в успешном лечении имеет решение проблемы основного заболевания, нормализация показателей свертывающей системы и липидного обмена, коррекция уровня АД.
В случае возникновения ишемической нейропатии зрительного нерва в обязательном порядке назначается курс мочегонных препаратов, таких как диакарба и фуросемида, ноотропных и сосудорасширяющих средств, антикоагулянтов и тромболитических препаратов, кортикостероидов, обязательно курс витаминов групп В, С и Е. Далее проводится электростимуляция, магнитотерапия, лазерстимуляция волокон зрительного нерва.
Прогноз и профилактика
Несмотря на своевременное и правильно назначенное лечение прогноз, чаще всего, неблагоприятен.
Зачастую сохраняется сильное снижение зрительных функций и устойчивые дефекты периферии зрения, обусловленные атрофией зрительных нервов.
Повышение остроты зрения всего на 0,1-0,2 удается достичь только в 50% случаев. В случае поражения сразу двух глаз высока вероятность развитие слабовидения или полной слепоты.
Профилактика ишемической нейропатии зрительных нервов имеет важное значение и заключается в терапии сосудистых и системных заболеваний. Пациенту, перенесшему ишемическую нейропатию зрительного нерва только на одном глазу, крайне необходимо диспансерное наблюдение у офтальмолога с проведением соответствующей профилактической терапии.
Передняя ишемическая нейропатия
Передняя ишемическая нейропатия – это внезапно возникшее острое нарушение кровообращения в сосудах, питающих переднюю треть зрительного нерва.
Это очень серьезное заболевание, наиболее часто встречающееся в возрасте 40-60 лет, которое может приводить к значительному снижению зрения и даже слепоте.
Причины передней ишемической нейропатии
Причинами развития передней ишемической нейропатии являются различные системные заболевания, вызывающие повреждение кровеносных сосудов. Прежде всего, это артериальная гипертензия и атеросклероз, а также сахарный диабет, ревматизм, височный артериит, болезни крови и некоторые другие, реже встречающиеся состояния.
Учитывая то, что сосудистые изменения, как правило, симметричны в организме, то очень часто вскоре после развития передней ишемической нейропатии на одном глазу, в 30 % случаев может поражаться и парный глаз. В среднем это происходит в течение 2-4 лет.
Проявления передней ишемической нейропатии обнаруживаются внезапно. Очень часто утром после сна, после подъема тяжестей или приема горячей ванны.
Резко снижается острота зрения, причем степень снижения остроты зрения зависит от выраженности нарушения кровообращения в зрительном нерве.
Всегда при данном заболевании страдает периферическое зрение, так как повреждаются нервные волокна зрительного нерва.
При этом варианты нарушения периферического зрения достаточно разнообразны, часто возникают секторальные выпадения в нижней половине периферического зрения.
Может наблюдаться выпадение половины поля зрения со стороны носа или виска и появление отдельных дефектов поля зрения, то есть скотом.
Диагностика
- При передней ишемической нейропатии проводится определение остроты зрения, она может быть и не сниженной на ранних стадиях болезни, когда нервные волокна, идущие от центральной области сетчатки еще не затронуты, либо снижаться значительно до уровня светоощущения.
- При обследовании периферического зрения выявляются различные дефекты, соответственно поврежденным участкам зрительного нерва.
- Дополнительные методы, такие как критическая частота слияния мельканий, также указывают на снижение функции зрительного нерва.
При осмотре глазного дна определяется отек диска зрительного нерва, он увеличен, границы его нечеткие. Артерии сетчатки сужены, а вены, напротив, расширены и полнокровны. Могут быть кровоизлияния на поверхности диска зрительного нерва или прилежащей сетчатке.
Лечение
Лечение должно быть начато как можно раньше и обязательно в условиях стационара. Как и при всех острых сосудистых нарушениях, будь то инфаркт миокарда или инсульт, счет времени идет на часы.
Применяются препараты, улучшающие кровообращение, сосудорасширяющие, противоотечные средства. Назначается лечение системных заболеваний, корригируется уровень артериального давления.
К сожалению, пациенты с острыми сосудистыми заболеваниями очень часто поздно обращаются за медицинской помощью, не придавая серьезного значения своему состоянию, что сказывается на плохом прогнозе болезни.
Если кровоснабжение зрительного нерва не восстанавливается в ближайшее время от начала болезни, то спустя несколько месяцев возникает атрофия нервных волокон со стойким снижением зрительных функций. Развивается, так называемая, атрофия зрительного нерва.
Ишемическая нейрооптикопатия
АКЦИЯ! Прием офтальмолога 1000 руб. — Подробнее
Ишемическая нейрооптикопатия – острое нарушение кровоснабжения в артериальном стволе, питающем зрительный нерв.
Виды
В зависимости от локализации патологического процесса выделяют переднюю и заднюю нейрооптикопатию.Передняя ишемическая нейрооптикопатияОкклюзия сосуда в передней трети зрительного нерва. Характерно выраженное и резкое ухудшение зрения с последующей атрофией ззрительного нерва.
Задняя ишемическая нейрооптикопатия
Окклюзия сосуда в передней трети зрительного нерва. Симптомы схожи с передней ишемической нейрооптикопатией.
Причины
Ишемическая нейрооптикопатия глаза чаще встречается у людей, страдающих сосудистыми или обменными заболеваниями (например гипертоническая болезнь, атеросклероз, сахарный диабет и т.п.), аутоиммунными заболеваниями, заболеваниями крови.
Провоцирующие факторы:
- физическое переутомление;
- психическая травма;
- резкие колебания уровня артериального давления.
Симптомы
Симптомами ишемической нейрооптикопатии являются внезапное резкое ухудшение зрения, резкое сужение поля зрения. Чаще всего острое снижение зрения происходит рано утром.
Диагностика
Для диагностики заболевания применятся следующие методы:
- проверка зрения (определение остроты зрения с использованием специальных таблиц);
- биомикроскопия (осмотр на щелевой лампе);
- офтальмоскопия – осмотр глазного дна с узким и широким зрачком;
- исследование полей зрения.
Дополнительные исследования на госпитальном этапе включают:
- флюоресцентная ангиография;
- оптическая когерентная томография;
- электрофизиологические методы исследования;
- МРТ головного мозга;
- мониторинг артериального давления;
- ультразвуковое исследование сонных артерий.
Лабораторная диагностика: анализ крови (гемограмма, коагулограмма).
Ишемическая нейрооптикопатия — лечение
В связи с быстрым ухудшением остроты зрения необходимо раннее лечение, включающее срочную госпитализацию пациента в офтальмологическое отделение, в ряде случаев для восстановления остроты зрения важен каждый час!
Лечение включает в себя:
- устранение причины развития заболевания;
- раннее начало сосудорасширяющей терапии, а также симптоматической;
- консультация терапевта и невролога.
Фистулизирующие операции при глаукоме
Глаукомная оптическая нейропатия – это нарушения целостности и структуры зрительного нерва с постепенным развитием его атрофии.
Зрительный нерв служит своеобразным «передатчиком» информации от сетчатки глаза к отделам мозга, где формируются зрительные образы.
Даже частичное повреждение волокон зрительного нерва приводит к ухудшению восприятия окружающего мира, а при полном разрушении – к потере зрения.
Причины атрофии зрительного нерва
Повреждения зрительных нейронов возникают как результат нарушения кровообращения и оттока жидкости в зрительном органе. Патологические изменения приводят к недостаточному снабжению кислородом и поражению волокон. Болезнь резко прогрессирует и повышает риск полной потери зрения.
К провоцирующим факторам, вызывающим оптическую нейропатию, относятся:
- сахарный диабет;
- сильная близорукость;
- эндокринные патологии;
- повышенное артериальное давление;
- травмы глазного яблока, патологии сетчатки;
- хронический гиповитаминоз;
- черепно-мозговые травмы;
- рассеянный склероз.
Глаукома – наиболее частая причина развития оптической нейропатии. Коварство болезни заключается в том, что она длительное время никак не проявляет себя. Если человек избегает профилактических осмотров у офтальмолога, он длительное время не подозревает о болезни и обращается за помощью только тогда, когда начинает испытывать трудности с чтением книг или восприятием окружающего мира.
Симптомы глаукомной нейропатии
При прогрессировании заболевания пациент начинает испытывать следующие симптомы:
- боль, резь и ощущение инородного тела в глазах;
- ограничение поля зрения;
- быструю утомляемость глаз;
- ухудшение зрения в темное время суток;
- неправильное восприятие цвета;
- снижение реакции зрачка на свет;
- головную боль и головокружение;
- появление радужных разводов перед глазами при взгляде на яркий свет.
Глаукомная оптическая нейропатия может осложняться проблемами с сердцебиением, приступами тошноты и рвоты, общей слабостью и хронической усталостью.
Диагностика и лечение
При осмотре пациента врач определяет подвижность глазного яблока, проверяет реакцию зрачка на свет, остроту зрения и уровень цветового восприятия, измеряет внутриглазное давление. Главный метод диагностики – проведение офтальмоскопии. Дополнительно используются современные методы: флюоресцентная ангиография, лазерная томография диска глаза, оптико-когерентная томография.
Лечебные меры назначают сразу после диагностирования заболевания, поскольку промедление чревато потерей зрения вплоть до полной слепоты.
Главная цель лечения – максимальное сохранение зрительной функции. Оно направлено на ликвидацию воспаления и отечности нервных волокон, нормализацию кровообращения зрительного нерва. Для этого пациенту назначают медикаментозную терапию, включающую:
- препараты для улучшения кровоснабжения нервных волокон;
- средства, ускоряющие обменные процессы;
- противовоспалительные препараты;
- нейропротекторы;
- сосудорасширяющие средства;
- мочегонные средства для снижения артериального или внутриглазного давления;
- антикоагулянты;
- поливитаминные комплексы.
Подбор лекарственных средств и расчет их дозировки осуществляется исключительно врачом. Самолечение может быть опасным для здоровья пациента! Любые народные средства в лечении глаукомной оптической нейропатии не будут эффективными. К тому же, такое лечение может быть опасным, поскольку отнимает драгоценное время, когда еще можно замедлить течение болезни.
При отсутствии противопоказаний пациенту назначают иглорефлексотерапию, электрофорез, ультразвук, лазерную или электростимуляцию. Среди наиболее эффективных физиотерапевтических процедур следует выделить магнитотерапию. Эти методы используются как дополнительные в комплексном лечении.
Хирургическое лечение
Для улучшения зрительной функции пациенту с атрофией зрительного нерва может быть назначена операция. Ее цель – перенести ткани с обильным кровоснабжением в атрофированные участки для того, чтобы обеспечить приток крови к нейронам.
Среди новейших методов лечения патологии, над которыми сейчас работают ученые, использование стволовых клеток и нанотехнологии.
Прогноз лечения
К сожалению, глаукомная нейропатия носит неотвратимый характер и полностью восстановить погибшие нейроны зрительного нерва невозможно. Но своевременное обращение за медицинской помощью и соблюдение врачебных рекомендаций способствуют максимальному сохранению зрительной функции человека.
В возрасте старше 50-60 лет следует регулярно посещать офтальмолога даже при хорошем общем самочувствии и удовлетворительном зрении.
Хирургическое вмешательство – это радикальный метод лечения глаукомы. Решение о необходимости операции принимает врач, учитывая состояние зрительных органов пациента, его общее самочувствие, возраст, наличие сопутствующих заболеваний.
Показаниями к проведению операции являются отсутствие лечебного эффекта при длительном приеме лекарственных средств, стремительное прогрессирование болезни, быстрое сужение поля зрения. Существует несколько видов хирургического вмешательства при глаукоме, среди них фистулизирующие операции. Выбор вида операции определяют в индивидуальном порядке.
Нейропатия: необъяснимых болей не бывает — виды и причины нейропатии, симптомы и лечение
Нейропатия: необъяснимых болей не бывает
У боли или дискомфорта бывает явная причина: удар, порез, перегрузка мышц. Но иногда неприятные ощущения возникают в отсутствие внешних воздействий. Тогда речь может идти о нейропатии – поражении одного или нескольких периферических нервов невоспалительного характера.
К группе периферических нервов относятся все, расположенные за пределами головного и спинного мозга. Они образуют широкую сеть, регулируют работу внутренних органов, сокращение мышц.
Поэтому при возникновении нейропатии формируется большое количество симптомов, которые иногда ошибочно принимают за патологию определенного органа.
Но лечение окажется безрезультатным, если не установить причину нарушений и не использовать методы комплексной терапии нерва.
Виды нейропатии
Разновидности нейропатии определяют в зависимости от количества пораженных нервов. Если в патологический процесс вовлекается только один нерв, говорят о мононейропатии.
Такой тип заболевания, компрессионно-ишемическая нейропатия, чаще возникает в крупных нервных стволах – бедренном, седалищном, тройничном или лучезапятсном нерве.
Патологию относительно легко диагностировать, симптомы появляются по направлению расположения нервного ствола в тканях.
Еще один вид – ишемическая нейропатия, но она затрагивает только зрительный нерв. По сути, это его инфаркт, приводящий к падению остроты зрения, вплоть до слепоты. Отдельно выделяют посттравматическую нейропатию, которая возникает в результате перелома, сдавления конечности, растяжения связок или других ранениях.
При полинейропатии поражаются целые группы периферических нервов. Заболевание может возникать одновременно в нескольких конечностях, часто симметрично на разных половинах тела, сопровождается большим количеством симптомов. В зависимости от причин, выделяют следующие виды полинейропатии:
- метаболические – возникают при нарушении обмена веществ, бывают диабетические, уремические, печеночные;
- инфекционно-токсические – развиваются при вирусных заболеваниях (СПИД, лепра, болезнь Лайма);
- токсическая – нервные волокна повреждаются ядами, тяжелыми металлами, алкоголем, возможна при передозировке медикаментами;
- наследственная – к ней относятся наследуемые генетические заболевания и синдромы: болезнь Рефсума, синдром Русси-Леви, амиотрофия Шарко-Мари-Тутта;
- алиментарные – возникают у людей с нарушением питания и при дефиците некоторых витаминов;
- аутоиммунные – формируются при атаке иммунной системы собственных нервных волокон, к ним относится синдром Миллера-Флешера, паранеопластические нейропатии при онкологических заболеваниях, парапротеинемические полинейропатии.
Нейропатии делят на несколько типов, в зависимости от характера поражения нервного ствола. Они могут быть аксональные, когда повреждается внутренняя часть нерва, и демиелинизирующие, при которых разрушается оболочка и нарушается передача нервного импульса.
Причины болезни
Пациенты не всегда своевременно обращаются за помощью. Причиной тому являются многочисленные заблуждения, связанные с этим заболеванием. Так, многие уверены, что беспричинная боль пройдет сама. Но это не так, со временем патология прогрессирует, и лечение становится труднее.
Причиной нарушения функции нервов являются несколько факторов одновременно. При диабете повреждение возникает из-за нарушения кровоснабжения и метаболизма в нервной ткани, формировании отека и сдавления, синтезе антител к оболочке нервных стволов. В результате они атрофируются и приводят к появлению патологии.
Токсические и инфекционные поражения также связаны с разрушением внешней оболочки нервных волокон. При алкоголизме, дефиците витамина В12, избытке В6 и нарушениях питания в первую очередь разрушаются мелкие периферические нервные отростки – аксоны, что вызывает потерю чувствительности на кистях или стопах.
Атеросклероз сосудов, тромбоз мелких капилляров в совокупности с метаболическими нарушениями также становятся причиной нейропатии. По такому типу поражается зрительный нерв. У беременных полинейропатия связана с выработкой антител, нарушением питания нервов и токсическим повреждением собственными продуктами метаболизма.
Наследственные нейропатии характеризуются генетическими нарушениями, которые приводят к изменениям метаболизма и накоплению токсических веществ в тканях. Они повреждают миелиновую оболочку нерва. В некоторых случаях наследственное заболевание приводит к постепенной атрофии групп нервов и тяжелым двигательным, сенсорным нарушениям, которые не поддаются лечению.
Симптомы полинейропатии
Поводом для обращения к неврологу становятся беспричинные боли или чувство дискомфорта. Симптомы нейропатии зависят от типа заболевания, вовлечения в патологический процесс внутренней части нерва или только его оболочки.
Насторожить должны следующие симптомы:
- внезапные ощущение покалывания, жжения;
- мышечная слабость;
- нарушение температурных ощущений;
- невозможность выполнения определенных движений конечностями;
- нарушения походки;
- видимая атрофия мышц, асимметрия тела.
Иногда появляется патологическая гиперчувствительность, когда слабое касание определенного участка тела вызывает сильную боль, а при значительном воздействии ощущения отсутствуют. Болевая чувствительность может полностью исчезать, поэтому, например, небольшая травма, порез не будет замечен. Но из-за нарушения иннервации такая рана долго заживает и часто переходит в форму трофической язвы.
В запущенных случаях появляются вегетативные нарушения, может повышаться или снижаться артериальное давление, изменяется работа пищеварительного тракта, ухудшается кровоснабжение кожи, она выглядит бледной, сухой и атрофичной.
Часто человек привыкает к этим ощущениям и из-за этого откладывает визит к врачу. Так повышается риск прогрессирования заболевания, ставшего причиной патологии нервной системы. А тем временем истощаются защитные ресурсы организма. При нейропатии может произойти безболевой инфаркт миокарда, так как из-за повреждения чувствительных нервов человек не будет чувствовать боль.
Раннюю диагностику этих состояний можно пройти на диагностическом комплексе Медмарвэл, которые установлены в медицинских кабинетах 36,6. Уже через 10 минут вы сможете узнать, если ли у вас ранние, начальные, еще не ставшие патологией, проявления нейропатии.
Как лечить нейропатию
Нет смысла самостоятельно искать лекарство от нейропатии. Это следствие, а не причина. Лечить нужно заболевание, которое ее вызвало. В каждом конкретном случае назначается своя терапия. Поэтому без помощи врача здесь не обойтись.
Поддержать состояние помогут вазоактивные препараты и витамины группы B, особенно при алкогольном или токсическом поражении. Не будут лишними средства для улучшения кровообращения, восстановления проводимости волокон и легкой седации.
Ошибка – заглушать ощущения обезболивающими. Они только избавляют от дискомфорта, но не лечат. А заболевание, ставшее первопричиной нейропатии, остается без внимания.
Не является альтернативой терапии и здоровый образ жизни. Изменить рацион, бросить курить и заняться спортом полезно, все это улучшает общее самочувствие. Но меры эти – второстепенные и лечения не заменяют.
Для лечения полинейропатии используются комплексные методы воздействия. В некоторых случаях необходимо наблюдение невролога и нескольких профильных специалистов – при диабете – у эндокринолога, при патологии почек – уролога, алкоголизме – нарколога.
Уменьшить неприятные болезненный ощущения, судорожные сокращения и чувство жжения помогают трициклические антидепрессанты, противосудорожные препараты.
(Здесь нужна ссылка не на Финлепсин, а на Габапентин) При инфекционных причинах полинейропатии, особенно вызванной ВИЧ-инфекцией, полностью вылечиться от патологии невозможно, но при правильной терапии основного заболевания можно остановить ее прогрессирование.
Некоторым пациентам с аутоиммунными, токсическими или метаболическими расстройствами назначают плазмоферез. Очищение крови позволяет избавиться от веществ, которые вызывают повреждение нервных стволов. На этапе восстановления используют ЛФК, физиопроцедуры: электрофорез, магнитотерапию, лазеротерапию, акупунктуру.
Откладывать посещение невролога не стоит. Лучше, как можно раньше подобрать адекватное лечение, избавиться от неприятных симптомов и не допустить дальнейшего негативного влияния на организм.
Профилактика нейропатии
Предотвратить развитие некоторых форм нейропатии тяжело, предугадать формирование наследственного заболевания можно только при обследовании у генетика. Но возможно повлиять на развитие патологий, связанных с образом жизни.
Чтобы избежать болезни, необходимо снизить потребление алкоголя, а при склонности к алкоголизму – пройти специальное лечение. Часто нейропатия является следствием сахарного диабета. Но при хорошем контроле уровня глюкозы, поддержании его в пределах физиологических значений с помощью диеты или инъекций инсулина, можно избежать развития осложнений.
Для профилактики нейропатии необходимо избегать травм, при занятиях экстремальными видами спорта использовать качественную защиту и страховку. Беременным женщинам уменьшить вероятность патологии помогает правильная прегравидарная подготовка, применение комплекса поливитаминов до зачатия, лечение хронических заболеваний.
Будик Александр Михайлович, невролог, КМН, главный врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ