Причиной этому служит множество факторов. Например, стремительное развитие компьютерных технологий и ухудшение экологической обстановки с каждым годом. Далее рассмотрим наиболее часто встречающиеся заболевания, а также выделим характерные для них симптомы.
Патология зрительного нерва
Глаукома – болезнь, имеющая хронический характер. Из-за повышения давления внутри глаз происходит дисфункция зрительного нерва. Вследствие падает зрение, которое в дальнейшем может пропасть.
Болезнь протекает очень быстро, поэтому больной рискует полностью потерять зрение, если будет оттягивать поход к врачу.
Признаки: нарушение бокового зрения, чёрные пятна, «туманность» изображения, невозможность различить предметы в темноте, при ярком свете появляются цветные кольца.
Ишемическая нейропатия оптического нерва – нарушение кровообращения во внутриглазном или внутриглазничном отделе. Симптомы: понижение остроты зрения, появление в некоторых областях «слепых» пятен. Уменьшение угла обзора.
Ишемическая нейропатия
Неврит – инфекционное заболевание. Характерен воспалительный процесс в зрительном нерве. Признаки: потеря чувствительности в области вокруг глаза, боль, ослабление работы мышц, связанных со зрительным нервом.
Атрофия нерва – болезнь, для которой характерна дисфункция проведения возбуждения. Нарушается цветовосприятие, угол обзора. Зрение падает, и человек может полностью ослепнуть.
Атрофия нерва
Патология глазной орбиты, век, слезных каналов
Блефарит – воспаление, возникающее по краям век. Симптомы: отек ткани, сопровождающийся жжением и покраснением. Больному кажется, что в глаз попала соринка. Присутствует зуд, характерные выделения. Яркий свет тяжёл для восприятия, слезоточивость, боль. Может появиться сухость глаз и шелушение краёв век. После сна на ресницах образуются гнойные струпья.
Блефарит
Криптофтальм – нераспространенная болезнь, при которой происходит сращивание краешков век. Это становится причиной сужения глазной щели или даже её исчезновения.
Лагофтальм – патология, характеризующаяся нарушением смыкания верхнего и нижнего века. В результате некоторые участки остаются открытыми постоянно, включая время сна.
Заворот века – место роста ресниц повернуто в сторону глазницы. Это создает сильный дискомфорт за счёт натирания и раздражения глазного яблока. На роговице могут образоваться небольшие язвы.
Заворот века
Колобома века – нарушение в строении век. Обычно протекает наряду с другими морфологическими дефектами. Например, волчья пасть или заячья губа.
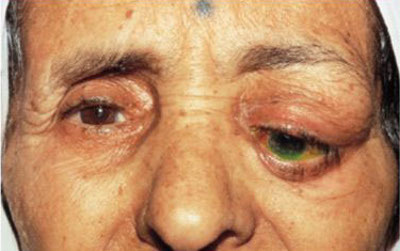
Отёк века – локализованное накопление избытка жидкости в тканях вокруг века. Симптомы: местное покраснение кожного покрова, дискомфорт. Болезненность глаз усиливается в момент прикосновения.
Отёк века
Блефароспазм – выглядит как судорожное сокращение лицевых мышц, как будто человек быстро жмурится. Не контролируется волей больного.
Птоз – опущение верхнего века вниз. Патология классифицируется на несколько подвидов. В отдельных случаях, веко опускается настолько, что целиком перекрывает глазное яблоко.
Птоз
Ячмень – инфекционное заболевание воспалительного характера, которое протекает с выделениями гноя. Признаки: отёчность краёв век, краснота и шелушение. Нажатие сопровождается сильной болью. Частым является дискомфорт (ощущение инородного объекта в глазу), слезотечение. Острая форма характеризуется признаками интоксикации – упадок сил, повышенная температура, головная боль.
Ячмень
Трихиаз – неправильный рост ресниц. Опасность состоит в том, что болезнетворные микроорганизмы могут легко попасть в глаза. Это провоцирует воспаление, конъюнктивит и другие проблемы.
Дакриоцистит – инфекция слезного канала, вызывает его воспаление. Есть несколько разновидностей патологии: острый, хронический, приобретенный, врождённый. Симптоматика: болезненные ощущения, слёзный мешок красный и отекший, нагноение каналов и постоянное слезоточивость.
Дакриоцистит
Патология слезопродуцирующей системы
Дакриоденит – поражение слёзных желез. Возникает из-за хронических патологий, либо в связи с попаданием в организм инфекции. Если произошло нарушение в работе кровеносной системы, то заболевание может принять хроническую форму.
Симптомы: верхнее веко становится красным, отёчным. Яблоко глаза в некоторых случаях выпячивается. Если не лечить дакриоденит, воспаление распространяется, образуются гнойники, поднимается высокая температура, появляется общее недомогание.
Дакриоаденит
Рак слезной железы – развивается в результате аномальной жизнедеятельности клеток железы. Опухоли могут быть как доброкачественными, так и злокачественными. Ко второй группе можно отнести, например, саркому.
Признаки: боль в глазах и голове. Связана с увеличением образования, которое давит на нервную ткань. В некоторых случаях давление настолько сильное, что вызывает делокализацию глазного яблока, затрудняет их движение.
К дополнительным симптомам относят отёки, упадок зрения.
Патология соединительной оболочки глаза
Ксерофтальмия – глазная болезнь, в процессе которой слёзы вырабатываются меньше нормы. На это есть несколько причин: хронические воспалительные процессы, различные травмы, опухоль, длительный приём курса препаратов. В группу риска попадают люди пожилого возраста.
Конъюнктивит – воспаление, возникающее в слизистой конъюнктивы. Он бывает аллергическим, инфекционным и грибковым. Все эти разновидности являются заразными. Заражение происходит как через физический контакт, так и с помощью обиходных предметов.
Опухоли конъюнктивы – появляющиеся в угле на внутренней стороне слизистой (птеригиум) и образующиеся в области соединения с роговицей (пингвекул).
Патология хрусталика
Катаракта – постепенное помутнение глазного хрусталика. Заболевание имеет очень быстро развитие. Может поражать как один глаз, так и оба. При этом повреждается или весь хрусталик, или какая-то одна часть. Основная категория больных – пожилые люди.
Именно этот недуг способен в очень короткий срок снизить зрение, вплоть до слепоты. У молодых людей катаракта возможна из-за травм, заболеваний соматического типа.
Симптоматика: скорая утрата зрения (это заставляет менять линзы очень часто), невозможность различить предметы в темноте («куриная слепота»), нарушение в восприятии цветов, глаза быстро устают, в редких случаях – двоение изображения.
Катаракта
Аномалии хрусталика – развивающаяся с рождения катаракта, бифаф, сферофакия, вывих хрусталика, колобома.
Патология сетчатки
Ретинит (пигментная дистрофия сетчатки) – заболевание, проявляющееся возникновением воспаления на различных участках сетчатки глаза.
В качестве причин выступают травмирование органов зрения, длительное воздействие солнечного света.
Симптомы: сужается нормальное поле зрение, уменьшается обзор, изображение двоится, недостаточная видимость в сумерках, пред глазами появляются характерные цветные пятна.
Отслаивание сетчатки – патология, при которой наблюдается деструкция сетчатки. Её внутренние слои начинают сходить с ближних эпителиальных тканей и кровеносных сосудов.
Лечится в большинстве случаев оперативным способом. Отсутствие лечения влечёт за собой утрату зрения.
Признаки: «туман» перед глазами, искажение геометрической формы предметов, иногда проскакивают вспышки света и яркие искры.
Отслаивание сетчатки
Ангиопатия сетчатки – разрушение структуры сосудистой оболочки в глазах.
К такому заболеванию приводит физическое травмирование, высокий показатель внутриглазного давления, нарушение в функционировании центральной нервной системы, болезни кровеносной системы (артериальная гипертония), отравление, патологические дефекты в морфологии кровеносных сосудов. Симптомы: заметный спад зрения, помутнение в глазах, инородные мелькания, искажение изображения. В самых тяжёлых случаях – потеря зрения.
Дистрофия сетчатки – крайне опасное заболевание, может иметь самые разнообразные причины возникновения. Происходит отмирание тканей сетчатой оболочки глаза или же её уменьшение. Это может произойти, если не будет вовремя оказана квалифицированная помощь специалистов.
Патология роговицы
Кератит – воспалительный процесс, поражающий роговицу глаза. Как результат, замутнение роговицы и возникновение инфильтратов. Причиной может быть инфекция: вирусная, бактериальная. Травмы тоже могут спровоцировать развитие заболевания.
Симптомы: слезотечение, покраснение слизистой оболочки глаза, нетипичная чувствительность к яркому свету, роговица теряет свои нормальный свойства – блеск, гладкость.
Если пренебрегать лечением, то инфекция распространяется на другие участки зрительной системы.
- Кератит
Бельмо – образование на роговой оболочки глаза рубцовой ткани, её стойкое помутнение. Причиной выступают продолжительные воспалительные процессы в организме или травмы.
Бельмо
Роговичный астигматизм (кератоконус) – дегенерация роговицы, возникающая вследствие повышения давления внутри глаза. Это ведёт к изменению формы роговой оболочки глаза. Симптоматика: световая кайма вокруг лампочек, моментальное снижения зрения в одном из глаз, миопия.
Кератоконус
Изменение рефракции глаза
Близорукость (миопия) – нарушение рефракции глаза, при котором человек плохо видит дальние предметы. При близорукости изображение фиксируется перед сетчатой оболочкой. Признаки: собственно плохое различие отдаленных предметов, дискомфорт быстрая утомляемость глаз, давящие боль в области висков или лба.
Близорукость
Дальнозоркость (гиперметропия) – рефракционное нарушение при котором изображение считывается позади сетчатки, является противоположностью миопии. При этом больной плохо видит как ближние, так и дальние предметы. Симптомы: очень часто определяется туманность перед глазами, иногда у больного проявляется косоглазие.
Дальнозоркость
Астигматизм – болезнь характеризуется невозможностью фокусировки световых лучей на сетчатке. Обычно появляется у людей с физиологическими нарушениями органов зрения: роговая оболочка, хрусталик. Симптомы: размытое и нечёткое изображение, человек быстро утомляется, часто жалуется на головную боль, чтобы что-то разглядеть приходится напрягать глазные мышцы.
Астигматизм
Другие глазные болезни
Нистагм – не поддающиеся контролю колебательные движения глазных яблок.
Синдром «ленивого глаза» или амблиопия – патология, при которой глаз по причине повреждения его мышц, перестает работать, совершать движения.
Анизокория – разность размера зрачков. В основном, появляется при всевозможных травмах глаза. Влечёт за собой острую чувствительность к свету, снижение зрения. Иногда эта патология указывает на нарушение в функционировании одного из отделов мозга – мозжечка.
Анизокория
Эписклерит – воспаление, формирующееся в эписклеральной ткани. Сначала появляется покраснение около роговицы, затем этот участок опухает. Признаки: ощущение дискомфорта, глаза режет от яркого света. Бывают выделения из соединительной оболочки. В большинстве случаев эписклерит проходит сам по себе.
- Эписклерит
- Аниридия – полное отсутствие радужки глаза.
- Аниридия
- Поликория – дефект глаза, когда у человека есть несколько зрачков.
- Поликория
Офтальмоплегия – болезнь, когда нервы глаза, отвечающие за его движение, перестают правильно функционировать. Это становится причиной параличей и неспособностью вращения глазными яблоками. Симптомы: глаза обращены к носу, не изменяют это положение.
Экзофтальм – патологический выход глазного яблока за пределы глазной орбиты, возникает из-за отёка её ткани. Помимо основного симптомы выделяют покраснение век и боль во время прикосновения к воспаленному участку.
Диплопия – расстройство зрительной системы, состоящее в постоянном двоении видимых предметов.
Новообразования на веке — безвредные наросты или смертоносные образования
Веки.
Защитная система глаза.
Тонкий слой кожи, который оберегает от пыли, пота и посторонних предметов. Также веки помогают увлажнять глаза и при моргании распределяют жидкость по их поверхности.
Эта часть тела состоит из четырёх слоёв:
- Кожа и подкожная клетчатка
- Круговая мышца век
- Хрящ
- Конъюнктива
Именно в них зарождаются доброкачественные и злокачественные новообразования кожи век.
К счастью, большинство новообразований на веке — безобидные наросты, которые не угрожают здоровью. Порой они малозаметны. Это просто небольшое образование рядом с глазом, которую увидит лишь очень внимательный человек.
С такими опухолями люди живут всю жизнь. Удалять их не обязательно. Разве что по косметическим причинам, но на процедуры вблизи глаз соглашаются не все.
Впрочем, иногда без операции не обойтись.
Например, когда появляются злокачественные образования, способные даже погубить пациента. Эти новообразования на веке глаз необходимо устранять. Как можно быстрее.
Без своевременного лечения раковые опухоли не только постоянно растут и захватывают соседние ткани, но и дают метастазы в другие органы.
Поэтому важно проходить осмотр у дерматолога каждый год. Так вы вовремя определите тип новообразований и избавитесь от них, если такая необходимость возникнет.
Ещё полезно знать главные разновидности образований. Как опасных, так и безвредных.
Доброкачественные новообразования на веке
Больше половины всех опухолей на веках относится именно к безопасным образованиям.
Они различаются по размеру. Некоторые почти не видны, а другие разрастаются очень сильно и порой даже мешают нормально открывать глаза.
Узнать, что за новообразование появилось на нижнем или верхнем веке глаза, проще всего у врача. Дерматолог подробно расскажет о типах образований и их опасностях.
Записаться на прием к дерматологу
На веке часто формируются опухоли:
Эти новообразования образуются из клеток-меланоцитов. Никогда не появляются при рождении — только в детском возрасте. При половом взрослении они темнеют, а на третий десяток жизни слегка возвышаются над кожей. В старости теряют окраску, но не исчезают.
Обычно их не нужно лечить. Родинки крайне редко перерождаются в раковые опухоли. В таких случаях их обязательно удаляют.
Новообразования на ножках или с широким основанием. На веке может вырасти как одна папиллома, так и целое скопление. Появляется из-за вируса папилломы а и особенно часто при ослаблении иммунитета. Иногда образование перерождается в рак.
Плотный красный нарост, диаметром до трёх сантиметров. В центре образования маленькая впадина. Нередко вырастает сразу несколько новообразований, причём не только на лице, но и на шее, руках. Обычно образование исчезает само. После неё остаётся атрофический рубец. В редких случаях образование развивается в плоскоклеточный рак кожи.
Появляется по неизвестной причине. Поверхность овальных или округлых образований похожа на корку, воск или чешую. Новообразования развиваются лишь у пожилых людей. Удаление не требуется. Только при появлении зуда или из-за косметического дискомфорта.
Гладкий узелок на тонкой ножке, который образуется из соединительной и фиброзной ткани. Растёт медленно. Диаметр до нескольких сантиметров. Почти никогда не перерождается в злокачественное образование.
На коже вырастает одноиз разновидностей этих образований — липома мягких тканей. Чаще всего на верхнем веке. Мягкое и подвижное новообразование жёлтого цвета.
Это образование также известнокак киста потовой железы. Стандартный размер до четырёх миллиметров, хотя некоторые образования разрастаются больше десяти миллиметров. Новообразование на веке выглядит как куполообразный узелок с голубоватым оттенком.
Конечно, описанные выше образования едва ли порадуют вас своим появлением, но по большей части они безвредны. Некоторые перерождаются, но крайне редко.
Раковые образования гораздо опаснее.
Злокачественные новообразования на веке
Почти все виды рака кожи встречаются и на веках, хотя разница по частоте появления между ними огромна. До 92% из них — базалиомы. Меланома и другие злокачественные образования вырастают гораздо реже.
Итак, на веках возникают:
В основном образования появляются на нижнем веке. Они выглядят как плотные, приподнятые узелки, похожие на жемчужины. Иногда вырастает другая форма базалиомы — белые или жёлтые бляшки без язвы с нечёткими границами. Метастазы никогда не возникают. Рак проникает в соседние ткани.
Чаще всего новообразования поражают людей среднего и старшего возраста. У них базалиома развивается медленно. А вот у молодых пациентов она растёт быстро.
Эта злокачественное образование — второе по частоте среди видов рака, которые поражают кожу возле глаз. В 60% случаев оно появляется на нижнем веке.
Новообразование не имеет характерных особенностей и его сложно отличить от других образований. У пациентов нередко появляются безболезненные узловые поражения с нечёткими границами и язвами. В основном у людей старше 60-ти лет.
Возможны метастазы в соседние и отдалённые органы.
Опасная форма рака, поражающая соседние ткани и дающая метастазы в любые органы. Образования обычно вырастают у людей старше 65-ти лет. В основном у женщин.
Рак проявляется в виде единичного узелка на хряще или на краю века. Из-за болезни у пациента выпадают ресницы.
Примерно 10% всех случаев этого вида рака связано с образованиями возле глаз. Образование выглядит как красно-пурпурный узелок, чаще всего на верхнем веке. Рак развивается быстро. У многих пациентов метастазы появляются за два года.
Возникает реже остальных видов рака кожи. Обычно образования вырастают у пожилых людей старше 60-ти лет.
- Болезнь проявляется на нижних веках в виде плотных пигментированных пятнышек с неровными границами.
- Высокий уровень смертности.
- Чтобы эффективно бороться с раком кожи на веках, необходимо вовремя его обнаружить.
- Вот небольшая подсказка.
Основные признаки злокачественных образований:
- Гладкая и блестящая или твёрдая и красная шишка
- Плоское шрамовидное новообразование коричневого или телесного цвета
- Незаживающая ранка
- Чешуйчатый участок кожи красного или коричневого цвета
- Плоское чешуйчатое пятно, которое постоянно чешется
Также на рак нередко указывает выпадение ресниц и припухлость век.
Посетите врача, если у вас появились эти симптомы. Не откладывайте. Чем раньше вам поставят точный диагноз, тем быстрее доктор устранит образования.
Самостоятельно определить, что за новообразование на нижнем веке глаза, удаётся лишь в редких случаях. Необходим осмотр у врача. А иногда и дополнительные исследования.
Доктор выберет подходящий метод лечения только при наличии точного диагноза.
Как лечить новообразования на веке
Повторимся — доброкачественные образования обычно не угроза для здоровья и жизни. Но ситуации бывают разные. Порой пациент просто хочет избавиться от раздражающего нароста рядом с глазом.
Порой операцию назначает врач. Все злокачественные новообразования обязательно нужно удалять и потому доктора проводят процедуру как можно быстрее.
Есть и сложности.
Операции возле глаза непросты, и успех во многом зависит от правильного метода лечения и опыта врача. Поэтому перед удалением новообразований на веке проводится тщательная диагностика. А порой ещё и биопсия.
В зависимости от вида, местоположения и размера образования врачи выбирают метод лечения:
Доктор уничтожает клетки образования мощным лучом света. Лазер не задевает здоровые ткани. После процедуры остаётся воспалённая кожа, которая покрывается защитной корочкой.
Хирург обрабатывает новообразование жидким азотом. Ткани образования отмирают. Вскоре нарост отпадает.
- Врач обрабатывает образование рентгеновскими лучами, отчего раковые клетки погибают.
- Доктор вырезает образование и тонкий слой здоровых тканей вокруг него.
- Врач обрабатывает новообразование специальным кремом или лосьоном, в котором содержатся химические вещества, убивающие раковые клетки.
- Иногда всего лишь одного метода недостаточно.
Как удаляют новообразование на веке в таком случае?
Доктора проводят комбинированную терапию — например, сначала вырезают образование, а потом просвечивают ранку рентгеновскими лучами. Это увеличивает эффективность лечения.
Конечно, Вы не получите 100%-ой гарантии избавления от рака. Особенно если новообразование обнаружили слишком поздно, и оно успело распространиться внутрь тела.
Поэтому важно отслеживать признаки злокачественных образований. Проверяйте кожу каждый месяц. Ежегодно приходите на осмотр к дерматологу.
Да, операция всё равно может потребоваться, но с маленьким образованием врачи легко справятся. Один из лучших методов для этого — лазерная терапия.
Удаление новообразования на веке лазером
Врачи часто убирают образования на лице именно с помощью лазерного луча. Разумеется, они выбирают этот метод не случайно.
Хотя удалить новообразования можно множеством способов, лазерная терапия имеет наименьшее количество осложнений.
Основные преимущества этой процедуры:
Маленькие образования доктора убирают очень быстро и пациент ничего не чувствует. На крупные образования нужно больше времени и потому врачи используют местную анестезию. Операцию легко перенесут даже дети.
Скорость процедуры зависит от размера образования. Врачи обрабатывают маленькое новообразование не больше двух минут, а вот крупные занимают больше времени. Иногда до пяти минут.
Лазерный луч разрушает не только раковые клетки, но и сосуды вокруг них. После операции не появляются кровоточащие раны. Лишь молодая воспалённая кожа.
Защитная корочка на ране пропадает за неделю, а покраснение исчезает за три недели.
Лазерный луч разрушает клетки опухоли, а также все бактерии на этом участке. Во время процедуры заражение невозможно.
Толщина лазерного луча очень мала и врач легко уничтожает клетки образования, не повреждая здоровые ткани. Вместо шрамов образуется молодая кожа.
Цена удаления новообразований на веке лазером зависит от места проведения операции. Конечно, в косметических салонах это стоит дёшево. В клиниках дороже.
Помните — лазерная терапия возле глаз может окончиться трагически, если выполняется неопытными специалистами. Поэтому мы советуем обращаться только в проверенные, хорошо оборудованные медицинские центры. Например, в клинику «Лазерсвит».
У нас работают дерматологи первой и высшей категории. Они диагностируют болезни кожи и лечат новообразования дольше 17-ти лет и успели осмотреть более 100 000 пациентов.
Доктора проверяют образования новейшим дерматоскопом Delta 20 T. Прибор увеличивает изображение в 16 раз. С его помощью врачи легко различают признаки перерождения образований.
Приходите в «Лазерсвит» и навсегда избавьтесь от новообразований на веках и других частях тела. Быстро, без шрамов и боли.
Ладыгина Евгения Игоревна
Бельская Елена Александровна
Бидниченко Наталья Левоновна
Биюкова-Польшакова Ирина Лазаревна
Записаться на прием к дерматологу
Халязион – что это за болезнь, ???? лечение, симптомы и ???? диагностика на МЕД Zoon
Халязион (халазион, градина, мейбомит, внутренний ячмень) – это хроническое воспаление края века, которое развивается в результате закупорки протока одной или нескольких мейбомиевых (сальных) желез века. Заболевание представляет собой медленно растущее опухолевидное образование, в просторечье называемое градиной.
Халязион – довольно распространенное заболевание глаз, оно встречается у детей и взрослых. По статистике чаще градина образовывается у человека в возрасте от 30 до 50 лет.
Встречается халязион верхнего и нижнего века (они одинаково распространены). Его легко спутать с ячменем, при котором в мейбомиевые железы попадает инфекция.
При болезни железы закупориваются, и вокруг тканей глаза скапливается жидкость.
Содержание
Существует несколько основных факторов, влияющих на образование градины:
- инфицирование протока мейбомиевой железы (несоблюдение гигиены);
- заболевания желудочно-кишечного тракта (дисбактериоз, колит, гастрит);
- расстройства работы желчевыводящих протоков;
- регулярные переохлаждения;
- розацеа (розовые угри, хроническое заболевание кожи лица);
- себорейный дерматит (хроническое воспалительное заболевание, затрагивающее сальные железы на лице, теле и волосистой части головы человека);
- сахарный диабет первого или второго типа, нарушения в работе эндокринной системы;
- хроническое недосыпание, регулярные стрессы, перегрузка нервной системы;
- нарушения психоэмоционального состояния, психические отклонения;
- регулярно возникающие воспаления в области глаз (конъюнктивит, блефарит);
- недолеченный ячмень;
- патологии сосудов;
- неправильное использование контактных линз (пренебрежение правилами их ношения);
- разрастание железистой ткани (встречается редко).
Заболевание возникает из-за гормональных нарушений, которые провоцируют излишнюю работу сальных желез. Специалисты считают эти причины самыми распространенными. Заболевание набирает темп среди женщин, если они становятся жертвами непрофессионального татуажа, регулярно наращивают ресницы, пользуются некачественной косметикой, не снимают макияж или линзы перед сном.
Обратите внимание. Указанные факторы являются косвенными и могут спровоцировать начало заболевания. Зачастую причина появления шишки является комплексной.
Патогенез
Мейбомиевы железы расположены по краю века (от 50 до 70 штук на одном). Они обеспечивают увлажнение роговицы, выделяя особый сальный секрет.
При закупорке протока секрет продолжает образовываться, но он не имеет возможности выйти наружу, начинает скапливаться под кожей.
Если закупорка протока не разрешается самостоятельно, то со временем формируется халязион. Размер халазиона – от пшена до горошины.
Клетки иммунитета воспринимают образование как чужеродное. Веко начинает краснеть, опухать. Возможно покраснение глаза и кожи века. Офтальмологи выделяют несколько этапов развития болезни:
- незначительная припухлость, небольшой зуд, небольшая припухлость;
- появление плотной подкожной шишки, болезненного при ощупывании;
- постепенный рост шишки, нарастание болевого синдрома;
- большие размеры халязиона угрожают целостности глазного яблока, необходимо оперативное вмешательство.
Симптомы (признаки)
Клинические признаки зависят от расположения халязиона (на верхнем или нижнем веке), стадий его формирования. Образование постепенно увеличивается в размерах, начинает причинять пациенту дискомфорт. По мере своего развития симптомы нарастают. Среди них отмечаются:
- припухлость;
- покраснение слизистой оболочки глаза;
- назойливый зуд;
- слезотечение;
- болезненные ощущения при прикосновении;
- астигматизм (снижение четкости зрения вследствие давления образования на роговицу);
- нарушения зрения (снижение остроты зрительного восприятия);
- нагноение;
- пульсирующая боль;
- лихорадка.
При пальпации отмечается подвижность опухоли. Внешне образование похоже на небольшую горошину.
На первых стадиях отличить халязион от ячменя практически невозможно, особенно если он располагается на нижнем веке.
Однако, когда шишка начинает увеличиваться в размерах, необходимо обратиться к врачу для назначения корректной терапии. Самолечение грозит развитием серьезных осложнений, поэтому не стоит медлить с посещением офтальмолога.
При инфицировании шишки понадобится хирургическое вмешательство, на ранних стадиях болезни можно просто принимать антибиотики.
Диагностика
Опытный офтальмолог легко поставит диагноз «халязион» по внешнему осмотру, пальпации. При расположении шишки на верхнем веке используется прием выворачивания века, в результате чего визуализируется градина.
По результатам осмотра врач исключает наличие ячменя или аденокарциномы (железистого рака, злокачественной опухоли). При подозрении на злокачественное течение заболевания назначается гистологическое исследование, позволяющее точно установить диагноз. Визуально такая опухоль стремительно увеличивается, вызывает значительное повышение температуры.
Для выяснения причин халязиона и предотвращения его рецидивов, окулист назначает ряд обследований:
- общий анализ крови;
- общий анализ мочи;
- иммунограмма (выявляются особенности работы иммунной системы);
- анализы на венерические заболевания;
- бактериальный посев крови для определения стерильности;
- соскоб кожи на наличие демодекоза (кожная болезнь, вызываемая клещом демодексом);
- анализ на хеликобактер пилори (бактерия, поражающая желудок, иммунную систему).
Лечение
После установки диагноза врач назначает подходящее лечение. Самолечением заниматься нельзя, так как лекарства назначаются в зависимости от стадии заболевания, индивидуальных особенностей пациента. Для небольших образований применяют разные типы препаратов и процедур:
- бактерицидные капли (снижают риск присоединения бактериальной инфекции);
- специальные мази от халязиона (накладываются под веки и способствуют расширению протоков);
- физиотерапевтические процедуры (прогревание сухим теплом, электрофорез, магнитотерапия, ультрафиолетовое облучение, компрессы помогают расширить протоки);
- массажные движения (уменьшают образование).
Антибиотики, входящие в состав мазей и каплей, предотвращают возможные осложнения. При неэффективности данной схемы больному назначаются уколы кортикостероидов (гормональные препараты) в область новообразования, прием антибиотиков.
Если гормональная терапия не дает эффект, используется хирургическое удаление содержимого шишки. Операция занимает не более получаса и проводится под местной анестезией. Самая распространенная методика: вскрытие капсулы, удаление образования, накладывание швов. В современной медицине практикуется быстрое удаление шишки лазером. В этом случае реабилитация пациенту не требуется.
Обратите внимание. Хирургическое удаление халязиона – простая и безопасная процедура. Для того, чтобы уменьшить риск послеоперационных осложнений (отечность, образование гематомы, воспаление, кровотечение, нагноение), соблюдайте правила гигиены, все рекомендации врача.
Осложнения
Халязион лечится, обычно прогноз благоприятный. Однако при самолечении и позднем обращении к врачу возможно развитие различных осложнений:
- образование кисты, которая вскрывается с образованием свищевого хода;
- преобразование в хроническую форму с частыми периодами обострения;
- абсцесс (местное воспаление с нагноением при присоединении вторичной бактериальной инфекции);
- развитие конъюнктивита;
- воспаление роговицы глаза (передняя выпуклая часть глазного яблока);
При частых рецидивах заболевания следует вести здоровый образ жизни, укреплять иммунитет, избавиться от очагов хронических инфекций.
Профилактика
Во избежание повторного образования халязиона, необходимо тщательно соблюдать рекомендации врача и правила гигиены:
- избегайте переохлаждения;
- в ветреную и солнечную погоду носите темные очки;
- пересмотрите питание, употребляйте натуральные продукты;
- ведите здоровый образ жизни;
- регулярно проходите осмотр у окулиста (особенно при наличии хронических болезней глаз);
- откажитесь от вредных привычек, стрессов, перегрузок;
- принимайте комплексные витаминные препараты.
Необходимо вовремя лечить заболевания обмена веществ, являющиеся благоприятной основой для развития хронических болезней глаз.
Папиллома на веке: причины, лечение и способы удаления
Симптомы: как выглядят папилломы на веках
Внешне папилломы на веках выглядят как небольшой нарост, цвет которого не отличается от цвета здоровой кожи. По размеру новообразование редко превышает 1-2 миллиметра, хотя известны случаи, когда нарост достигал и сантиметра в диаметре. Поверхность кожи над пораженным участком шероховатая. Образование безболезненное, однако при механическом повреждении оного возможны неприятные ощущения.
Специфика папиллом на веках в том, что они могут становиться причиной ощутимого физического дискомфорта и даже медицинских проблем. Пациенты нередко жалуются на ощущение «песка» или инородного тела в глазу, хотя образование располагается на внешней поверхности века.
Среди возможных симптомов слезотечение или сухость глаза. У некоторых пациентов развивается конъюнктивит, блефарит.
Хотя серьезной угрозы для здоровья или зрения эти состояния не представляют, при появлении папилломы на глазу лучше как можно раньше обратиться за помощью специалиста.
Как избавиться от папиллом?
Поскольку папиллома — это не просто кожный нарост и эстетический дефект, а проявление хронической вирусной инфекции, для решения проблемы необходим комплексный подход с применением различных направлений лечения.
Пациенту назначается не специфическая противовирусная терапия препаратами, которые подавляют размножение и жизнедеятельность вируса. В этих целях врач может назначить Панавир, Ацикловир, оксолиновую мазь и другие противовирусные средства.
Второе направление лечения — повышение общей и местной резистентности организма к возбудителям инфекционных заболеваний. Для укрепления иммунитета назначаются иммуностимуляторы. Общеукрепляющим действием на организм обладает эхинацея. Можно использовать лекарственные травы. Более специфическим действием обладают препараты, способствующие выработке интерферона (Виферон).
Удаление папилломы на веке— важнейшей условие успешной терапии. Почему важно избавиться от образования? Нарост является очагом инфекции, причем вируса в активной форме.
С одной стороны, образование на веке представляют косметический дефект. С другой, оно могут привести к инфицированию членов семьи.
Наконец, удаление очага инфекции способствует полной элиминации возбудителя из организма носителя.
Методы удаления
Как удалить папиллому на веке? Поскольку кожа на веке очень тонкая, с появлением современных хирургических технологий традиционное хирургическое удаление папилломы используется редко. В клиниках Москвы эти образования удаляют с помощью микрохирургического оборудования — лазера, методом электрокоагуляции или радиоволновым скальпелем.
Наиболее эффективным и безопасным считается лазерное удаление папилломы. Процедура, которая проводится с помощью углекислого лазера, обладает следующими преимуществами:
- С помощью местных анестетиков можно провести удаление безболезненно.
- Лазер обладает стимулирующими свойствами, способствует скорейшему заживлению кожи после операции.
- Благодаря коагулирующим свойствам лазера минимизируется кровотечение и повреждение здоровых участков кожи.
- Нет риска инфицирования, поскольку лазер не может быть источником инфекции и обладает губительным действием на вирусную и бактериальную флору. Благодаря этим свойствам лазер повышает эффективность противовирусной терапии и способствует элиминации инфекции.
- Реабилитационный период короткий.
- Нет риска формирования шрама или рубца.
- Нет риска рецидива заболевания.
Удаление нароста в домашних условиях — менее эффективная (чаще всего — неэффективная) тактика. Местное применение средств народной медицины неоправдано, следует обратиться к специалисту сразу при появлении образования.