Начальная стадия катаракты диагностируется, когда из-за возрастных изменений или влияния неблагоприятных факторов глазной хрусталик мутнеет. Патология часто наблюдается у людей с нарушениями работы эндокринной системы, обмена веществ. Ей подвержены в подавляющем большинстве пациенты предпенсионного возраста. Реже заболевание встречается среди молодых людей, подростков и детей.
Что такое катаракта
В следствии чаще всего возрастных изменений организма в хрусталике проявляются помутнения и зрение ухудшается. Симптомы обусловлены изменением способности поврежденного органа пропускать и преломлять свет. Катаракта на начальной стадии характеризуется слабо выраженными признаками. Деструкция начинается с возникновения белкового налета на хрусталике.
У пациентов с гиперметропией возможно временное улучшение зрения, при которой отпадает необходимость в ношении корректирующих очков. Они могут читать и видеть мелкие предметы. Основные факторы риска, провоцирующие помутнение хрусталика, – пожилой возраст, наследственная предрасположенность, принадлежность к женскому полу.
Отмечено, что люди с карими глазами болеют чаще, чем со светлыми.
Причины развития заболевания
Патологические процессы запускаются при появлении возрастных изменений в зрительном органе – чем старше человек, тем больше размер хрусталика. Со временем он уплотняется и становится тяжелее.
Также поражение симметричного или асимметричного характера происходит в результате дисфункции эндокринной системы, длительного приема определенной группы лекарственных препаратов или наличия токсинов в организме.
Факторы, приводящие к развитию катаракты:
- регулярное воздействие ультрафиолетовых лучей или инфракрасного излучения;
- генные и врожденные аномалии;
- преждевременные роды (повреждение сетчатки у ребенка);
- лечение кортикостероидами в течение долгого периода;
- проникающие травмы глаза;
- повышение уровня сахара в крови;
- хронический иридоциклит;
- изъятие в неполной мере хрусталиковых масс при экcтpaкaпcуляpнoй экстракции.
Основные симптомы
На начальной стадии катаракты не происходит значительного снижения остроты зрения, также никак не проявляются и другие признаки.
Поэтому пациенты не спешат к офтальмологу, поскольку даже не предполагают, что болезнь уже начала прогрессировать. Причиной для визита в клинику позже становится ощутимое влияние катаракты на глазное яблоко, когда зрение начинает ухудшаться.
На этом этапе помутнение обнаруживается на крайних участках хрусталика, центральная часть редко бывает поражена.
Симптомы глазной патологии и степень их выраженности зависят от размера помутнения. При появлении каких признаков нужно незамедлительно посетить специалиста:
- раздвоение предметов перед глазами;
- черные точки, радужные круги;
- образование ореола вокруг источника света;
- плохо различаются цвета;
- падает зрение при слабом освещении.
У людей с возрастной близорукостью наблюдается улучшение зрения. Это вызвано набуханием хрусталика и соответствующим увеличением его способности преломлять свет. Поздние стадии характеризуются проблемами со зрением по причине утолщения хрусталика и изменения рефракционных показателей.
Офтальмологи «Центра восстановления зрения» (ЦВЗ) определяют катаракту даже на первичном этапе. Для постановки предварительного диагноза используется щелевую лампу. Чтобы подтвердить его, могут быть назначены дополнительные исследования и анализы, которые также можно пройти в нашем центре.
Можно ли остановить катаракту на начальной стадии?
Заболевание чаще всего поражает пациентов, которым за 50. На начальную возрастную катаракту приходится около 10% всех случаев – чем старше человек, тем выше риск развития патологических изменений хрусталика.
Категория людей семидесятилетнего возраста со зрительными проблемами по причине катаракты составляет около 46%. Факторами, вызывающими дисфункцию глаза, окулисты считают дефицит белкового питания глазного яблока, метаболические нарушения.
Но это не единственные причины, есть и другие:
- злоупотребление алкогольными напитками, избыточное курение;
- травма глаза;
- расстройство функции щитовидной железы;
- повышенный сахар в крови;
- синдром Дауна;
- ожог слизистой оболочки глаза, часто получаемый на активном солнце, если не носить солнцезащитные очки;
- глаукома;
- отслоение сетчатки;
- аномалии хрусталика врожденного характера, образующиеся в эмбриональном периоде;
- малокровие;
- воспалительный процесс в сосудах глаза;
- систематическое нахождение в условиях повышенных температур, например, по роду профессиональной деятельности;
- генетическая предрасположенность;
- острое или хроническое воспаление периферии сосудистой системы;
- сильное отравление;
- кожные болезни;
- миопия высокой степени.
Людям, которые обнаружили у себя симптомы катаракты, следует обратиться к глазному врачу. Предотвратить катаракту невозможно. На начальных стадиях назначают терапевтическое медикаментозное лечение. Несмотря на то, что многие утверждают, что лекарства затормозят патологические процессы и позволят отложить хирургическую операцию. На практике эффективность таких препаратов не доказана.
Катаракта, к сожалению, не поддается консервативному лечению. Устранить ее можно только оперативным путем. Наиболее эффективной считается факоэмульсификация – пораженный хрусталик удаляется через микроразрез, а вместо него ставится имплантат – интраокулярная линза (ИОЛ). Только таким способом можно вернуть пожилому человеку ясность зрения.
Лечение начальной стадии катаракты
Безоперационные методы борьбы с начальной катарактой, включают в себя в медикаментозное лечение, прием витаминных комплексов и различных диет. Но нужно понимать, что если катаракта диагностирован, то она будет развиваться и этот процесс остановить невозможно.
Консервативный способ подразумевает применение различных биологически активных веществ, выступающих в качестве блокаторов аномалии хрусталика глаз. Одна часть из них выпускается в форме капель. Другая – в виде инъекций, вводимая внутримышечно.
Комплексы витаминов и минералов направлены на нормализацию метаболических процессов в глазном яблоке. В их составе обязательно присутствуют таурин и аденозин, а также прочие элементы, оказывающие благотворное воздействие на хрусталик. Что может прописать врач:
-
«Факовит». Лекарство продается в аптеках в виде капель и предназначено для улучшения обмена веществ, блокировки увеличения площади помутнения хрусталика.
-
Kвинaкc». В случае катаракты этот препарат назначается окулистом чаще всего. Он хорошо устраняет симптоматику, предупреждает окисление хрусталика, улучшает метаболизм.
-
«Taуфoн». Стабилизирует обменные и стимулирует регенеративные процессы в организме. Защищает глаз от патогенной микрофлоры, которая может спровоцировать инфицирование и другие осложнения.
-
«Kaтapaкc». Медикаментозное средство препятствует распространению помутнения и разрушению хрусталика, замедляя протеиновые реакции (протеин – основной компонент глазного яблока). Капли запускают активный обмен веществ, ускоряя восстановительную функцию зрительного органа. Разрешены к употреблению в период беременности и лактации.
Не рекомендуется использовать лекарственные препараты по собственной инициативе. Назначать вид и дозировку должен исключительно лечащий врач, с учетом индивидуальности каждого случая и противопоказаний.
Лечение начальной катаракты включает и соблюдение диеты. Она состоит в ограничении продуктов и блюд с повышенным содержанием жиров – они увеличивают холестерин в крови.
Нужно употреблять в пищу красную рыбу, черную смородину, шпинат. В этих продуктах много полезных для зрения витаминов С, Е, жирных омега-3 кислот.
Они задерживают развитие глазных заболеваний и благоприятно воздействуют на весь организм.
Нужна ли операция?
Этот вопрос волнует многих пациентов, но однозначного ответа на него нет. В большинстве случаев все индивидуально. Если вам поставили диагноз катаракта, то операция неизбежна.
Более того, чем раньше ее выполнить, тем более безопасно для глаза она пройдет и с этим лучше не тянуть.
Минимальное помутнение хрусталика для одного может не являться показанием к хирургической манипуляции, а для другого сильно осложнять его жизнь и доставлять дискомфорт.
После 50 лет хрусталик перестает выполнять свои функции надлежащим образом – развиваются помутнение и пресбиопия. Офтальмологи ЦВЗ, опираясь на мнение авторитетных специалистов всего мира, рекомендуют его удалить и заменить качественным имплантатом – интраокулярной линзой. В нашем центре в том числе используют новейшие мультифокальные хрусталики PanOptix.
Бояться операции не стоит. Наша клиника оснащена современным оборудованием ведущих мировых производителей, а специалисты – квалифицированные врачи с огромным опытом. Хирургическая манипуляция занимает всего лишь 5 минут и совершенно безопасна. Ее проводят при начальной катаракте или даже при ее отсутствии, для корректировки плохого зрения с рефракционной целью.
Современные искусственные хрусталики обладают теми же функциями, что и природные. Американская компания Alcon выпускает ИОЛ AcrySof IQ. Это высококачественная имитация здорового хрусталика, имеющая следующие преимущества:
- снижение оптических аберраций;
- зрение становится комфортным и функциональным при любом освещении;
- предусмотрена естественная и быстрая адаптация к имплантату;
- линзы гидрофобные.
При использовании мультифокальных ИОЛ PanOptix в настоящее время не выявлено случаев осложнений или отторжения имплантата.
Профилактика заболевания
Начальная стадия катаракты не является приговором, современные методики удаления катаракты способны вернуть вам зрение в течение нескольких секунд. Катаракта связана с возрастными изменениями, поэтому избежать ее не удастся никому. Но все же стоит придерживаться врачебных рекомендаций по здоровому образу жизни:
- защищать глаза от сильного и длительного влияния ультрафиолета ношением на улице солнцезащитных очков с соответствующими фильтрами;
- не употреблять спиртное;
- не курить;
- не есть вредные продукты;
- сохранять вес в пределах нормы, если он выше, то применить меры для похудения;
- лечить гипертонию приемом антигипертензивных лекарственных препаратов;
- регулярно посещать офтальмолога.
Последним пунктом лучше не пренебрегать. Только окулист сможет распознать начало заболевания и назначить эффективное лечение. Визит к врачу необходим при воспалениях глаза, а также для регулярного контроля миопии.
Признаки и симптомы катаракты, причины возникновения, профилактика
Чаще всего в группу риска попадают пожилые люди, у которых в силу возраста ухудшается зрение. 90% всех случаев имеют под собой именно возрастные причины. Но кроме этого катаракта бывает:
- травматическая (4%);
- лучевая ― после радиационного облучения (3%);
- врожденная (у новорожденных) (3%).
Кроме естественного процесса старения организма, возникновению катаракты могут способствовать:
- эндокринные расстройства (сахарный диабет, нарушение обмена веществ);
- авитаминоз;
- длительный прием некоторых лекарственных препаратов;
- ряд заболеваний глаз: глаукома; близорукость третьей степени, требующая хирургического лечения; отслойка сетчатки;
- осложнения некоторых инфекционных заболеваний;
- плохая экология;
- генетическая наследственность.
По статистике ВОЗ у каждого шестого человека старше 40 лет происходит оптическое уплотнение хрусталика. Практически у всех пожилых людей старше 80 диагностирована катаракта.
Симптомы катаракты
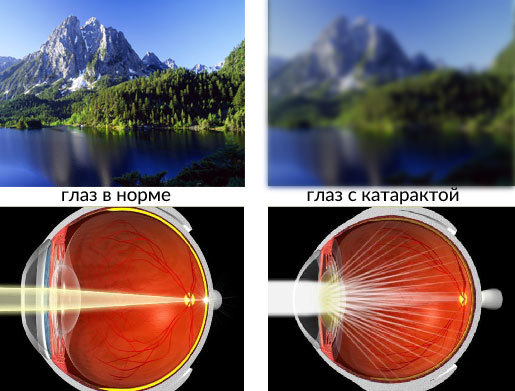
Мутное изображение, ощущение «пелены перед глазами», как будто человек смотрит сквозь запотевшее стекло ― вот основные симптомы катаракты. Эти ощущения говорят о том, что помутнелхрусталик и для восстановления зрения необходима операция.
У катаракты есть и другие симптомы:
- ухудшение ночного зрения;
- повышенная чувствительность к яркому свету;
- свечение вокруг ярких предметов;
- трудности при чтении мелкого шрифта и работе с мелкими деталями;
- вблизи изображение теряет четкость;
- возникает ощущение, что предмет «движется» и «двоится»;
- нарушается восприятие цвета;
- трудно подобрать подходящие очки.
Эти симптомы могут указывать и на другие заболевания, а выяснить настоящую причину ухудшения зрения может только профессиональный врач-офтальмолог. Поэтому своевременное обращение к врачу позволит быстро восстановить зрение и, тем самым, улучшить качество жизни.
Самое опасное заблуждение ― полагать, что поход к врачу можно отложить, а нарушение зрения связаны с усталостью или естественными возрастными изменениями. При полном созревании катаракты человек теряет зрение, поэтому нужно обратиться к врачу-офтальмологу, как только «качество изображения» ухудшилось.
Катаракта у пожилых людей
Возрастные изменения хрусталика происходят постепенно, процесс может длиться от 4 до 15 лет. Сначала мутнеет периферия хрусталика, но так как оптическая зона не затрагивается, зрение остается нормальным.
Но когда мутнеет центральная часть и свет перестает проходить, нарушения зрения становятся очевидны. На последних стадиях катаракты зрение снижается до светоощущения, а зрачок становится сероватым или молочно-белым.
По статистике ВОЗ в 80% случаев «возрастная» катаракта развивается после 70 лет. Это связано с закономерными изменениями биохимического состава хрусталика. Но к сожалению, нередки случаи, когда это заболевание развивается у людей 45―50 лет.
Диагностика катаракты
Чтобы поставить диагноз, врач-офтальмолог применяет стандартные методы диагностики: визометрию, периметрию, тонометрию, офтальмоскопию, биомикроскопию, авторефрактометрию, офтальмометрию.
При подозрении на катаракту требуется биомикроскопия ― исследование щелевой лампой, которая создает оптический срез хрусталика. Врач детально рассматривает глазное яблоко и более глубокие ткани, чтобы определить границы помутнений.
Специалист может дополнительно провести топографическое исследование роговицы и оптическую когерентную томографию.
Лечение катаракты
Физиотерапия, медикаменты и применение глазных капель замедляют помутнение хрусталика, но с их помощью остановить этот процесс невозможно.
Полностью восстановить зрение при катаракте возможно только за счет удаления хрусталика хирургическим путем и замены его искусственной линзой. Такая операция называется факоэмульсификация.
Она выполняется с помощью ультразвука. Вслед за ней проводится имплантация ИОЛ ― искусственной линзы.
Перед установкой искусственного хрусталика проводится рефрактометрия ― определение преломления света глазом. Параметры искусственного хрусталика рассчитываются автоматической программой, куда заносятся данные всех исследований, проведенных врачом в процессе диагностики.
Факоэмульсификацию проводят под местной анестезией. Операция занимает менее 20 минут. Ультразвук разжижает пораженный хрусталик и его вымывают из глаза через небольшой прокол. На место пораженного хрусталика ставят искусственную мягкую линзу. Линза расправляется на глазном яблоке и заменяет собой удаленный хрусталик. Перед самой операцией в обязательном порядке делают анализ крови и ЭКГ.
Это нетравматичный, безболезненный и эффективный метод лечения. Восстановление тканей глаза и собственно зрения длится не более двух-трех часов. Спустя несколько часов после операции человек может отправиться домой и в большинстве случаев на следующий день приступить к работе.
Искусственный хрусталик защищает сетчатку от УФ-лучей и позволяет создавать четкое и контрастное изображение в любое время суток. После операции по замене хрусталика пациент видит одинаково хорошо вдали и вблизи и не нуждается в очках.
Профилактика катаракты
Заботиться о своем зрении пока оно не нарушено, гораздо дешевле, чем заниматься его восстановлением. Для этого необходимо:
- носить солнцезащитные очки и беречь глаза от ультрафиолета;
- полноценно питаться и по назначению врача принимать витамины и микроэлементы;
- отслеживать нарушения эндокринной системы.
Чтобы вовремя обнаружить заболевание и начать с ним борьбу, необходимо ежегодно проходить осмотр у офтальмолога. Если вы планируете пройти диагностику зрения у квалифицированного специалиста на современном оборудовании экспертного класса и хотите сделать это в комфортных условиях, позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи.
Давайте заботиться о вашем здоровье вместе!
Какие могут быть последствия операции по удалению катаракты глаза в пожилом возрасте
Катаракта — наиболее широко распространённое глазное заболевание у людей зрелого, а также пожилого возраста. Вызывая серьезное снижение зрения, эта болезнь затрудняет деятельность, ограничивает его способность к самообслуживанию и нередко становится причиной необратимой слепоты. В то же время, своевременное обращение к специалисту-офтальмологу и проведенное качественное лечение катаракты, позволяет восстановить зрение и вернуться к привычному образу жизни.
Немного о катаракте
Катаракта – это помутнение вещества хрусталика, который является природной оптической линзой, преломляющей и пропускающей к сетчатке световые лучи.
Хрусталик находится внутри глазного яблока, помещаясь между радужкой и стекловидным телом. Пока человек молод, хрусталик его прозрачен и эластичен. Он способен менять форму, за доли секунды фокусируясь на объекте. Благодаря такому его свойству, человек одинаково хорошо видит на разных расстояниях.
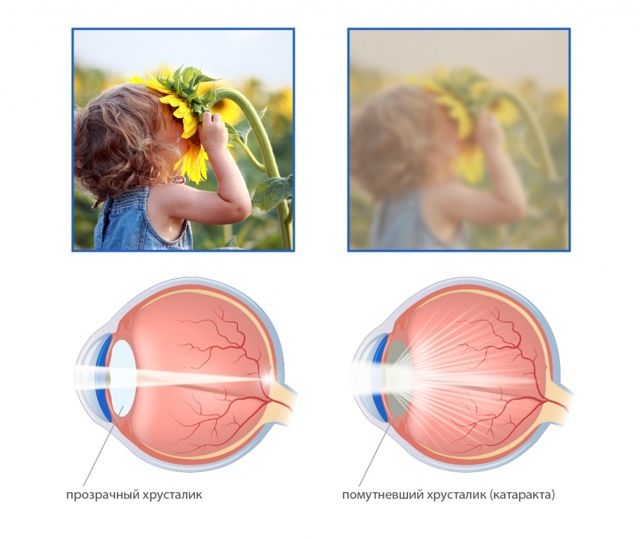
При катаракте прозрачность хрусталика теряется из-за его полного или частичного помутнения. В глаз проникает очень небольшая часть лучей света, вследствие чего зрение человека снижается и видимые предметы становятся нечёткими и размытыми.
С течением времени заболевание прогрессирует: помутнение увеличивается в размерах, зрение снижается ещё больше. Если катаракту не вылечить вовремя, человек может ослепнуть полностью. Катаракта может возникнуть в любом возрасте. Помутнение хрусталика бывает врожденным, травматическим, лучевым, вызванным общими заболеваниями организма.
Правда, чаще всего встречается старческая – возрастная катаракта, которая появляется у людей старше пятидесяти лет.
Катарактой страдает не менее 17 млн. человек в мире и по большей части, это люди, возраст которых перевалил за 60 лет.
По информационным данным ВОЗ, к 70-ти и 80-ти годам, этой болезнью страдают примерно 460 женщин и 260 мужчин из 1000 человек популяции, а после 80-ти лет, катаракта встречается практически у каждого.
При этом, почти 20 млн. человек в мире вследствие катаракты утеряли зрение полностью.
Причины появления заболевания
Хрусталиковое вещество в норме абсолютно прозрачно. Оно состоит из воды, белковых и минеральных веществ. Процесс питания хрусталика осуществляет внутриглазная влага, которая, вырабатывается в глазу и постоянно омывает его.
Но с возрастом, глазная жидкость начинает загрязняться продуктами обмена, которые способны оказывать токсическое воздействие на все среды глаза, включая и хрусталик. Это становится причиной нарушения его питания, что и вызывает потерю былой прозрачности.
Характер помутнений очень разный, поэтому довольно обширно и типовое разнообразие катаракт.
Кроме возраста, на возникновение помутнений хрусталика могут влиять и другие факторы — некоторыми заболевания глаз, патологии внутренних органов. Подобные типы катаракты принято называть осложнёнными. Они развиваются на фоне глаукомы, миопии, заболеваний сосудистой оболочки глаза и при отслойке сетчатки и пигментной дистрофии.
Причиной помутнения хрусталика также становятся общие заболевания, такие как:
- Сахарный диабет;
- Болезни суставов или крови;
- Бронхиальная астма;
- Ряд кожных заболеваний (псориаз и экзема).
На возникновение и развитие заболевания, также влияют и многие внешние факторы:
- Нерациональное питание;
- Дефицит витаминов (кальция, витамина С);
- Профессиональные вредности;
- Воздействие ультрафиолетовых лучей и радиации;
- Неблагоприятная экологическая среда;
- Курение.
Зачастую катаракта начинается на одном глазу (обычно левом), затем она поражает оба глаза, но с разной степенью интенсивности.
Признаки катаракты
Название заболевания имеет древнегреческие корни. Слово kataraktes переводится, как «водопад».
При катаракте видимые предметы, человек воспринимает «как в тумане», словно сквозь запотевшее стекло либо через «падающую воду».
По мере прогрессирования катаракты «туманность» зрения усиливается, человек ощущает присутствующую перед глазами пелену все острее, состояние усугубляется мелькание полосок, пятен, штрихов.
Появляется светобоязнь, возникает раздвоенность изображений, начинаются затруднения при письме, чтении, шитье и работе с небольшими деталями. В стадии перезрелой катаракты, зрачок приобретает белый цвет.
Возрастная катаракта, является прогрессирующим заболеванием, которое проходит следующие стадии развития:
- Начальная катаракта (помутнения хрусталика локализованы на периферии, вне оптической зоны). Пациенты обычно не предъявляют никаких жалоб, а наличие заболевания определяется офтальмологом во время осмотра. Начальную стадию катаракты врачи зачастую обнаруживают случайно при проведении очередного обследования.
- Незрелая катаракта (помутнения продвигаются к центральной оптической зоне). Острота зрения заметно снижена и пациенты жалуются на присутствие перед глазами густого тумана. Заболевание приводит к возникновению трудностей при самообслуживании и в рабочих моментах.
- Зрелая катаракта (помутнения распространяются на всю область хрусталика). Зрение снижено до уровня светоощущения. Пациенты видят лишь контуры предметов, удаленные не дальше расстояния вытянутой руки (не более метра).
- Перезрелая катаракта (на этой стадии, вещество хрусталика разжижается, он приобретает однородный беловатый оттенок). Пациенты способны определять в комнате наличие светлого окна, ощущать свет направленного в глаз фонарика. Перезрелая катаракта нередко вызывает многочисленные осложнения. В этой связи, особенно опасно возникновение вторичной глаукомы из-за сдавления тканей глаза увеличившимся, помутневшим хрусталиком. Удерживающие хрусталик связки, также вовлечены в дистрофический процесс. Зачастую они разрываются, что ведёт к вывиху хрусталика (люксации) в стекловидное тело. Белковые вещества перезревшего хрусталика воспринимаются глазными тканями как чужеродные и это становится причиной развития иридоциклита.
Проявления катаракты разнообразны, однако особенно часто они касаются ухудшения зрения. Катаракту, как и любое заболевание, лучше диагностировать и лечить на ранних стадиях, чтобы иметь больше шансов на полное восстановление зрения.
Методы лечения
Для лечения катаракты в современной офтальмологии разработаны медикаментозные и хирургические методы лечения.
На начальной стадии заболевания необходимо применять специальные глазные капли. Наиболее популярными из них, считаются: Квинакс, Вита-Йодурол, Офтан-Катахром, Тауфон.
Медицинские препараты замедляют прогрессирование помутнений, но уже имеющиеся помутнения, рассасывать не способны. Назначать препараты самостоятельно категорически не рекомендуется, это должен делать только врач-офтальмолог.
Основным методом избавления от катаракты является хирургическая операция. Название этой операции — факоэмульсификация катаракты с имплантацией интраокулярной линзы. Именно её выполняют в 99% случаев катаракты. Однако, самый благоприятный исход хирургического лечения можно ожидать лишь у больных с незрелой катарактой.
Операция факоэмульсификации применяется в нашей стране вот уже более двадцати лет. Ее выполняют под местной анестезией, без госпитализации. Ход операции таков:
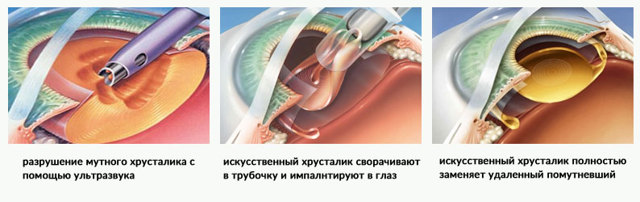
- Через малый роговичный разрез в глаз вводят ультразвуковой наконечник и разрушают мутный хрусталик.
- В хрусталиковую капсулу помещают гибкую искусственную линзу.
Операция длится обычно не более двадцати минут. Зрение восстанавливается к концу первых суток до предоперационного уровня. Восстановительный период полностью составляет не больше четырех недель, в это время, пациенту обязательно применять глазные капли, с дезинфицирующим и противовоспалительным эффектом. Спустя месяц можно вернуться к привычному ритму жизни.
В случае выявления у пациента зрелой или перезрелой катаракты, осложнённой слабостью связок, которые поддерживают хрусталик, может быть назначена интра- или экстракапсулярная экстракция катаракты. В ходе операции, хрусталик удаляется полностью, а на его место имплантируется жёсткая линза. Линзу подшивают к радужке или крепят в хрусталиковую капсулу.
В этом случае, хирургу придется наложить непрерывный шов, снять который можно только спустя 4–6 месяцев. Первые несколько месяцев после операции, пациента имеет низкое зрение вследствие постоперационного обратного астигматизма. После удаления шва, зрение восстанавливается до уровня, предшествовавшего образованию катаракты.
Реабилитационный период довольно долог и может осложниться расхождением послеоперационной раны.
Осложнения хирургии катаракты
После удаления помутневшего хрусталика, глаз человека лишается особенно важной детали оптики — линзы. При этом, преломляющих свойств роговицы, стекловидного тела и внутриглазной влаги передней камеры для хорошего зрения становится недостаточно. Прооперированному глазу нужна дополнительная коррекция очками, контактными линзами либо искусственным хрусталиком.
Оптимальный способ лечения катаракты — имплантация искусственного хрусталика. Правда его возможно применить не всегда. Состояние глазных тканей пациента или его сосудов, а также некоторые присутствующие заболевания (рецидивирующие воспаления глаз, воспаления суставов) не позволяют имплантировать искусственный хрусталик, поскольку сведут результаты операции к нулю.
При запущенной катаракте (зрелой и перезрелой) набухший хрусталик начинает занимать основной объем передней камеры глаза, из-за чего нарушает отток вырабатываемой там жидкости. В результате этого, может возникать опасное осложнение — вторичная глаукома. Если в этой ситуации медлить с операцией, зрение может быть потеряно безвозвратно. Лечение катаракты, откладывать нельзя.
Профилактика
Лучший способ профилактики катаракты – это своевременное обращение к специалисту-офтальмологу.
Людям, перешагнувшим порог 40-ка лет, необходимо хотя бы раз в год обследоваться на предмет изменений в хрусталике.
Только специалист способен определить необходимость лечения катаракты медикаментозным или хирургическим способом. Справиться с проблемой самостоятельно нетрадиционными, народными средствами нельзя.
Сейчас широко применяются капли, способные замедлять процесс созревания катаракты. Эти капли, называемые витаминными, включают аминокислоты, ферменты, а также микроэлементы.
Их систематическое применение улучшает тканевое питание и активирует процессы обмена в хрусталике, сдерживая тем самым развитие катаракты.
Однако, остановить процесс помутнения хрусталика, с помощью таких капель невозможно, заболевание можно лишь притормозить. Определяться с выбором капель и их дозировкой, должен врач офтальмолог.
Он же должен дать необходимые рекомендации, учитывая характер помутнений и причины, вызвавшие образование катаракты.
Выводы
Старческая катаракта прекрасно поддается лечению, даже в самом преклонном возрасте. Важно не запустить болезнь до стадии зрелости и перезревания, чтобы она не осложнялась сопутствующими воспалениями.
Отработанная методика хирургического вмешательства, наличие качаственных искусственных хрусталиков и грамотная анестезия, делают риск, связанный с операцией минимальным. Сегодня подобные операции выполняются рбез каких-либо плачевных последствий.
Главное – обнаружить катаракту вовремя и поспешить с её лечением.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч.
Наши специалисты помогут выявить причину снижения зрения, и проведут лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов обеспечивают благоприятный результат для пациента.
Узнать стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или заполнив форму онлайн-записи.
Незрелая катаракта: причины, симптомы, лечение
Катаракта — серьезная патология, которая без должного лечения со временем может привести к полной потери зрения. Чаще всего появляется на обоих глазах.
Это заболевание зрительной системы характеризуется помутнением хрусталика глаза. Проблема может быть как врожденной — диагностируется сразу после родов, так и приобретенной — может появиться в любом возрасте.
Врожденная катаракта возникает, как правило, из-за проблем со здоровьем у беременной женщины и генетических отклонений. Также влияют прием лекарственных препаратов, вредные привычки, длительное нахождение в токсичной среде.
Приобретенная катаракта может появиться в любом возрасте, но чаще всего проблемы возникают после 55 лет. В этом возрасте начинаются естественные биологические процессы, хрусталик теряет свою эластичность, становится мутным и плотным. Кроме возрастных изменений на раннее появление катаракты могут влиять другие факторы:
- длительный прием лекарственных препаратов, например, стероидная терапия;
- другие заболевания зрительной системы;
- травмы глаз и головы;
- рентгеновское облучение;
- негативное воздействие ультрафиолетовых и инфракрасных лучей;
- неправильный образ жизни, дефицит витаминов.
Если говорить о естественных процессах, катаракта развивается у каждого человека и это лишь вопрос времени. У кого-то всего лишь за несколько месяцев могут наступить значительные изменения, а кто-то может на протяжении долгих лет не догадываться о наличии болезни.
Лечение консервативными методами неэффективно и не имеет смысла. Избавиться от проблемы можно только благодаря операции по удалению катаракты.
Катаракта делится на 4 стадии: начальную, незрелую, зрелую, перезрелую.
Начальная стадия. На этом этапе катаракта никак себя не проявляет, пациенты даже не догадываются о наличии недуга. Начинается периферийное помутнение хрусталика. В этом состоянии человек может находиться до 15 лет.
Незрелая стадия. Здесь начинаются структурные изменения хрусталика, теряется его однородность, происходит послойное поражение. Из-за того, что хрусталик набухает, может увеличиться внутриглазное давление.
Зрелая стадия. Изменения заметны уже внешне, глаза человека могут отличаться друг от друга. Зрачки становятся мутными, молочными из-за значительного поражения хрусталика, который теряет способность пропускать световые лучи.
Перезрелая стадия. Это запущенное состояние, когда волокна хрусталика уже начинают распадаться.
Катаракта значительно ухудшает качество жизни человека. На начальной стадии пациенты могут не догадываться о наличии проблемы.
Со временем появляются тревожные сигналы:
- изменяется восприятие цветов. Пациентам кажется, что цветопередача телевизора стала хуже, хочется прибавить яркости;
- появляется светочувствительность;
- в сумеречное время и в условиях плохой освещенности ухудшается зрение;
- появляется слезоточивость;
- перед глазами возникают пятна, полоски, круги;
- наблюдается двоение в глазах, объекты становятся нечеткими;
- наблюдается сложность с подбором очков.
Часто пациенты узнают о наличии катаракты случайно: на обычном обследовании. Проблему легко диагностировать во время осмотра переднего отрезка глазного яблока через щелевую лампу.
Многие убеждены в том, что не стоит торопиться с операцией, ведь любые манипуляции — это всегда риск. Благодаря возможностям современной офтальмологии нет никаких рисков в операции по удалению катаракты, а несвоевременное лечение заболевания может привести к необратимым последствиям.
Не стоит ждать, когда зрение начнет стремительно ухудшаться. Видеть одинаково хорошо на всех расстояниях, избавиться от очков — возможно в любом возрасте. Мы не ждем созревания катаракты, а сразу рекомендуем провести операцию.
В настоящем высокотехнологичном мире офтальмологии показанием к хирургии катаракты является не ее стадийность, а снижение качество жизни.
Нецелесообразно мириться с плохим зрением, когда операция по замене хрусталика длится от 6 минут.
Во время процедуры удаляется пораженный хрусталик, на его место вставляется интраокулярная линза — искусственный хрусталик. Пациентам не требуется госпитализация, операция проводится с применением местной капельной анестезии и занимает всего лишь несколько минут. Уже через час пациенты могут отправиться домой.
Вылечить катаракту – это реально
Заболевание является самой распространённой причиной развития обратимой слепоты. Катаракта диагностируется у подавляющего большинства людей пожилого возраста.
Молодые менее подвержены этому заболеванию, однако вследствие некоторых факторов также могут быть подвержены патологии.
В этой статье наши специалисты предоставляют подробную информацию о заболевании, а также дают рекомендации по лечению.
Что такое катаракта?
Говоря простым языком, катаракта – это патология, вызывающая помутнение хрусталика. Хрусталик располагается за радужкой и не может быть виден неподготовленному человеку до тех пор, пока сильно не помутнеет. Именно хрусталик отвечает за механизм фокусировки света на сетчатке. Сетчатка же преобразует свет в импульсы, которые и являются созданными мозгом зрительными образами.
Заболевание значительно снижает остроту зрения (вплоть до полной слепоты) и, как следствие, качество жизни пациента. Катаракта чаще поражает оба глаза, но на одном из них она прогрессирует быстрее.
Заболевание развивается с возрастом (примерно 60% людей старше 60 лет страдают от патологии).
Симптомы катаракты
Наиболее частые жалобы пациентов с диагнозом катаракта:
- ухудшение зрения;
- нечеткость зрения;
- проблемы со зрением при ярком освещении;
- ослабление цветового зрения;
- прогрессирование близорукости (можно заметить по частой смене очков);
- изменения цвета зрачка;
- двоение в одном глазу.
В запущенной форме сюда добавляются:
- боль в глазу;
- покраснения глаз.
Принципиально важно отследить развитие катаракты на ранних этапах. Не игнорируйте первые симптомы и запишитесь к врачу на профилактический осмотр при малейшем подозрении на катаракту.
Типы катаракты
Классификация опирается на локализацию помутнений и степень развития заболевания. Отдельно стоит отметить, что катаракта, выявленная в первые годы жизни ребенка называется врожденной. Патология требует срочного хирургического лечения, так как может существенно повлиять на формирование органов зрения.
Помимо этого, существуют следующие типы катаракты:
- ядерная катаракта – сильное поражение центральной части хрусталика, наиболее распространённая форма;
- корковая катаракта – помутнения больше локализируются в районе коры, покрывающей хрусталик снаружи;
- субкапсулярная катаракта – помутнение локализируется близко к капсуле хрусталика или на передней/задней ее части.
Диагностика катаракты
Диагностирует заболевание врач-офтальмолог. Основными методами диагностики катаракты являются:
- визометрия (исследование остроты зрения);
- биомикроскопия (осмотр с щелевой лампой);
- осмотр сетчатки с расширением зрачка.
Лечение катаракты
Эффективность лечения катаракты медикаментами до сих пор не имеет научного обоснования. Единственным эффективным способом считается операция (замена помутневшего хрусталика на интраокулярную линзу).
Хирургия катаракты показана пациентам с заметным снижением зрения, которое приводит к ограничению трудоспособности или больше не удовлетворяет потребностям пациента, создавая постоянный дискомфорт в его жизни.
80% всех причин нарушений зрения можно предотвратить или излечить.
Операция проводится не только на поздних этапах. Из-за этого предубеждения пациентам, оперирующимся на поздних стадиях, зрение не удается вернуть даже хирургически. Не откладывайте операцию.
Виды операций
Интраокулярная линза, которой заменяют хрусталик полностью повторяет структуру естественного хрусталика. Кроме того, линза обладает фильтром, способным защищать сетчатку от ультрафиолетовых лучей, а качество зрения остаётся высоким даже в темноте.
Существуют следующие виды операция:
- экстракапсулярная экстракция катаракты – это удаление хрусталика целиком;
- интракапсулярная экстракция катаракты – весь хрусталик и окружающая его капсула. Редкий метод, может быть полезен в ряде случаев;
- факоэмульсификация – разрушение помутневшего хрусталика с помощью ультразвука с удалением отделившихся фрагментов.
Избавление от катаракты навсегда
Одним из самых эффективных методов лечения является ультразвуковая факоэмульсификация. Это безопасный и эффективный метод удаления катаракты, в отличии от травмоопасных экстракций катаракты. Операция длится 15-20 минут и переносится пациентами достаточно легко.
Хирург-офтальмолог делает микроразрез, через который вводит наконечник инструмента. Колебании с частотой ультразвука разрушают массы хрусталика. Затем они удаляются при помощи вакуума. Через этот разрез в глаз имплантируют интраокулярную линзу, а разрез герметизируют без наложения швов.
Во время операции применяется местная анестезия, которая исключает возможную нагрузку на организм. Данный фактор делает операцию безопасной и возможной для пациентов любого возраста. Реабилитационный период после операции проходит с минимумом ограничений. Как правило, пациенты видят уже через 2-3 часа после операции.
Современные хрусталики имеют специальный желтый фильтр, что в дальнейшем защищает глаз от вредного ультрафиолета. Кроме того, в конструкции интраокулярной линзы предусмотрено несколько оптических фокусов, что позволяет добиться максимальной остроты зрения как на близких расстояниях, так и в дали. Это значит, что пациенту не придется носить очки.
Болезнь не возвращается снова. Осложнение в виде развития вторичной катаракты есть у 10-15% пациентов, но это не является истинной катарактой. Единственное осложнение, которого стоит бояться пациентом – слепота. А она развивается в случае игнорирования болезни.
Реабилитация после факоэмульсификации
Хотя операция максимально безопасна, не стоит забывать, что это все же хирургическое вмешательство. Все рекомендации, которые даст вам врач необходимо соблюдать. В первые две недели после операции необходим ограничительный режим. Глаз полностью восстанавливается в течение 4-6 недель.
Важно беречь глаза, избегать переохлаждения, физических нагрузок и использования косметики. Врач-офтальмолог даст вам индивидуальные рекомендации в случае наличия таковых. В остальном же вы можете вести привычный вам образ жизни. При соблюдении всех правил и рекомендаций врача риск возникновения осложнений минимален.
Для записи к нашему специалисту позвоните по телефону +7 495 221-05-00 или оставьте заявку на сайте. Администратор подробно проконсультирует вас и запишет на осмотр специалиста в любое удобное вам время. Стоимость услуг вы узнаете непосредственно на консультации у врача.
Не откладывайте здоровье на потом.