Содержание
При постановке диагноза глаукома необходимо понимать, что это заболевание останется на всю жизнь, ведь определенная часть зрительного нерва уже пострадала. То есть, сказать: «Мне вылечили глаукому» — нельзя, даже после выполнения операции. Конечно, это не приговор, но забывать о заболевании не стоит.
Целью хирургического лечения глаукомы может быть: создание дополнительной системы оттока водянистой влаги, нормализация ее циркуляции либо снижение ее продукции. Операция позволяет избавить человека от применения медикаментозных средств (либо существенно снизить зависимость от них).
Вопрос о проведении хирургического вмешательства решается при динамическом наблюдении за течением глаукомы.
Для каждого пациента этот вопрос строго индивидуален, ведь учитывается форма и стадия заболевания, уровень ВГД, коэффициент оттока, состояния угла передней камеры, объем полей зрения, общее состояние пациента на данный момент времени.
Виды антиглаукомных операций
Непроникающие операции при глаукоме: непроникающая глубокая склерэктомия (НГСЭ)
В ходе вмешательства под верхним веком, в верхней части лимба и средних склеральных слоях моделируется карман размерами примерно 4×5 мм. Часть Шлеммова канала, включая его внутреннюю стенку, обнажается и удаляется.
Также обнажается зона десцеметовой мембраны, прилегающая к лимбу, способная выступать фильтром внутриглазной жидкости. Чтобы эта операция выполняла свою функцию более долгий срок, в карман устанавливается дренаж из определенного материала (например, коллагеновый).
Он не позволяет стенкам кармана склеиваться и препятствует рубцеванию в операционной зоне.
Как правило, такая операция становится первичным выбором хирурга в случае открытоугольной глаукомы.
Ей отдается предпочтение, так как она максимально безопасна, благодаря отсутствию перепадов давления при целостности полости глаза.
В этом случае, полость глаза не вскрывается, что дает возможность очень плавно снизить глазное давление. Дренажей, усиливающих результат операции и пролонгирующих ее действие, очень много.
При необходимости, в этом случае существует возможность очень удобной комбинации антиглаукомной операции и операции по удалению катаракты.
Вмешательство выполняется амбулаторно, период полной реабилитации составляет 1-2 дня. Правильное выполнение операции хирургом сводит риски потенциальных осложнений практически к нулю.
Проникающие антиглаукомные операции: трабекулэктомия
Эта операция также начинается с моделирования кармана в средних склеральных слоях. При этом, часть Шлеммова канала удаляется, глаз вскрывается, после чего в радужке моделируется специальное отверстие (колобома).
Отличие этой операции от непроникающей — во вскрытии глаза. В этом случае глаз вскрывается, а при непроникающей операции тонкая полупроницаемая десцеметова оболочка остается сохранной, делая глаз герметичным.
Трабекулэктомия – довольно старый тип операций. К ней прибегают, если глаукома уже достаточно развита, и существует необходимость в проведении операции повторно. В процессе ее выполнения также используются разные типы дренажей, которые будут препятствовать рубцеванию.
Опасность проникающих операций более высока, так как в послеоперационном периоде они могут вызвать гипотонию глаза (стойкое снижение ВГД), воспалительную реакцию и кровоизлияния, провоцировать появление катаракты. И все же, их эффективность значительно выше, так как результаты сохраняются более длительный срок.
Типы дренажей
Существует великое множество дренажей для антиглаукомных операций. Одна из их отличительных особенностей — материал изготовления: гидрогелевые, коллагеновые, металлические, пластиковые.
По форме они бывают прямоугольными, квадратными, овальными и треугольными. Дренажи могут быть однородными или пористыми, по форме напоминать трубочку или гвоздь.
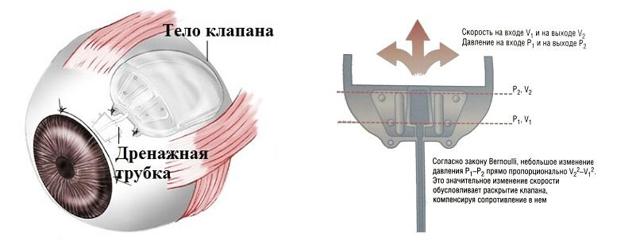
Существуют также дренажи клапанные (Ахмеда или Мальтено), которые представляют собой систему трубочек с пластиковым «карманом», обеспечивающим отток из передней камеры глаза в пространство между оболочками. Внутри трубочек находятся клапаны, регулирующие ток внутриглазной жидкости.
Какой дренаж лучше? Здесь все очень индивидуально, ведь идеального дренажа нет. Все зависит от здравого смысла и опыта хирурга.
Операции, направленные на нормализацию циркуляции внутриглазной жидкости при закрытоугольной глаукоме: иридэктомия
Когда корень радужной оболочки блокирует угол передней камеры, ее можно вскрыть и восстановить отток жидкости из задней камеры в переднюю, сформировав отверстие в радужке. Инновационные возможности микрохирургии, сделали операцию лазерной иридэктомии практически не травматичной и абсолютно безопасной.
Циркуляцию внутриглазной жидкости также восстанавливает операция иридоциклоретракции и еще ряд похожих методов. Данный тип хирургического вмешательства в плане эффективности менее предсказуем, к тому же, в этом случае возможны некоторые осложнения: кровоизлияния внутрь глаза, возникновение и быстрое прогрессирование катаракты, воспалительный процесс хронического течения.
Операции, снижающие выработку внутриглазной жидкости: циклокриокоагуляция
При исходе глаукомы, в ее терминальной стадии, либо когда любые хирургические методы воздействия оказываются неэффективными, может быть выполнена циклокриокоагуляция. В этом случае, вырабатывающую внутриглазную жидкость зону не разрушают лазером, а «вымораживают».
В процессе операции, специальным криозондом на склеральную поверхность в проекции цилиарного тела наносят располагающиеся по кругу микроожоги. В этом месте из-за воздействия низких температур клетки ткани цилиарного тела атрофируются, и объем вырабатываемой водянистой влаги уменьшается. Значение применяемой тмпературы (-) 130° — 150°С, количество объектов 6-8, время экспозиции 1-2.
Говоря проще, это является попыткой сохранить глаз даже в том случае, когда он уже не видит.
Пластика Шлеммова канала (каналопластика)
Канал Шлемма является основным транспортным коллектором для отвода внутриглазной жидкости. Свое название он получил в честь Фридриха Шлемма — немецкого анатома XIX века. Данный канал способен отводить внутриглазную влагу из передней камеры в вены черепа со скоростью примерно 2-3 микролитра в минуту через многочисленные дренажные сеточки.
Канал представляет собой сосуд, пролегающий по кругу на границе роговицы и радужки в углу передней камеры, прямо в толще склеры. По своему строению, канал схож с лимфатическим сосудом.
Внутренняя его часть, соприкасающаяся с внутриглазной жидкостью, покрыта трабекулярной (микропористой) сетью. На этом этапе водянистая влага встречает наибольшее сопротивление оттоку. При блокировке ствола канала либо его сетчатой структуры, возникает глаукома.
Подобное возможно при диабете, атеросклерозе, травме, инфекционных процессах.
Выполнение операций на Шлеммовом канале подразумевает расширение его с помощью различных зондов и баллончиков. Кроме того, внутрь «по кругу» могут вводиться специальные нити, выполняться его рассечение или заполнение вязкими жидкостями (вискоканалостомия).
Правда, подобные операции дают очень недолгий эффект (в лучшем случае) из-за повторной закупорки или рубцевания. Хотя, проводимые в этом направлении исследования позволяют надеяться, на успех методики.
Когда необходимо делать операцию?
Хирургическое лечение – это альтернатива медикаментозной терапии, проводимой в начальных стадиях заболевания. Кроме того, это единственно возможный способ стабилизировать глаукомный процесс и сохранить зрение в развитой стадии и далеко зашедших случаях заболевания.
Как правило, хирургическое вмешательство рекомендовано при отсутствии эффекта лечения медикаментозными препаратами и после применения методов лазерной хирургии. Реабилитационный период после антиглаукомной операции обычно минимален и сопровождается небольшими ограничениями.
Таким образом, уже спустя несколько дней пациент может вести привычную жизнь и приступать к работе.
Дренажи и шунты при глаукоме — виды и техники операций
Дренажные системы помогают наладить связь между передней камерой глаза и субтеноновым пространством у пациентов с глаукомой. Шунт состоит из трубочки, которая крепится к задней поверхности импланта.
В некоторых случаях в них имеется клапан, который открывается и закрывается в зависимости от давления. Клапан этот помогает регуляровтаь фильтрацию.
Так как частота послеоперационных осложнений при имплантации дренажных устройств довольно высока, необходимо, чтобы операцию проводил только опытный хирург.
Показания
Показаниями к проведению операции являются:
- Некомпенсированный тип глаукомы (после операции трабекулэктомии и применения антиметаболитов);
- Неудачная операция по лечению вторичной глаукомы (трабекулэктомия и прием антиметаболитов), в том числе аниридия, неоваскулярный тип глаукомы, состояние после травмы переднего отрезка глаза;
- Рубцовая трансформация конъюнктивы, которую можно устранить путем тщательного иссечения;
- Некоторых разновидности врожденного типа глаукомы, которую неудачно прооперировали (рабекулэктомия, гониотомия, трабекулотомия).
Виды имплантов
При подобных вмешательствах исопльзуют различные типы имплантов, включая клапан Ахмеда, импланты Молтено, Крупина, Баевелдта. В России чаще других используют клапан Ахмеда. При этом оригинальной конструкцией является имплант Молтено.
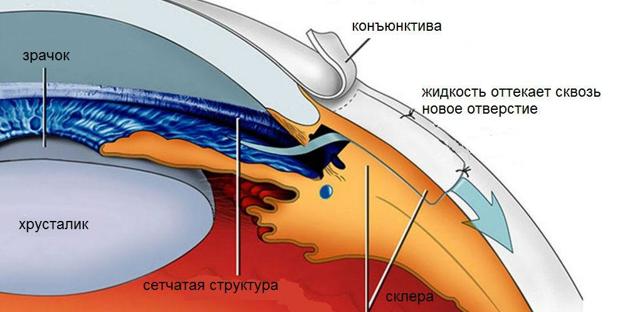
Он включает в себя склеральный имплант, который помогает сформировать фильтрационную подушку. В переднюю камеру глаза выводят периферический конец трубки, которая является шунтом.
По ней водянистая влага оттекает из передней камеры в зону имплантационной подушки, расположенной в 10-12 мм кзади от лимба.
За счет пассивного оттока водянистой влаги, который происходит под влиянием высокого давления, уровень ВГД снижается. При этом конечный показатель давления внутри глаза зависит от толщины стенки капсулы (чем она толще, тем выше давление) и от площади фильтрационной подушки (чем она больше, тем ниже давление).
Осложнения
После имплантации дренажной системы в глаз могут возникнуть различные осложнения:
- Избыточное дренирование. Оно связано с высокой степенью оттока водянистой влаги и приводит к формированию мелкой передней камеры глаза. Чтобы снизить степень фильтрации, можно наложить регулируемые швы, которые уменьшают просвет шунтирующей системы. Это проводят в раннем послеоперационном периоде.
- Если трубка плохо зафиксирована и соприкасается с эндотелием, то может возникнуть дистрофия роговицы.
- Прогрессирование катаракты развивается при контакте конца шунта с поверхностью хрусталика.
- Выпадение шунтирующей системы из передней камеры случается, если трубочка недостаточно длинная.
- Чтобы избежать возникновения пролежней конъюнктивы в зоне соприкосновения с дренажной системой, последнюю покрывают донорской склерой.
- При блокаде конца дренажа, который может быть закрыт кровью, стекловидным телом, тканью радужки, работа его нарушается.
- Двоение в глазах связано с нескоординированной работой глазодвигательных мышц. Особенно часто это происходит при фиксации корпуса дренажной системы под прямой глазной мышцей. Также диплопия характерна для дренажных систем большой площади.
- В случае нарушения работы дренажа, фильтрационная подушка инкапсулируется. Встречаемость этого осложнения составляет около 10% в позднем послеоперационном периоде.
- Также встречаются отдаленные эндофтальмиты.
Результат
Эффективность операции зависит от первопричины глаукомы. Если уровень внутриглазного давления меньше 21 мм рт.ст., то эффективность составляет 50-70%, при этом для стабилизации давления используют местные препараты. При этом в трети случаев удается достичь стабильнго уровня ВГД только за счет операции.
Устойчивость вмешательства низкая при неоваскулярной глаукоме, что связано с прогрессивным повреждением сетчатки и потерей зрения. Также возникает фтизис глазного яблока. Если во время вмешательства использовать митомицин С, то эффективность установки дренажной системы повышается.
Имплантация дренажа при глаукоме
Современные подходы к лечению глаукомы предполагают использование дренажных технологий, позволяющих усилить эффект традиционной хирургии. Как показала многолетняя офтальмохирургическая практика, имплантация дренажа при глаукоме препятствует появлению рубцов и закрытию сформированного врачом пути оттока внутриглазной жидкости.
В настоящее время применяются различные виды дренажей, но большая часть дренажей представляет собой небольшую трубку, по которой отводится избыточная внутриглазная жидкость.
Некоторые типы дренажей не имеют отверстий, в этом случае жидкость отводится по поверхности имплантата или благодаря его губчатой структуре. Есть и более сложные дренажные системы.
Цель установки дренажа при глаукоме всегда одна — снизить внутриглазное давление.
Показания для имплантации дренажа
Решение об установке дренажа офтальмохирург принимает в сложных случаях заболевания, когда возможности других методов снижения давления в глаукомном глазу исчерпаны. Основными показаниями к назначению дренажной хирургии являются:
- врожденная глаукома;
- вторичная и рефрактерная глаукома, которая не поддается лечению иными способами;
- вторичная глаукома при таких патологиях, как рубеоз или увеит;
- диабетическая глаукома.
Имплантация дренажа дополняет базовую операцию. Данная операция предполагает обеспечение сообщения между супрахориоидальным пространством и фильтрационным угломпередней камеры глаза.
Разновидности антиглаукоматозных дренажей
Как уже было сказано, в процессе хирургического лечения глаукомы могут применяться различные типы дренажей. Офтальмохирург выбирает дренаж, основываясь на данных диагностики и с учетом анатомических особенностей пациента. Сегодня применяются следующие типы антиглаукоматозных дренажей:
- дренажи из тканей самого пациента;
- аллодренажи (состоят из губчатого биоматериала);
- дренажи из гетерогенных материалов — из силикона, капрона, коллагена и т.д.
Для дренажей из аутотканей (то есть собственных тканей пациента) обычно берется лоскут склеры. Такие дренажи позволяют расширить переднюю камеру и цилиарное пространство больного глаза, но при этом имеют существенные недостатки, главным из которых является высокая вероятность рубцевания и перекрытия сформированного при операции пути оттока жидкости.
Аллопластические дренажи представлены в России продуктами из биологического материала «Аллоплант». Подобные аллодренажи, установленные в переднюю камеру глаукомного глаза, за счет пористой структуры позволяют эффективно снижать внутриглазное давление.
Широкое распространение получили дренажи из различных гетерогенных материалов, например, из коллагена, получаемого при обработке свиной склеры. Коллагеновые дренажи имеют прекрасную совместимость и высокий гидрофильный потенциал. После резорбции коллагенового дренажа в склере сохраняется проток для отвода внутриглазной жидкости.
Гетерогенные дренажи могут быть выполнены из небиологических материалов:
- силикона;
- капрона;
- полиуретана;
- тефлона;
- ванадиевой стали;
- гидрогеля и т.д.
Одним из наиболее перспективных материалов для производства антиглаукоматозных дренажей является гидрогель на основе монолитного полиакриламида (примерно на 90 % такой гидрогель состоит из воды).
Особой разновидностью имплантируемых устройств для отвода излишней внутриглазной жидкости являются сложные дренажи, наиболее популярным из которых является так называемый клапан Ахмета (разработан и внедрен в 90-х годах прошлого века Абдулом Матином Ахметом).
Имплантация антиглаукоматозных дренажей в клинике «ОкоМед»
Наша клиника предлагает лицам, страдающим глаукомой, операции по имплантации дренажей различных типов.Все хирургические вмешательства такого рода выполняются в нашей офтальмологическойклинике высококвалифицированными хирургами, имеющими большой стаж работы.
Основными достоинствами применяемых в клинике «ОкоМед» антиглаукоматозных дренажей являются простота и надежность конструкции, предсказуемость результата имплантации, незначительная вероятность развития осложнений и относительно невысокая стоимость. По накопленным статистическим данным, процент нормализации внутриглазного давления после имплантации дренажа при глаукоме составляет до 70%-100%.
Клиника коррекции зрения профессора Трубилина
Нарушение остроты зрения – распространенная патология, существенно ухудшающая качество жизни. Среди опасных заболеваний особый статус имеет глаукома, которая при отсутствии терапии грозит абсолютной слепотой.
Зрительный нерв постепенно атрофируется, скорость этого процесса индивидуальна. Встречается патология преимущественно у лиц преклонного возраста, реже диагностируется у молодых. Главный признак заболевания – повышенное глазное давление, уровень которого значительно превышает показатели индивидуальной переносимости.
Операция помогает остановить процесс разрушения нерва. Установка шунта способствует правильной циркуляции внутриглазной жидкости и ее оттоку. Острота зрения остается на том же уровне, прекращается ее снижение.
Когда требуется хирургическое вмешательство
Ответ на вопрос «делать или не делать операцию» можно получить только после тщательной диагностики заболевания. Осмотр с помощью оборудования позволяет установить тип и стадию патологии, возможные осложнения. Повышенное внутриглазное давление – не всегда прямое показание к установке дренажного шунта или другим видам вмешательства в глазной аппарат.
Это заболевание на начальной стадии рекомендуют лечить разными видами капель. Со временем они способствуют снижению давления, приостанавливают процесс падения остроты зрения и сужение полей. Если медикаментозные методы не помогают, и положительная динамика не наблюдается, назначается установка дренажа.
Оперативное вмешательство показано в следующих случаях:
- слепота, при которой человек видит только размытый контур;
- давление остается высоким даже при регулярном и длительном использовании препаратов;
- отсутствие возможности или желания пациента закапывать глаза регулярно;
- поля зрения сужаются, и человек видит только небольшую картинку (такой симптом свидетельствует о разрушении нерва);
- присутствует болевой синдром;
- ухудшение зрения при нормальном внутриглазном давлении.
Внимание! Современный рынок фармакологии предлагает большое количество капель, которые приводят давление в норму. Некоторые из них имеют противопоказания и серьезные побочные эффекты, которые ухудшают прогноз при глаукоме. Самолечение недопустимо, использовать фармакологические препараты можно только по разрешению лечащего врача.
Операция при глаукоме: подготовительный этап
Согласно одной из классификаций, патология бывает двух видов – хронической и острой. В первом случае зрение снижается постепенно и медленно. У пациента есть время, чтобы пройти обследование и курс лечения каплями.
Во втором – падение зрения стремительное, необратимая слепота может наступить уже через 1-2 дня. Таким пациентам показана срочная медицинская помощь. У врача нет времени, чтобы подготовить больного к операции.
В глаза закапывают анестетики и антибиотики, после чего приступают к процедуре.
Диагностика перед лечением
Первый этап – тщательное обследование зрительного органа. С помощью специального оборудования проверяют поля зрения, его остроту, несколько раз измеряют давление. Также нужно сдавать анализы с целью определения других патологий. При обнаружении очагов инфекции принимаются меры по их устранению.
За 5-7 дней до операции необходимо прекратить принимать ряд препаратов, список которых предоставит врач. При лечении пожилых пациентов за этим должны проследить родственники.
В противном случае эффект от операции будет небольшим или отсутствовать вовсе. Процедура проводится под местным наркозом.
При отсутствии индивидуальной непереносимости используется адреналин и лидокаин – препараты, имеющие выраженное обезболивающее действие и уменьшающие кровопотерю.
Хирургия глаукомы в Клинике профессора Трубилина
В нашей клинике используются щадящие методы оперативного вмешательства, которые применяются в любом возрасте. НГСЭ (непроникающая глубокая склерэктомия) не требует вскрытия (разреза) глазного яблока, что ускоряет процесс восстановления по окончании процедуры. Этот метод модернизирован профессором В.Н. Трубилиным, проводится на дренажной системе органа зрения.
Послеоперационный период у большинства пациентов проходит без осложнений. В ходе операции используются принципы вискохирургии. Имплантация дренажа позволяет осуществить отток жидкости, что способствует снижению давления. Это помогает остановить гибель светочувствительных клеток.
На поздних стадиях заболевания устанавливается микрошунт Ex-Press. Имплантация миниатюрного дренажа показана тем пациентам, у которых операция НГСЭ не дала результата.
Микрошунт размещается под склерой, в дальнейшем не ощущается и не вызывает дискомфорта. Этот метод позволяет сформировать дополнительный путь оттока внутриглазной жидкости.
Эффективность операции можно сравнить с трабекулэктомией, но установка дренажа более безопасна и менее инвазивна.
Противопоказания
Существует ряд заболеваний органов и систем, при которых хирургическое вмешательство не рекомендуется. Оно может усугубить течение болезни и вызвать развитие других патологий. К основным противопоказаниям относят:
- глазной герпес;
- низкий иммунитет;
- отслоение сетчатки;
- миопатия прогрессирующего типа.
С осторожностью необходимо планировать хирургическое вмешательство при наличии злокачественных новообразований в организме.
Инфекционные или вирусные заболевания также несут в себе дополнительный риск. Необходимо, чтобы пациент полностью выздоровел, что подтвердится лабораторными анализами.
Если противопоказания отсутствуют, врач назначает дату процедуры и дает рекомендации по подготовке к ней.
Послеоперационный период
Если пациенту сделали операцию, он должен придерживаться обязательных рекомендаций. Это позволит ускорить реабилитацию, снизит риск возникновения осложнений. Длительность послеоперационного периода составляет около 10 дней. В это время пациент должен:
- носить темную повязку на глазу, где проводилась процедура НГСЭ или установки дренажного шунта с целью защиты от ультрафиолетового излучения;
- перейти на раздельное питание, убрать из рациона твердую или соленую пищу, алкоголь и маринованные овощи;
- минимизировать нагрузку на зрительный орган – отказаться от вождения автомобиля, просмотра телепередач, использования компьютера и мобильных гаджетов;
- контролировать положение тела во время ночного сна – обязательно спать на подушке, ложиться на сторону здорового глаза;
- выполнять упражнения, способствующие расслаблению глазодвигательных мышц.
Регулярные осмотры у офтальмолога – залог быстрого выздоровления. Специалист может вовремя обнаружить возникшие проблемы и скорректировать курс послеоперационного лечения. Необходимо закапывать глаза специальными каплями, имеющими разный спектр действия:
- антибиотики – предназначены для профилактики инфицирования;
- кортикостероиды – ускоряют заживление после установки микрошунта, убирают воспаление;
- противовоспалительные средства – устраняют болевой синдром.
Больному не рекомендуется умываться во избежание попадания воды в глаз. Мыть волосы, наклоняя голову, также не стоит. Излишнее напряжение мышц может спровоцировать развитие осложнений. Умеренная физическая активность приветствуется только по окончании послеоперационного периода. В первое время после установки дренажного шунта нельзя посещать бассейн, сауну или баню.
Прогноз лечения глаукомы у большинства пациентов положительный. Операция помогает остановить стремительное падение остроты зрения, сохранить его на прежнем уровне. В первые шесть месяцев после процедуры повышается чувствительность прооперированного глаза к свету. Постепенно такая реакция на источник искусственного или естественного освещения проходит.
Серьезные осложнения наблюдаются редко. В зависимости от тяжести заболевания после операции могут проявиться:
- дистрофия роговицы;
- воспалительный процесс;
- снижение остроты зрения.
Средняя продолжительность ремиссии после хирургической процедуры составляет 2-3 года. По истечении этого срока рекомендуется повторная установка дренажного шунта. В нашей клинике используются инновационные и безопасные методы. Хирургия глазных заболеваний показана только в случаях, если консервативное лечение не помогает.
Все современные виды операций при глаукоме в 2021
При отсутствии необходимого лечения глаукомы — повышенного внутриглазного давления — клетки зрительного нерва атрофируются, а глазной нерв атрофируется: наступает заметное ухудшение зрение и даже слепота.
Современная офтальмология предлагает множество методов лечения глаукомы. Вопрос о необходимости оперативного вмешательства индивидуален: для этого необходимо полное диагностическое обследование. Оперативное лечение глаукомы предусматривает лазерный и/или хирургический методы.
Лазерное лечение глаукомы
Лазерные операции относят к группе не инвазивных, то есть «щадящих» процедур. Лазерная операция глаукомы не требует длительной подготовки, проходит под местной капельной анестезией в амбулаторных условиях и отличается быстрым реабилитационным периодом.
Такую процедуру можно выполнить даже в день первичного обращения, если это необходимо.
Выделяют несколько вариантов лазерных операций при глаукоме:
- Лазерная иридотомия — формирование специального периферического отверстия в радужке. Это нужно, чтобы создать дополнительные пути оттока внутриглазной жидкости. Такой метод применяют при лечении острого приступа закрытоугольной глаукомы. Лазерная иридотомия также может быть использована для лечения синдрома пигментной дисперсии и открытоугольной пигментной глаукомы. Цель — устранить контакт между хрусталиком и радужкой. Этот контакт вредит зрению: он провоцирует выброс пигмента в зоны оттока внутриглазной жидкости и тем самым «засоряет фильтр» — внутриглазное давление повышается.
- Лазерная трабекулопластика — улучшение оттока внутриглазной жидкости через естественные пути под воздействием лазера. Происходит фильтрация и создается так называемая «трабекулярная сеть». Цель операции — лечение открытоугольной и закрытоугольной глаукомы.
- Лазерная иридопластика — изменение периферической кривизны (профиля) радужки. Таким образом формируется доступ к естественным путям оттока при их анатомической несостоятельности. Цель процедуры — лечение закрытоугольной глаукомы.
- Лазерная десцеметогониопунктура — создание отверстия в «трабекулярной сети» через хирургически ранее созданный путь (непроникающая склерэктомия). Применяется в качестве второго этапа хирургического лечения в основном открытоугольной глаукомы.
- Лазерная транссклеральная циклофотокоагуляция — уменьшение выработки внутриглазной жидкости. Лазер воздействует прямо на те структуры, которые создают жидкость (цилиарное тело и отростки). Такой метод применяют для глаз с низкими зрительными функциями с органосохраняющей целью и для лечения болевого синдрома.
Хирургическое лечение глаукомы
Хирургические операции — это тип инвазивных вмешательств. Такое лечение требует особой подготовки и продолжительного реабилитационного периода.
Существует три типа хирургических операций:
- Непроникающая глубокая склерэктомия — создание хирургического пути оттока внутриглазной жидкости с сохранением фильтра — «трабекулярной сети». Скорость оттока жидкости улучшается, поэтому внутриглазное давление понижается.
- Проникающая глубокая склерэктомия — создание хирургического пути оттока внутриглазной жидкости без сохранения фильтра. Этот метод лечения особенно эффективен при сложных случаях — в продвинутой стадии глаукомы.
- Проникающая глубокая склерэктомия с установкой дренажа — имплантация дренажей разного типа для профилактики послеоперационного рубцевания. Оттоки внутриглазной жидкости при этом создаются без сохранения фильтра. Такое лечение применяется в тех случаях, когда вышеуказанные методы не дали необходимого результата.
В Глазной клинике доктора Беликовой мы используем только современные, но при этом уже проверенные и зарекомендовавшие себя методы лечения. Наши врачи — опытные профессионалы, которые любят свое дело и подходят к каждому пациенту с вниманием и заботой.
Лечение глаукомы
- Глаукома — опасное заболевание, без правильного лечения необратимо приводящее к слепоте.
- Возникает глаукома вследствие различных патологических процессов, влияющих на сосуды.
- При глаукоме зрительный нерв, по которому изображение передается в мозг человека, поражается из-за чрезмерно высокого давления внутри глаза, вследствие чего сужается поле зрения, и, при полном поражении и отмирании нерва, наступает необратимая слепота.
- Без лечения или при неправильном лечении этот процесс может протекать очень быстро, и, наоборот, при правильном лечении может быть растянут на долгие годы, часто, на всю жизнь человека.
- Глаукома сопровождает заболевшего ей человека всю жизнь и, на данный момент, остается самой распространенной причиной необратимой слепоты в мире.
- Светлана Юрьевна Анисимова
Профессор, доктор медицинских наук
Офтальмохирург, специалист по лечению катаракты и глаукомы
Врач высшей категории
Действительный член Российской академии естественных наук
Действительный член Французской академии офтальмологии
Член Американской академии офтальмологии - Академик Отделения клинической медицины, Международной академии информатизации при ООН
- Опыт в офтальмологии: более 30 лет, десятки тысяч пациентов с катарактой, глаукомой и другими заболеваниями.
- 15 лет в МНТК «Микрохирургия глаза» им. С.Н. Федорова.
- более 20 лет в глазном центре «Восток-Прозрение».
Благодарность от Государственной Думы проф. С.Ю. Анисимовой за большой вклад в развитие российского здравоохранения
К сожалению, офтальмологи часто сталкиваются со случаями, когда человек впервые проходит глазное обследование, а зрение у него уже безвозвратно потеряно.
Это происходит потому, что в большинстве случаев, на начальных стадиях глаукома протекает бессимптомно, т.е. незаметно для больного. Пациент отмечает снижение зрения, когда поражено уже более 50 % волокон зрительного нерва.
В редких (в 10%) случаях, когда имеет место закрытоугольная глаукома, из-за внезапного резкого повышения внутриглазного давления появляется резкая боль в глазу, головная боль, покраснение глаза, рвота — это острый приступ глаукомы.
- Но иногда и при данной форме глаукомы эти симптомы неспецифичны, то есть свойственны и другим, менее серьезным болезням или синдромам: периодически появляющиеся «радужные круги» при взгляде на источник света, болезненность и покраснение глаз, «затуманивание зрения».
- Поэтому глазное обследование надо проходить всякий раз, когда возникают проблемы со зрением, независимо от того, в какой форме они проявляются.
- Как было отмечено выше, своевременное выявление и правильное лечение глаукомы на ранних стадиях болезни может сохранять зрение в течение всей жизни пациента.
- При своевременной постановке диагноза, офтальмолог может управлять глаукомным процессом, применяя, в зависимости от ситуации, медикаментозное, лазерное или ножевое хирургическое лечение, в результате чего, в подавляющем большинстве случаев, слепота не наступает.
Если следить за своим здоровьем, то, даже заболев глаукомой, можно наслаждаться жизнью во всей ее полноте. Необходимо лишь периодически показываться врачу и выполнять его рекомендации, такие, как закапывание глазных капель, прием внутрь лекарств, реже прохождение лазерного и еще реже ножевого хирургического лечения.
Специалисты глазного центра «Восток-Прозрение» занимаются проблемами лечения глаукомы на протяжении более чем 25 лет.
Результаты исследований наших хирургов публикуются в наиболее авторитетных российских и зарубежных медицинских изданиях. Ведущая методика хирургического лечения глаукомы — НГСЭ с имплантацией биологического дренажа является одним из этих результатов.
- Лечение глаукомы обычно начинают с назначения глазных капель, регулярное закапывание которых снижает внутриглазное давление до индивидуально переносимого для каждого пациента.
- Однако, только регулярное закапывание глазных капель лишь в 50% случаев позволяет остановить прогрессирование заболевания и сохранить зрение.
- В таком случае, надежным способом сохранения зрения пациента является ранее хирургическое лечение: лазерное или ножевое в зависимости от показаний.
- В нашей клинике проводятся оба вида операций и назначается необходимое лечение с помощью широкого спектра антиглаукоматозных глазных капель, которых существует несколько видов, применяющихся в определенные моменты лечения.
Хирургическое лечение глаукомы
Ножевое хирургическое лечение глаукомы в глазном центре «Восток-Прозрение» осуществляется щадящим способом без вскрытия глаза, что существенно повышает безопасность и эффективность операции.
Даная методика называется «Непроникающая глубокая склерлимбэктомия (НГСЭ) с имплантацией биологического дренажа Ксенопласт» и представляет собой самое современное достижение микрохирургии глаукомы.
Методика, составляющая часть данной операции — НГСЭ была разработана в 1985 году главным врачом Восток-Прозрение (тогда еще работавшей в МНТК «Микрохирургия глаза») С.Ю. Анисимовой и проф. В.И. Козловым.
Далее в течение более чем десятилетия в ходе продолжавшихся научных исследований хирургов глазного центра «Восток-Прозрение» она совершенствовалась и была дополнена имплантацией специально разработанного биологического дренажа, в результате чего существенно повысилась эффективность операции.
Ход антиглаукоматозной операции
- Под микроскопом при 20-ти кратном увеличении вскрывается канал, по которому внутриглазная жидкость оттекает из глаза, и в это место имплантируется антиглаукоматозный дренаж «Ксенопласт» (новое поколение антиглаукоматозных имплантатов), который не рассасывается несколько лет, формируя новый путь для оттока жидкости и, соответственно, снижения внутриглазного давления и ослабления глаукомы.
- Это техничная и щадящая операция, выполняющаяся под обезболиванием глазными каплями, и хорошо переносится пациентами.
- Продолжительность операции в среднем 20 минут.
- Никаких уколов не производится, чем обеспечивается хороший уровень комфорта операции для пациента.
После операции через 1-2 часа пациент уже может отправиться домой. Дома в течение 2-3 недель пациент закапывает 3-4 раза в день глазные капли, периодически являясь к врачу на плановые осмотры.
В тяжелых случаях, когда глаукома у пациента много лет, ранее несколько раз оперированная, часто с болями, которые не снимаются закапыванием глазных капель, выполняются операции проникающего типа, когда вскрывается полость глаза.
Чтобы созданные после операции пути оттока водянистой влаги не зарастали, внутриглазное давление снижалось эффективно и длительно, в зоне операции подшивают антиглаукоматозный дренаж «Ксенопласт», который не рассасывается несколько лет, формируя новый путь для оттока жидкости и, соответственно, снижения внутриглазного давления и ослабления глаукомы.
Данные операции, производящиеся при тяжелых формах глаукомы разработаны в 2004 году и запатентованы хирургами глазного центра Восток-Прозрение С.Ю. Анисимовой, С.И. Анисимовым и И.В. Рогачевой.
- Благодаря инновационной хирургической технике, использованию дренажа «Ксенопласт», существенно превосходящего существующие аналоги, нам в каждом случае удается достигать значительно более высокого уровня эффективности и безопасности операции по поводу глаукомы (ни одного тяжелого осложнения).
- Эти операции также выполняются под капельным обезболиванием без уколов, легко переносятся пациентами.
- После операции через 1-2 часа пациент также может отправиться домой и в течение 1-1,5 месяцев, в зависимости от тяжести заболевания, 4-6 раз в день закапывает капли.
- В послеоперационном периоде глазные капли ОКВИС 0,3% позволяют сократить срок закапывания антибиотиков и гормональных препаратов, облегчить долечивание.
Таким образом, лечение глаукомы в нашей клинике комплексное. Пациент находится под постоянным квалифицированным офтальмологическим наблюдением.
Анализ результатов нашего лечения за более чем 15-летний период показал, что все пациенты, регулярно посещающие нашу клинику, проводящие своевременно необходимое консервативное либо хирургическое лечение сохранили свое зрение.
Лазерная хирургия при закрытоугольной глаукоме наиболее часто применяется для создания небольшого отверстия в периферийной части радужки, для того чтобы позволить жидкости проходить из-за радужки вперед в переднюю камеру лаза.
Эта процедура, называемая лазерная иридэктомия, безболезненна и может оказаться необходимой даже при нормальном внутриглазном давлении.
Лазерная трабекулопластика
- В случае открытоугольной глаукомы на начальных стадиях возможно лазерное лечение, которое отличается от применяющегося при закрытоугольной глаукоме.
- При такой глаукоме, с помощью лазера увеличиваются и растягиваются проходы дренажной системы глаза.
- После этого лечения, глазная жидкость может выводиться с большей легкостью, и внутриглазное давление снижается.
- Эта процедура называется лазерная трабекулопластика и также безболезненна и осуществляется амбулаторно.
- Она обычно применяется в тех случаях, когда лекарства не могут достаточно контролировать внутриглазное давление.
Амбулаторное наблюдение и поддерживающее лечение глаукомы
Как было отмечено выше, глаукома – это заболевание, которое сопровождает человека всю его жизнь.
Поэтому пациент с глаукомой постоянно должен находиться под наблюдением глазного врача. Контрольные измерения внутриглазного давления необходимо делать 1 раз в месяц.
Помимо закапывания глазных капель, хирургического и лазерного лечения, больной глаукомой в нашей клинике 2 раза в году по 10 дней проходит поддерживающее консервативное лечение, направленное на поддержание и улучшение функций, обменных процессов и кровообращения сетчатки и зрительного нерва, так как при глаукоме прежде всего страдает зрительный нерв.
Консервативное лечение глаукомы включает в себя фото-, электро- и магнитостимуляцию сетчатки и зрительного нерва. Внутрикожное введение гомеопатического препарата Коэнзим Q.
В нашей клинике также проводится иглорефлексотерапия. Иглоукалывание дает хорошие результаты, улучшая периферическое зрение в среднем на 20%, а центральное — на 10%. Огромное преимущество этого метода в его безопасности.
Прочие методы лечения глаукомы
- Существуют другие методы хирургического лечения глаукомы: синусотрабекулоэктомия, субсклеральная иридоциклоретракция, имплантация различных синтетических полимерных дренажей и прочие.
- Суть большинства таких методов, обычно, заключается в том, что производится проникающая операция, в ходе которой, по сути, в глазу прорезается отверстие, через которое должна проходить внутриглазная жидкость, снижая давление.
- Подобные вмешательства являются очень травматичными для глаза, их проведение снижает зрение и не дает необходимого эффекта.
Хирурги, освоившие ведущие техники хирургии глаукомы, такие операции не используют. Тем не менее, их распространение остается весьма широким из-за медленного распространения медицинских знаний.
По сходным причинам встречаются также ситуации, когда применяются только лазерные методы и антиглаукоматозные капли. Но такая опасная болезнь как глаукома часто требует именно ножевого вмешательства как единственной альтернативы долгосрочного сохранения зрения.
Что же касается методов, использующих имплантацию синтетических дренажей, то на данный момент, такие дренажи не могут сравниться по своей безопасности и эффективности с биологическими дренажами на основе костного ксеноколлагена «Ксенопласт», в виду их естественной биосовместимости с тканями глаза человека и высоких дренирующих свойств.
Наше оборудование для лечения глаукомы
Микроскоп — новейшая система всемирно известной немецкой компании ZEISS, производящей оптику, ставшую легендой. Ксеноновое освещение позволяет хирургу различать мельчайшие объекты и достигать непревзойденного уровня микрохирургии.
Антиглаукоматозные дренажи — мы используем антиглаукоматозные коллагеновые дренажи «Ксенопласт». Эти материалы, созданные с помощью современных биотехнологий, в хирургии глаукомы являются ведущими на сегодняшний день, на порядок превосходят аналоги и обеспечивают долгосрочную стабилизацию внутриглазного давления.
Более того, материалы «Ксенопласт» являются наиболее безопасными, поскольку технология их производства, стерильность и биологическое происхождение обеспечивают высочайшую биосовместимость с тканями пациента, в результате чего вероятность побочных эффектов материала стремится к нулю.
После операции
После операции на глаз накладывается повязка, Вы отдыхаете какое-то время в глазном центре, затем Вас отпускают домой. Поэтому желательно иметь сопровождающего. Дома необходимо закапать капли, которые Вы получите после операции.
На следующий день после операции нужно обязательно показаться врачу глазного центра «Восток-Прозрение», который проверит состояние глаза после операции и даст необходимые указания.
В течение нескольких дней после операции по поводу глаукомы присутствует ощущение небольшого дискомфорта и зуда в глазу — это нормально. Также может быть небольшое слезотечение. Может возникать повышенная чувствительность к свету. Обычно уже через 1 — 2 дня эти ощущения проходят.
В среднем в течение 3-5 недель в оперированный глаз необходимо закапывать капли, назначенные врачом. Это делается для безопасного и быстрого заживления глаза.
Есть ряд простых для выполнения (но серьезных по своей сути) правил, при соблюдении которых риск послеоперационных осложнений сводится к минимуму:
После операции строго соблюдайте рекомендации врача
- Предохраняйте глаз от загрязнения
- Не трите, не трогайте оперированный глаз
- Ни в коем случае (!) не промывайте глаз самодельными растворами и прочими, не назначенными врачом жидкостями
- Своевременно посещайте врача для послеоперационных осмотров
- Первые сутки после операции не наклоняйтесь
- Не поднимать тяжелые вещи 2 недели после операции
- Эти правила перед операцией рекомендуется повесить на стенку, чтобы они были под рукой.
- Можно ходить, подниматься по лестнице, выполнять домашние дела, читать, смотреть телевизор, работать на компьютере.
- Процесс заживления завершается примерно к 4 неделе после операции.