Зачастую определить причину образования гнойника на веках сложно в первые двое суток, поскольку большинство заболеваний начинаются одинаково.
Узнать какое заболевание означает образовавшаяся папула с гнойным содержимым можно у доктора. Офтальмолог не только установит причину, но и назначит наиболее эффективное лечение.
Причины
Образование гнойничка происходит из-за проникновения инфекции в фолликул ресницы, конъюнктиву или слезные канальцы. Развитию процесса способствуют следующие факторы:
- снижение защитных сил организма после перенесенных вирусных патологий или гиповитаминоза;
- болезни пищеварительного тракта;
- воспаление небных миндалин;
- воспаление слизистой оболочки или нескольких придаточных пазух носа;
- заражение организма различными видами паразитирующих червей;
- попадание пыли и грязи в глаза;
- недостаточная гигиена век;
- нарушенное продуцирование или отток слезной жидкости.
Причиной образования гнойника становится себорея, демодекоз, фурункулы, ячмень, халязион и дакриоцистит.
При попадании патогенных микроорганизмов в устья волосяного фолликула или слезный мешок происходит закупорка протоков, которые выводят наружу физиологический секрет. В замкнутом пространстве бактерии быстро размножаются, вызывая развитие воспалительного процесса.
Группа риска
Наиболее подвержены образованию гнойников лица с сахарным диабетом, предрасположенные к аллергическим реакциям, со сниженным иммунитетом.
Симптомы
Ячмень
Гордеолум развивается при совокупности двух факторов — инфекции и снижения защитных сил организма. Начинается патология с проникновения бактерий в волосяной фолликул реснички. Она оседает в луковице или сальной железе Цейса.
Активное размножение инфекции вызывает воспалительный процесс, здоровые клетки отмирают, начинают гноиться. Первые признаки:
- гиперемия;
- зуд;
- отечность;
- болезненность при прикосновении;
- внутри чувствуется подергивание.
Формирование папулы происходит на 2–4 сутки. Отечность становится более интенсивной, это объясняется нарушением движения лимфы. Краснеет слизистая оболочка, формируется верхушка, из-за которой появляется ощущение стянутости. Образовавшийся бугорок напоминает зерно, поэтому болезнь имеет название ячмень.
На 4 сутки на поверхности появляется мутно-белая жидкость — это гной, находящийся под тонкой пленкой.
На 5–6 сутки экссудат прорывается наружу. Отечность начинает сходить через несколько суток. Покраснение еще держится.
Халязион
На вид градинка напоминает ячмень. Выглядит аналогично и ощущается также. Только первые симптомы исчезают в течение 1–2 суток, а припухлость остается и продолжает медленно расти. Первые признаки:
- болезненность;
- покраснение;
- отечное веко;
- умеренное раздражение.
Образование может достигать размера до 5–6 мм в диаметре. Халязион образует заметную припухлость и косметический дефект. При осмотре глаз со стороны конъюнктивы обнаруживается участок локального покраснения с центральной зоной сероватого цвета.
Фурункул
Заметить фурункул невозможно, симптоматика появляется поэтапно. Но на первых порах течения можно спутать с ячменем или халязионом. Чирей на веке проявляется ощущением зуда. Позже область отекает, краснеет и становится болезненной.
Такие признаки беспокоят пациента в течение 2-х и более суток. Переход воспаления в гнойную форму сопровождается следующими симптомами:
- неконтролируемое слезотечение;
- образование густых выделений в уголках глаз;
- появление головки фурункула, отличающейся от здоровой кожи по цвету (чаще желтая или желтовато-белая).
Дакриоцистит
Симптоматика заболевания довольно специфична. При хроническом течении наблюдается слезотечение и отечность в области слезного мешка, если надавить на припухлость — появится гнойный секрет. Острая форма дакриоцистита проявляется более выраженной симптоматикой.
Пациенты жалуются на следующие признаки:
- сужение или полное смыкание глазной щели;
- переполнение кровью слезного мясца;
- воспаление век и полулунной складки;
- истончение кожных покровов;
- повышение температуры тела;
- абсцесс, который вскрывается с вытеканием гнойного содержимого.
Если воспалительный процесс развивается у границы слезного мешка, у пациента развивается флегмона.
Абсцесс
Значительное увеличение века в размере проявляется выраженной отечностью, гиперемией. У больного пропадает аппетит, появляется общее недомогание, повышается температура тела. Пациенты становятся сонливыми и вялыми.
Симптомы абсцесса века:
- внешняя кожа напряжена;
- ткани века могут иметь следы повреждения или изъязвления;
- когда секрета внутри становится больше, кожа сильнее натягивается, заметно ее колебание при надавливании — флюктуация;
- веко опускается;
- в глазу появляется жжение, снижается качество зрения;
- кожные покровы приобретают желтоватый окрас;
- болезненность близлежащих лимфоузлов.
При самопроизвольном прорыве наблюдается гной, иногда с кровяными сгустками.
Лечение
Мази
Мази — это тяжелая артиллерия. Препараты следует наносить не в удобное для пациента время, а согласно схеме лечения. Кратность применения определяется лечащим врачом.
При гнойниках на веках прописывают следующие мази:
- Тетрациклиновая исключает вероятность появления на слизистой ожогов, применяется до выздоровления.
- Флоксал показана для взрослых и детей. Назначается при наличии ячменя.
- Вишневского наносится только на наружную часть века, применение на внутренней части запрещено.
- В запущенных случаях прописывают кортикостероидные средства. Например, Гидрокортизоновую мазь.
В период лечения не рекомендуется чрезмерно напрягать глаза и оставаться дома либо надевать на улицу солнцезащитные очки.
При оперативном вмешательстве хирургов лечение непременно дополняется антибактериальными медикаментами. Они помогают избежать рецидива заболевания.
Капли
Данные препараты действуют медленнее мазей. Эффективными считаются такие капли:
- Альбуцид;
- Тобрекс;
- Гентамицин.
Лекарства помогают устранить воспаление, покраснение и жжение. При применении в соответствии с прописанной тактикой лечения, способствуют быстрому созреванию гнойника, выведению гнойного содержимого.
Капли применять после мытья рук, не дотрагиваться кончиком к слизистой глаза и не позволять другим членам семьи пользоваться ими.
Народные рецепты
Домашние рецепты помогают в борьбе с гнойными образованиями, но использовать их разрешается после одобрения средства врачом. Эффективные народные рецепты:
- Семена льна подогреть на сковороде, положить в мешочек или завернуть в полотенце. Приложить к больному глазу до остывания.
- Лист алоэ измельчить в блендере. Кашицу залить кипятком на ⅔ и оставить настаиваться. Спустя 10 часов применять на пораженную область. Оставлять кашицу на 10 минут, смывать теплой водичкой.
- Сорвать листья молодого подорожника, измельчить. Смесь залить 1 стаканом кипятка, настаивать 1 час. Ватный диск смочить в приготовленном лекарстве, прикладывать к гнойному образованию на 10–15 минут.
Самолечение приводит к непредсказуемым последствиям. Помнить, что применение домашних средств без консультации доктора нежелательно.
Осложнения
Если инфекция при ячмене не купирована, повышается температура тела, появляется цефалгия и слабость. Во избежание осложнений его нельзя выдавливать. При попадании в кровь, инфекция разносится по всему организму. В результате развиваются такие осложнения:
- блефарит;
- абсцесс;
- сепсис;
- менингит.
Халязион опасен. При отсутствии лечение болезнь приводит к инфицированию и дальнейшему нагноению кисты. У пациента повышается температура тела, узелок становится мягким и появляются признаки общего недомогания (слабость, головокружения, головная боль). Снижается качество зрительного восприятия.
При прорыве фурункула гнойное содержимое может попасть на соседние органы и ткани. Есть высокий риск проникновения инфекции в глазное яблоко. Фурункул приводит к иридоциклиту, панофтальмиту и конъюнктивиту. В сложных случаях инфекция проникает в мозг, развивается флегмона и менингит.
Редким и очень опасным осложнением дакриоцистита является абсцесс головного мозга. Другие осложнения:
- флегмона орбиты;
- сепсис;
- камни слезных протоков;
- смерть.
Попытки самостоятельно вскрыть абсцесс не приведут к улучшению. Такие действия приведут лишь к ухудшению состояния. Кроме нарушенного оттока лимфы и образования рубцов, возможен сепсис, пучеглазие, менингит, воспаление зрительного нерва, язвочка.
Профилактика
Чтобы избежать повторного воспаления, требуется внимательно относиться к своему здоровью. Под этим понимается своевременное купирование воспалительных процессов в области лица, повышение защитных сил организма.
Профилактика воспаления и последующего образования гнойничка состоит в следующем:
- мыть руки после посещения улицы, туалета, транспорта и прочих дел, перед прикосновением к лицу;
- устранять инфекции вовремя, не затягивать с лечением;
- посещать окулиста при первой необходимости, проходить профилактические осмотры;
- больше заниматься спортом и гулять на свежем воздухе;
- не пренебрегать солнцезащитными очками в ветреную погоду во избежание попадания пыли в глаза.
Абсцесс нижнего века: симптомы, лечение, диагностика
Абсцесс нижнего века – серьезная офтальмологическая патология, связанная с воспалительным процессом в тканях периорбитальной области (зоны вокруг глаз). В результате воспаления на нижнем веке формируется гнойный инфильтрат.
Лечить абсцесс необходимо строго в условиях стационара (то есть в больнице).
Это нужно потому, что при вскрытии абсцесса в нестерильных условиях и разлития его гнойного содержимого инфекция может распространиться на другие ткани и органы и попасть в головной мозг.
Важно! Самостоятельное вскрытие абсцесса нижнего века может привести к летальному исходу, так как попадание патогенной микрофлоры в мозг может спровоцировать развитие менингита и других фатальных осложнений.
Основные возбудители абсцесса — стафилококки и стрептококки. Это микроорганизмы из числа условно-патогенной микрофлоры: встречаются повсеместно, и здоровому человеку не приносят никакого вреда, но при неблагоприятных условиях становятся причиной многих воспалительных заболеваний.
Абсцесс обычно образуется на нижнем веке, так как кожа на нем значительно тоньше и нежнее, чем на верхнем. Гнойный инфильтрат появляется вследствие попадания инфекции в протоки слезного канала или в сальные железы.
Классификация абсцесса нижнего века проводится в зависимости от стадии процесса:
- 1 стадия – инфильтрация. Это начальная фаза развития патологии, при которой отмечается покраснение века и появление уплотнения;
- 2 стадия – гнойно-некротическая. На веке начинает формироваться полость, в которой скапливается гной;
- 3 стадия – заживление. После удаления гноя место абсцесса постепенно затягивается. При значительном поражении на месте абсцесса остается рубец, при маленьких очагах следов не остается.
Абсцессы чаще всего развиваются у людей с ослабленным иммунитетом, и это касается не только области век. Гнойное воспаление века может развиться на фоне имеющихся воспалительных заболеваний, эндокринных нарушений и других системных патологий.
Причины заболевания
Источник: ryanking999 / Depositphotos
Причина появления абсцесса – попадание инфекции в ткани периорбитальной области. Заражение может произойти двумя путями:
- Через мелкие царапины, ссадины и трещины. Патогенная микрофлора может попасть в область нижнего века из очагов воспаления в близлежащих тканях, например, из ячменя или фурункула.
- Через кровеносную систему (гематогенный путь). Обычно такая форма заражения характерна для людей со сниженным иммунитетом, например, вич-инфицированных или имеющих хронические заболевания воспалительного или системного характера.
Спровоцировать развитие абсцесса нижнего века могут следующие факторы:
- укус насекомого в область вокруг глаз,
- самостоятельное выдавливание угрей и прыщей с гнойным содержимым,
- нарушение правил личной гигиены,
- гайморит, синусит и другие воспалительные заболевания пазух носа, связанные с образованием гноя,
- гингивит, фарингит, пародонтит и другие инфекционные патологии ротовой полости,
- инфицированные раны кожи вокруг глаз,
- воспалительные процессы в периорбитальной области – ячмень, герпес, блефарит и другие,
- инфекционные процессы в организме любой локализации.
Важно! Самостоятельное выдавливание ячменя – одна из частых причин развития абсцесса. Ячмень – это гнойное воспаление луковиц ресниц. Это распространенное заболевание, но к нему нельзя относиться легкомысленно. Ячмень – результат попадания в волосяной мешочек инфекции, и любое вмешательство может вызвать ее распространение в другие зоны вокруг глаз.
Симптомы
Первые симптомы абсцесса нижнего века – отечность, покраснение и увеличение века в объеме. По мере развития воспалительного процесса появляются:
- пожелтение конъюнктивы глаза;
- болезненные ощущения и чувство напряжения в области нижнего века;
- выделение слизи из глаза и слезотечение;
- закрытие глаза из-за сильного отека;
- снижение зрения на глазу, на котором развился абсцесс;
- повышение температуры, головная боль, слабость, сонливость;
- отек конъюнктивы;
- припухлость близлежащих лимфатических узлов.
При осмотре обращает на себя внимание покраснение кожи лица со стороны абсцесса, особенно выраженное в области нижнего века. Пальпация вызывает сильную боль, внутри отека легко обнаруживается уплотнение.
Примерно так может проявиться абсцесс на нижнем веке. Источник: ResearchGate(CC BY-NC-ND license)
Жалобы больного связаны с затруднениями при моргании, резкой пульсирующей болью в области нагноения. Человек инстинктивно закрывает больной глаз из-за раздражающего света и сильной боли при движении век.
Абсцесс может вскрыться самопроизвольно без врачебного вмешательства. После излития гноя самочувствие больного сразу улучшается, стихает боль, нормализуется температура. Если полость абсцесса очистилась не полностью, то на этом месте образуется свищ, а потом с большой вероятностью развивается повторное воспаление.
Веко при абсцессе увеличено в размерах, наблюдается отечность, покраснение кожи. Абсцесс может вызывать сильные головные боли.
Важно! У детей со сниженным иммунитетом абсцесс века приводит к флегмоне глазницы, гнойному воспалению в головном мозге, сепсису (инфицированию крови). Поэтому важно уделять внимание гигиене области глаз, регулярно осматривать лицо ребенка на наличие ссадин и укусов — чтобы снизить риск развития абсцесса.
Диагностика заболевания
Диагноз может быть поставлен только в условиях стационара врачом-офтальмологом. Сам абсцесс легко определяется при пальпации и визуальном осмотре, но тактика лечения зависит от причины воспаления и характера течения патологического процесса.
Источник: freepik / ru.freepik.com
Диагностические мероприятия при абсцессе нижнего века:
- визометрия – методика определения остроты зрения при помощи таблиц с буквами, при абсцессе применяется для оценки ухудшения зрения на стороне воспалительного процесса;
- биомикроскопия – исследование глазного яблока с помощью специальной щелевой лампы, позволяет оценить внешние и внутренние структуры глаза;
- общий анализ крови – для определения наличия в организме воспалительного процесса по количеству лейкоцитов и оценки других показателей;
- общий анализ мочи также помогает выявить воспалительный процесс по количеству белка и других компонентов;
- рентгенография – для оценки величины гнойного мешка, определения размера лимфатических узлов и анализа состояния придаточных пазух.
По результатам комплексного обследования разрабатывается индивидуальная тактика ведения пациента. Для определения оптимальных методов лечения может потребоваться консультация других специалистов – отоларинголога, стоматолога, терапевта.
Методы лечения
Выбор метода терапии зависит от стадии развития воспалительного процесса. Консервативное лечение может быть эффективным на начальной стадии инфильтрации, пока не сформировалась заполненная гноем полость.
Комплекс консервативной терапии включает:
- Процедуры УВЧ. Физиотерапевтическая методика ультравысокочастотного воздействия – это тепловое лечение электромагнитным полем. УВЧ способствует снижению воспалительных явлений, облегчению боли, уменьшению отеков, скорейшему заживлению ран.
- Местные сухие теплые компрессы также помогают облегчить состояние больного и уменьшить выраженность воспаления.
- Глазные капли с антибиотиками или сульфаниламидами уничтожают патогенную микрофлору и препятствуют распространению патологического процесса. С этой же целью назначаются мази с антибиотиками, которые накладываются на ночь за нижнее веко.
- Антигистаминные препараты назначаются для снятия отека и раздражения.
- Инъекции антибиотиков назначаются при наличии воспалительного процесса в организме.
Если консервативная терапия не остановила развитие воспалительного процесса и сформировалась заполненная гноем полость, то абсцесс нижнего века вскрывается. Наличие такой полости (флюктуации) подтверждают результаты магниторезонансной терапии.
Если произошло самопроизвольное вскрытие абсцесса, врач должен тщательно обследовать освободившуюся полость и при наличии остатков гноя провести соответствующие процедуры для ее полного очищения.
Операция по вскрытию абсцесса в зависимости от тяжести течения воспалительного процесса проводится или амбулаторных условиях, или в стационаре. Обычно бывает достаточно местной анестезии, но в некоторых случаях может потребоваться общий наркоз.
После того, как подействовала анестезия, скальпелем вскрывается заполненная полость, и врач тщательно удаляет все гнойное содержимое. Далее рана хорошо промывается антибактериальным раствором. В период реабилитации назначается курс антибиотиков и регулярное промывание места вскрытого абсцесса асептическими средствами.
Дополнительно в послеоперационном периоде врач может назначить физиотерапевтические процедуры для заживления тканей и профилактики повторного развития воспалительного процесса.
Адекватный уход за контактными линзами снизит вероятность занесения инфекции в глаза. Источник: Nataliya Vaitkevich: Pexels
Если причиной абсцесса стал хронический воспалительный процесс в организме, проводится комплексное лечение основного заболевания, назначаемое профильным специалистом.
Особое внимание при возникновении абсцесса нижнего века уделяется беременным женщинам, так как многие препараты для консервативного лечения и анестезии им противопоказаны. Принципы ведения беременных пациенток должны быть обязательно согласованы с врачом-гинекологом.
Прогноз
Если лечение абсцесса нижнего века началось вовремя и были приняты все необходимые меры, прогноз благоприятен, и после вскрытия нагноения состояние стабилизируется в течение нескольких дней.
Осложнения могут возникнуть при попытках самостоятельно вскрыть нарыв и выдавить гной.
Возможные осложнения
Осложнения абсцесса нижнего века связаны с неправильным лечением или не обращением в больницу.
Возможные опасные последствия абсцесса:
- нарушение процесса лимфодренажа;
- воспаление зрительного нерва;
- образование глубоких шрамов и рубцов;
- менингит;
- нарушение зрения;
- сепсис.
Любой гнойный процесс в непосредственной близости к головному мозгу грозит проникновением инфекции в полость черепа и развитию менингита, поэтому обращаться к врачу необходимо при первых тревожных симптомах.
Как избежать образования абсцесса?
Правильная гигиена глаз – лучшая профилактика абсцесса нижнего века. Чтобы избежать развития гнойных воспалений, необходимо соблюдать простые правила:
- тщательно мыть руки и никогда не дотрагиваться до век грязными руками,
- ухаживать за кожей вокруг глаз, стараться ничем ее не травмировать,
- при использовании контактных линз тщательно за ними ухаживать,
- никогда не выдавливать угри и мелкие гнойники,
- следить за здоровьем, вести здоровый образ жизни,
- обращаться к врачу при любом дискомфорте в области глаз.
Заключение
Любой абсцесс – это серьезная патология, требующая скорейшего врачебного вмешательства. Гнойные образования свидетельствуют об активном течении воспалительного инфекционного процесса. Глаза – один из самых чувствительных и нежных органов, и их здоровье требует особого внимания. Никогда не занимайтесь самолечением – это может привести к фатальным последствиям.
- Liu, C., Bayer, A., Cosgrove, S. E., Daum, R. S., Fridkin, S. K., Gorwitz, R. J., … Chambers, H. F. (2011). Clinical practice guidelines by the infectious diseases society of America for the treatment of methicillin-resistant staphylococcus aureus: Infections in adults and children. Clinical Infectious Diseases, 52(3), e18–e55. http://doi.org/10.1093/cid/ciq146
- American Academy of Ophthalmology — What Are Chalazia and Styes? https://www.aao.org/eye-health/diseases/what-are-chalazia-styes
- NHS — Stye
- https://www.nhs.uk/conditions/stye/
Ячмень на глазу у взрослых и ребенка: причины, лечение, симптомы, возможные осложнения
Ячмень ― это острый гнойно-воспалительный процесс, который образуется на веке. Различают внешний и внутренний ячмень: первый развивается внутри волосяного фолликула ресницы у края века и вскрывается наружу, второй возникает в его толще, внутри сальной железы, и прорывается со стороны конъюнктивы.
Специалисты оптики «Счастливый взгляд» рассказывают о том, как развивается ячмень, что является причиной процесса и как его лечат.
Причины возникновения
Ячмень ― инфекционное заболевание, чаще всего вызываемое золотистым стафилококком, и реже ― кожным клещом демодексом. Они могут годами жить на коже человека и вызывать специфическое воспаление только при снижении иммунитета, истощении организма или тяжелых общих заболеваниях.
Развитие ячменя могут вызвать:
- Переохлаждение;
- Пренебрежение правилами гигиены ― например, касание глаз грязными руками;
- Загрязненность воздуха в производственных помещениях;
- Аллергия;
- Хронические заболевания глаз: блефарит, конъюнктивит;
- Болезни кожи: себорея, розацеа, угревая болезнь;
- Сахарный диабет и другие тяжелые заболевания.
Перенос возбудителей возможен при пользовании чужой косметикой, предметами быта, контактными линзами.
Симптомы
К первым признакам ячменя относят зуд, жжение и припухлость края века. Затем развиваются дополнительные симптомы:
- Покраснение кожи века;
- Отек;
- Боль;
- Формирование гнойника;
- Покраснение склеры;
- Слезотечение.
Общее самочувствие, как правило, не страдает, то есть человек чувствует себя так же, как и обычно, только в области пораженного глаза возникает ощутимый дискомфорт. Однако при тяжелом течении процесса возможно повышение температуры и общее ухудшение самочувствия.
Стадии развития
Ячмень проходит нескольких стадий развития:
Инфильтрация 1-2 дня
Появляется зуд, отечность, покраснение на краю века, ощущение инородного тела и слезотечение, боль при прикосновении. На этой стадии возможно развитие конъюнктивита.
- Нагноение 2-3 дня
- Отек увеличивается, в его центре формируется уплотнение с бело-желтой головкой гнойника; боль постоянная, усиливается при движении глаза или моргании.
- В тяжелых случаях формируется несколько головок, это сопровождается подъемом температуры, ухудшением общего состояния.
- Прорыв 1-2 дня
- Капсула с гноем вскрывается самопроизвольно, наступает облегчение, гной может выделяться нескольких дней.
- Заживление 5-7 дней
- Отек спадает, на веке образуется корочка, под которой происходит заживление.
- Чаще всего процесс образования и трансформации ячменя занимает чуть больше недели, при неблагоприятном течении ― множественных гнойниках ― состояние может длиться месяц.
Диагностика и лечение
Для диагностики ячменя достаточно внешнего осмотра, иногда требуется осмотр внутренней стороны века. При появлении первых признаков рекомендуется обратиться к врачу для подтверждения диагноза, так как похожее состояние развивается при дакриоадените, халязионе, кистах или опухоли век.
При необходимости офтальмолог может направить пациента на дополнительное обследование — к эндокринологу, иммунологу, гастроэнтерологу или дерматологу.
Необходимо срочно обратиться к офтальмологу, если:
- Ячмень появился у ребенка;
- Отек слишком большой или формируется несколько гнойных головок;
- Капсула долго не прорывается или заживление после ее прорыва длительное время не происходит;
- Состояние сопровождается повышением температуры;
- После прорыва ячменя происходит рецидив.
Лечение зависит от стадии заболевания:
- На ранней стадии применяют сухое тепло — УВЧ-терапию. Это ускорит формирование гнойника, в редких случаях может приводит к его рассасыванию. Греть можно только до момента появления видимой белой головки.
- После прорыва гнойника следует аккуратно промыть глаз отваром ромашки или мирамистином.
- Медикаментозная терапия включает в себя глазные капли и мази с антимикробным эффектом, в тяжелых случаях добавляют антибиотики в таблетках и уколах. Длительность лечения и выбор препаратов определяются офтальмологом, самолечение недопустимо.
При необходимости (например, когда прорыв не наступает) врач проводит разрез с промыванием и дренированием полости гнойника.
Возможные осложнения
К возможным осложнениям ячменя относятся:
- Повторные появления нагноения;
- Трансформация внутреннего ячменя в халязион ― безболезненный узелок, травмирующий роговицу и приводящий к снижению зрения.
Лечение «народными средствами» может привести к дополнительным осложнениям:
- Обработка спиртом, зеленкой или йодом может вызвать ожог роговицы;
- Попытка выдавить гной способствует распространению инфекции вглубь тканей. Может развиться местное воспаление ― флегмона глазницы или генерализованное ― менингит или сепсис.
Ячмень на глазу у детей
Ячмень у детей встречается гораздо чаще, чем у взрослых. Это связано с более слабым иммунитетом и привычкой ребенка тереть глаза грязными руками. У подростков причиной ячменя часто становятся юношеские угри.
Симптомы болезни у детей и взрослых одинаковы, процесс проходит те же стадии развития, однако протекает острее и быстрее. Может сопровождаться увеличением околоушных и подчелюстных лимфоузлов и общим недомоганием с подъемом температуры.
Лечение аналогично лечению взрослых пациентов, с учетом возрастной дозировки.
Выводы
Ячмень ― инфекционное заболевание, связанное в первую очередь с недостатком гигиены, а также снижением защитных сил организма. При первых признаках ячменя ― зуде и отеке века ― рекомендуется проконсультироваться у офтальмолога.
Атерома — что это и как это лечить?
То есть это подкожная капсула, содержащая творожистую массу. Этой творожистой массой являются скопившиеся выделения сальной железы, которые часто имеют неприятный запах. Иногда имеется по середине образования отверстие, из которого выделяется содержимое неприятного цвета и запаха. Иногда атеромы бывают множественными.
Причины появления атеромы?
Причин появления атером множество. Чаще всего атерома возникает вследствие закупорки выводимого протока протока сальной железы или отека волосяного фолликула (мешочка). отек фолликула может произойти из-за повреждения. Как правило из одного фолликула (волосяного мешочка) растет один волос и после травмы и удалении волоса выход из мешочка может блокироваться, особенно на фоне повышенного содержания тестостерона. Оставшаяся часть сальной железы продолжает выделять сальные выделения и вследствие бывший фолликул увеличивается в размерах и превращается в большую атерому. Травма или разрыв самих сальных желез. Часть такой железы после травмы или воспалительного процесса (фурункул или карбункул) может оказаться под кожей, а так как железа продолжает работать и выделять сальный секрет — появляется атерома. На появление атером может также может влиять наследственный фактор и гормональный, как повышенное содержание тестостерона.
Что внутри атеромы?
Содержимое атеромы наполняют выделения, как правило сальных желез. Как правило это жирные и ороговевшие вещества волокнистой структуры. Внешне эта смесь напоминает творог. Если в атерому проникла инфекция то содержимое превращается в гнойную массу различных цветов от белого до коричневого и с примесью крови.
У кого атеромы появляются чаще?
Атеромы встречаются очень часто и у большинства людей на протяжении всей жизни, хотя бы одна появляется. Появляются они без видимой на то причины. Правда считается, что у мужчин появляется в два раза чаще. По возрасту — пик появления атером приходится на 20-30 лет, но обращаются люди к врачу чаще в более позднем возрасте, когда атеромы вырастают до внушительных размеров.
На какой части тела атеромы появляются чаще?
Атеромы чаще всего находят на волосистой части головы, лице, ушах, шее, плечах, спине и груди. У мужчин атеромы встречаются на мошонке. На волосистой части головы, если атерома находится длительное время — это может привести к потере волос на данном участке, непосредственно над атеромой.
В чем опасность атеромы?
Атеромы относятся к доброкачественным новообразованиям (не раковым), но они могут стать хроническим очагом инфекции, что ведет за собой другие осложнения. Атерома, даже если не заражена бактериальной инфекцией, может воспалиться и распухнуть.
Во время воспаления атерому очень трудно удалять, поэтому операция в такой период может быть отложена. Серьезными осложнениями атеромы являются ее разрыв и инфицирование, которые могут привести к абсцессу и даже флегмоне.
Очень редко атеромы могут привести к базальному и плоскоклеточному раку кожи, но так как это происходит редко, то гистологическое исследование атеромы не проводят.
Как узнать, что атерома воспалена и инфицирована?
Признаки и симптомы, указывающие на воспаление атеромы: это покраснение кожи над атеромой, отек, увеличение в размерах, боль, усиливающая при прикосновении, повышение температуры, выделение вещества над атеромой бело-серого цвета с неприятным запахом. Если у человека есть хоть один из перечисленных признаков — то требуется срочно обратиться к врачу-хирургу.
При обращении к хирургу
Врач проведет опрос, осмотр, поставит точный диагноз. Для диагностики атеромы иногда требуется ультразвуковое исследование, консультация онколога или дерматолога. После постановки диагноза врач назначит адекватное лечение.
Если это будет хирургическое лечение — то расскажет как оно будет проводиться: в каком объеме, каким методом, под каким обезболиванием.
Обязательно спросит о переносимости лекарственных средств, аллергии, наличия сопутствующих заболеваний, например сахарного диабета, приема лекарственных препаратов, влияющих на свертывающую систему крови.
Последнее может оказаться противопоказанием к оперативному вмешательству. В соответствии общепринятыми протоколами лечения назначит предоперационное лабораторное обследование. После чего назначит дату операции или проведет в день обращения по возможности.
На сколько дней требуется ложиться в больницу
Операция обычно проводится амбулаторно и как правило, в большинстве случаев не требуется госпитализации.
Как долго будет проходить операция по удалению атеромы? Операция по удалению атеромы проводится, как правило в амбулаторных условиях, под местным обезболиванием. Продолжительность собственно оперативного вмешательства составляет 15-25 минут, но общее время, взятое совместно с подготовкой, с последующим наложением повязки, оформлением документации составляет 45-70 минут.
Какой наркоз используется при удалении атеромы?
Удаление атеромы в большинстве случаев проводится под местным обезболиванием. Использование наркоза является нерациональным.
Местное обезболивание представляет собой введение анестетика при помощи шприца с иглой в кожу и подкожную клетчатку окружающие и покрывающие атерому или проще говоря производится укол анестетиком.
Общее обезболивание, то есть наркоз или регионарная проводниковая анестезия проводятся в случае наличия показаний, например при гигантской атероме.
Перед операцией
В день операции, за 4 часа до собственно оперативного вмешательства, желательно ничего не есть и не пить. Перед самой операцией подписывается согласие на оперативное вмешательство и происходит фотографирование места, где располагается атерома.
Экстренное хирургическое лечение при воспалении атеромы
Если произошло инфицирование атеромы, воспаление и образовался абсцесс, то удалить атерому не представляется возможным.
В этом случае в стерильных условиях под местной анестезией атерому вскрывают, эвакуируют гнойное содержимое, промывают и дренируют. В послеоперационном периоде часто требуется назначение антибиотиков.
Далее рана затягивается по законам гнойной хирургии, так называемым вторичным натяжением. В этом случае атерому нужно будет удалить через 3 месяца во избежание рецидива воспаления.
Плановое хирургическое лечение
Плановая операция, как правило, проходит по следующему алгоритму:
- Подготовка и обработка операционного поля дезрастворами.
- Обезболивание области вокруг атеромы местными анестетиками.
- Производится разрез над атеромой Разрез в современных лечебных учреждениях может производиться как скальпелем, так и радиоволновым ножом Surgitron (Сургитрон) или лазером.
- Далее происходит выделение и вылущивание атеромы. Атерома может будет удалена двумя различными способами: без нарушения оболочек целиком, или с извлечением содержимого атеромы в первую очередь и оболочек во вторую. Последний метод используется, если произведен маленький разрез кожи или атерома фрагментирована.
- Далее проводят гемостаз — то есть останавливают кровотечение из поврежденных сосудов, если таковы были.
- Обрабатывают рану дезрастворами.
- Накладывают швы на рану если требуются. В зависимости где была расположена атеромы накладывают рассасывающиеся, косметические, обычные или усиленные швы (особенно на частях тела, которые активно задействованы в движении организма, например в подмышечных впадинах и на пояснице).
- Накладывают асептическую повязку на рану или наклейку, в зависимости от места расположения бывшей атеромы. При маленьких разрезах или на волосистой части головы повязку не накладывать.
Будет ли рубец после операции?
В области разреза, сразу после операции остается небольшой рубец, который со временем должен исчезнуть. Как долго будет исчезать — это зависит от индивидуальных особенностей организма.
Какие осложнения могут быть после операции?
После удаления атеромы, в образовавшейся полости может скопиться тканевая жидкость со сгустками крови.
Опасность скопления этой жидкости в том, что данная жидкость является потенциально идеальной средой для развития инфекции.
Чтобы эта жидкость не скапливалась — накладывается давящая повязка или дренажи, по которым в течение ближайших суток данная жидкость вытекает и тем самым предотвращается возможность образования инфекционного очага.
После удаления атеромы в течение первых суток может отмечаться небольшое повышение температуры тела.
Но если подъем температуры поднимется до высокой отметки (38 гр), возникнут отечность и боль в области послеоперационной раны, то следует в срочном порядке обратиться к хирургу, который делал операцию, для исключения проникновения инфекции в послеоперационную рану, даже несмотря на то, что воспаление и инфицирование послеоперационной раны происходит редко. В таком случае, после осмотра, доктор может назначить применение антибиотиков.
Что делать, чтобы атеромы не появлялись?
Для профилактики и предотвращения появления атером рекомендуется выполнять чистку кожи лица у косметолога и тщательно мыть лицо в домашних условиях, особенно при наличии угревой сыпи и жирной коже. Многие врачи рекомендуют снизить в употреблении жирной пищи и с большим количеством углеводов.
Запись на прием к врачу хирургу, дерматологу
Обязательно пройдите консультацию квалифицированного специалиста в области кожных заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача дерматолога или другие вопросы пройдите по ссылке ниже
Новообразование (шишка) на веке: причины, диагностика и лечение
Появление «шишки» на веке — довольно частая жалоба наших Пациентов. Уплотнение может образоваться как на нижнем, так и на верхнем веке, а также одновременно на обоих.
В некоторых случаях новообразование на веке болит и гноится, а в некоторых — совсем не беспокоит и приносит лишь косметический дискомфорт.
Для того, чтобы выяснить причины появления шишки и избавиться от нее, советуем обратиться к врачу-офтальмологу.
Причины появления новообразования на веке
«Шишки» на веке бывают разной природы. Рассмотрим основные возможные варианты:
Халязион
Халязион — новообразование, которое возникает в результате закупорки сальной железы на веке. Это происходит, когда пути оттока секрета (вещества вырабатываемого железой) перекрываются, и поэтому он скапливается внутри протока.
Постепенно проток растягивается и превращается в твердый комок, который окружает плотная капсула.
При пальпации (физическом методе диагностики, проводимом путем ощупывания частей тела Пациента) эта капсула перекатывается под пальцами будто шарик.
Халязион образуется на веке медленно, и Пациент ощущает боль только после появления капсулы. Но даже при отсутствии болезненных ощущений не стоит откладывать консультацию врача: на месте халязиона может образоваться киста, а также может произойти нагноение тканей века глаза, что опасно для здоровья.
Халязион требует специального офтальмологического лечения — консервативного или оперативного.
Фурункул
Особо опасный вид «шишки» на веке — фурункул — возникает от гнойного воспаления волосяного мешочка ресниц и сальных желез. Это воспаление вызывает бактерия стафилококк.
Обычно фурункул образуется на верхнем веке, рядом с бровью. Развивается фурункул постепенно — от маленького узелка, который может сопровождаться отечностью, до «шишки» с небольшим желтоватым гнойником.
Часто фурункул сопровождается повышением температуры, головной болью и общей слабостью. При отсутствии должного лечение фурункул может привести к серьезным проблемам с венами глаза.
Ячмень
Еще одна распространенная разновидность «шишки» на веке — ячмень. Это воспалительный процесс фолликулы (луковицы) ресницы, который развивается вследствие закупорки сальной железы. В норме сальная железа производит специальный секрет для защиты ресниц от неблагоприятного воздействия окружающей среды.
Первые симптомы ячменя — ощущение инородного тела в глазу и боль. Если не начать лечение данного заболевания вовремя, на месте шишки возникает покраснение и гнойное воспаление.
Милиум
Наиболее безобидное новообразование, которое доставляет лишь эстетический дискомфорт, — это милиум или просянка. Такая «шишка» может иметь разный размер — от макового зернышка до гречишной крупинки. Выглядит милиум как белый угорь и не представляет угрозы здоровью человека. Однако не стоит трогать их руками, чтобы не занести инфекцию.
Удаляются милиумы, как правило, в косметическом салоне.
Диагностика и лечение шишки на веке
Определить истинную причину и вид уплотнения на веке может только врач-офтальмолог в ходе консультации или диагностического обследования. Лечение новообразования подбирается индивидуально в каждом из случаев и может проходить как медикаментозно, так и хирургически.
Как вы видите, причин появления и разновидностей новообразований на глазах – множество, поэтому определить их «природу» может только специалист. В Глазной клинике доктора Беликовой работают опытные врачи и используется современное оборудование, что позволяет как можно быстрее поставить точный диагноз, а также провести наиболее эффективные манипуляции.

 Источник: ryanking999 / Depositphotos
Источник: ryanking999 / Depositphotos 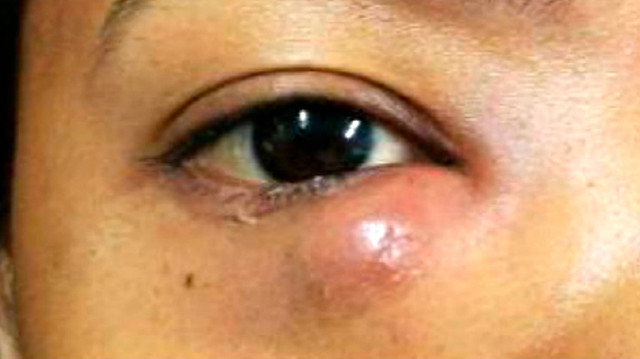 Примерно так может проявиться абсцесс на нижнем веке. Источник: ResearchGate(CC BY-NC-ND license)
Примерно так может проявиться абсцесс на нижнем веке. Источник: ResearchGate(CC BY-NC-ND license)  Источник: freepik / ru.freepik.com
Источник: freepik / ru.freepik.com  Адекватный уход за контактными линзами снизит вероятность занесения инфекции в глаза. Источник: Nataliya Vaitkevich: Pexels
Адекватный уход за контактными линзами снизит вероятность занесения инфекции в глаза. Источник: Nataliya Vaitkevich: Pexels