О болезнях Врачебный персонал Схема расположения Телефоны
В отделении работают четыре врача офтальмолога и заведующий отделением. Все врачи отделения имеют высшую квалификационную категорию, сертификаты. Два врача являются кандидатами медицинских наук.
В отделении офтальмологии госпитализируются дети с первых месяцев жизни до 18 лет из всех регионов России, нуждающиеся в осуществлении стационарной диагностико-лечебной высококвалифицированной помощи с разнообразной терапевтической и хирургической глазной патологией (катаракта, глаукома, ретинопатия недоношенных, отслойка сетчатки, косоглазие, близорукость, увеиты, кератиты, заболевания сетчатки и зрительного нерва, амблиопия, доброкачественные новообразования придаточного аппарата глаза, заболевания слезоотводящих путей — врожденные и приобретенные дакриоциститы, заболевания слезных канальцев и слезных точек).
Современное диагностическое компьютеризованное оборудование, которым оснащены кабинеты диагностики в отделении и поликлинике РДКБ, позволяют выявлять изменения со стороны глаз на ранних этапах заболеваний и своевременно проводить соответствующее лечение.
Наличие в РДКБ отделения анестезиологии и реанимации позволяет проводить операции под наркозом детям с тяжелыми с заболеваниями глаз, которые имеют сопутствующую тяжелую патологию других органов.
На базе РДКБ размещена кафедра глазных болезней педиатрического факультета Российского Государственного Медицинского Университета (заведующий кафедрой: член — корр. РАМН, заслуженный врач РФ, действительный член Нью-Йоркской Академии наук, д.м.н., проф. Е.И.
Сидоренко) и Факультет Усовершенствования врачей с курсом детских глазных болезней. Ежегодно в отделении офтальмологии обследуется и проходит лечение около 600 детей с различной глазной патологией практически из всех регионов России.
Проводится более 500 различных операций с использованием современной микрохирургической техники.
На базе отделения совместно с кафедрой глазных болезней педиатрического факультета Российского Государственного Медицинского Университета ведется активная научно-исследовательская работа.
О болезнях
Основные заболевания, при которых оказывается медицинская помощь в офтальмологическом отделении:
Близорукость (Миопия)
На базе офтальмологического отделения Российской детской клинической больницы, совместно с сотрудниками кафедры глазных болезней педиатрического факультета ФГАОУ ВО РНИМУ им. Н.И.
Пирогова Минздрава России, разработаны биомеханические критерии прогрессирующего течения миопии с целью выявления детей с потенциально неблагоприятным прогнозом.
Установленные критерии являются основанием для определения показаний к лечению.
В лечении начальных стадий прогрессирующей близорукости нами активно применяются следующие методики: интервальная гипоксическая терапия; рефлексотерапия; инфразвуковой фонофорез; электрофорез эндоназально; электростимуляция; электропунктура; магнитомассаж.
Впервые в практике детской офтальмологии нами, совместно с сотрудниками кафедры глазных болезней РНИМУ, разработан и применен инфразвуковой пневмомассаж при лечении прогрессирующей близорукости.
Регулярное проведение процедур способствует замедлению и стабилизации прогрессирования близорукости в 71,4% случаев.
Разработана и эффективная система мер хирургической профилактики и лечения прогрессирующей близорукости у детей. Разработан и критерий выбора коллагенопластики позволяющий добиться стабилизации прогрессирования миопии в отдаленном периоде у 66,7% оперированных детей.
У детей с осложненной высокой близорукостью нами активно проводиться трофическая коллагенопластика с субтеноновой имплантацией ирригационной системы.
Косоглазие
- Для лечения косоглазия необходимо комплексное лечение, включающее в себя терапевтические методики лечения, такие, как назначение очков или контактных линз, курсы специальных упражнений и гимнастики для глаз на тренажерах с последующим оперативным этапом лечения (если это необходимо) с послеоперационной реабилитацией.
- При хирургическом лечении косоглазия помимо традиционных операций на горизонтальных мышцах нами проводятся операции на вертикальных и косых мышцах глаза, а также операции при паралитическом косоглазии с последующим плеопто-ортоптическим лечением.
- Методики консервативного лечения косоглазия: лазерплеоптика; макулостимуляция; синаптофор; рефлесотерапия; инфразвуковой фонофорез; электростимуляция; электропунктура.
Катаракта
Операции экстракции врожденной или приобретенной катаракты нами проводятся в ранние сроки с использованием современной операционной системы «ACCURUS» с использованием микрохирургического инструментария и современногооперационного микроскопа «Leica».
Впервые в практике нашей клиники операции по удалению катаракты стали проводиться наиболее щадящим и эффективным на сегодняшний день способом с помощью нового прибора факоэмульсификатора, который обеспечивает высокое качество проведения операции через минимальный разрез и позволяет закончить операцию без наложения швов. Детям старше трех лет удаление катаракты производится с имплантацией последних моделей искусственного хрусталика.
Врожденная глаукома
Нами разработана и внедрена в клиническую практику новая антиглаукоматозная операция: трабекулотомия глубокой склерэктомией и эксплантодренированием, которая позволила достигнуть стабилизации глаукоматозного процесса у 83% детей при врожденной глаукоме.
Всем детям перед проведением операции мы проводим углубленное офтальмологическое обследование, включающее в себя: исследование зрительных функций (острота зрения, цветовое зрение, исследование полей зрения, электрофизиологическое исследование), проводим тонометрию и тонографию, проводим ультразвуковое исследование, измеряем размер роговицы и лимба, глубину передней камеры, исследуем реакции зрачков на свет, проводим биомикроскопию и офтальмоскопию диска зрительного нерва и сосудов глазного дна.
В тех случаях, когда имеется необходимость проведения операции на двух глазах, мы оперируем одномоментно с двух сторон.
Заболевания сетчатки и зрительного нерва
Успешно проводится комплексное лечение тяжелых заболеваний сетчатки и частичной атрофии зрительного нерва.
Впервые в мировой практике при лечении этих заболеваний нами предложен двухэтапный метод с применением электростимуляции и подведения лекарственных средств непосредственно к заднему отрезку глаза через специальную временную ирригационную систему (пункционная орбитотомия с установкой ирригационной системы или трофическая коллагенопластика с субтеноновой имплантацией ирригационной системы), что привело к повышению эффективности лечения и сокращению срока пребывания детей в стационаре.
Перед началом лечения всем детям с заболеваниями сетчатки и зрительного нерва проводится электрофизиологическое исследование (ЭФИ) — зрительно вызванные потенциалы (ЗВП), электроретинограмма — определение ретинальной остроты зрения (ЭРГ).
Впервые в практике детской офтальмологии разработан и внедрен в практику метод пероральной флуоресцентной ангиографии, который позволил выявлять патологию на ранних стадиях заболевания, а в отдаленные сроки объективно контролировать динамику происходящих изменений со стороны сетчатки и зрительного нерва.
Длительное наблюдение за больными с данной патологией показывает, что при назначении ранней нейротрофической комплексной терапии происходит стабилизация зрительных функций в 75%, а нередко и их улучшение.
Заболевания роговицы
К воспалительным заболеваниям роговицы относятся кератиты различной этиологии (вирусной, туберкулезно-аллергические, смешанной этиологии, герпетической, бактериальной и др.), исходом которых нередко является стойкое помутнение роговицы, приводящее к значительному снижению зрительных функций.
Впервые в практике детской офтальмологии при лечении заболеваний роговицы применен инфразвук и инфразвуковой фонофорез.
Подведение лекарственных веществ к роговице с помощью инфразвука позволило не только ускорить процесс выздоровления, но и способствовало рассасыванию стойких помутнений роговицы, а также снизить количество рецидивов заболевания.
Заболевания сосудистой оболочки — увеиты
Практически всем детям с увеитами проводится клинико-иммунологическое обследование и консультации узких специалистов (ревматолог, кардиолог, ЛОР, стоматолог, фтизиатр, иммунолог, инфекционист и др.) с целью установить причину заболевания, выбрать правильную тактику лечения, снизить время пребывания больного в отделении и добиться стойких ремиссий.
Впервые в мировой практике внедрена методика экстраорбитальной ирригационной терапии заболеваний заднего отрезка глаза.
При лечении увеитов эта методика связанна с непосредственным, многократным введением лекарственных средств к заднему отрезку глаза через специальную временную ирригационную систему, что привело не только к повышению эффективности лечения и сокращению срока пребывания детей в стационаре, но и сократило количество рецидивов этого тяжелого заболевания в несколько раз, и избавило пациентов от ежедневных, длительных и нередко болезненных инъекций в область глаза.
Патология слезоотведения
Впервые в России и мировой практике нами разработаны и внедрены в клиническую практику наиболее эффективные методы консервативного и хирургического эндоназального способа устранения нарушений слезоотведения у детей в ранние сроки.
Виды нарушений слезоотведения:
- Дакриоцистит новорожденных; дакриоцистит новорожденных осложненный флегмоной слезного мешка или свищем; дакриоцистит новорожденных после многократных зондирований без эффекта; врожденная или приобретенная (травма, воспаление) атрезия слезных точек и канальцев;
- Хронический дакриоцистит, осложненный флегмоной и свищем слезного мешка.
Перед выбором методики лечения кроме общепринятого обследование слезоотводящих путей нами проводятся: ринологическое эндоскопическое исследование полости носа и трехмерная компьютерная томография с контрастом.
Методики лечения:
- Курс консервативного лечения (медикаментозная терапия, массаж слезного мешка, лазертерапия, инфразвуковой пневмомассаж, анемизация нижней носовой раковины, промывание слезоотводящих путей);
- Наружное зондирование специальными зондами слезных канальцев и носослезного протока; ретроградное (через нос) зондирование; комбинированное зондирование (ретроградное + наружное зондирование);
- Интубация слезных канальцев и слезоносового протока силиконовым капилляром (кратковременная и длительная); интубация слезоносового протока катетером типа «Venflon»;
- Эндоназальная (через нос) дакриоцисториностомия; эндоназальная каналикулориностомия; эндоназальная лакостомия.
Ретинопатия недоношенных
На ранних стадиях заболевания (II и III) мы проводим крио- и лазеркоагуляцию сетчатки. На поздних стадиях (IV, V) — витреальные вмешательства (ленсшвартэктомия с применением бесшовной технологии 25G).
Патологии заднего отрезка глаза
В отделении офтальмологии проводится лечение патологии заднего отрезка глаза — отслойка сетчатки и патология стекловидного тела различного генеза:
- Все виды экстрасклерального пломбирования;
- Лазеркоагуляция сетчатки;
- Витреальные методы хирургического вмешательства с применением инструментов 23 и 25G (бесшовная хирургия).
Врачебный персонал
Чиненов Игорь МихайловичЗав. отделением — врач-офтальмолог
- Образование: высшее медицинское, окончил 2-ой МОЛГМИ им. Н.И. Пирогова в 1982 г.
- Специальность по диплому: «Педиатрия», квалификация: «Врач»
- Сертификат по специальности «Офтальмология», срок до 2021 г.
- Ученая степень: кандидат медицинских наук
- Врач высшей категории
Бологова Маргарита БорисовнаВрач-офтальмолог
- Образование: высшее медицинское, окончила 2-ой МОЛГМИ им. Н.И.Пирогова в 1982 г.
- Специальность по диплому: «Педиатрия», квалификация: «Врач»
- Сертификат по специальности «Рефлексотерапия», срок до 2022 г.
- Сертификат по специальности «Офтальмология», срок до 2022 г.
- Врач высшей категории
Кузнецова Юлия ДмитриевнаВрач-офтальмолог
- Образование: высшее медицинское, окончила 2-ой МОЛГМИ им. Н.И.Пирогова в 1987 г.
- Специальность по диплому: «Педиатрия», квалификация: «Врач»
- Сертификат по специальности «Офтальмология», срок до 2022 г.
- Врач высшей категории
- Кандидат медицинских наук
Лебедева Ольга СергеевнаВрач-офтальмолог
- Образование: высшее медицинское, окончила РГМУ МЗ РФ в 2001 г.
- Специальность по диплому: «Педиатрия», квалификация: «Врач»
- Сертификат по специальности «Офтальмология», срок до 2023 г.
Мишустин Александр ВикторовичВрач-офтальмолог
- Образование: высшее медицинское, окончил 2-ой МОЛГМИ им. Н.И.Пирогова в 1987 г.
- Специальность по диплому: «Педиатрия», квалификация: «Врач».
- Сертификат по специальности «Офтальмология», срок до 2024 г.
- Ученая степень: кандидат медицинских наук
- Врач высшей категории
Обрубов Сергей АнатольевичВрач-офтальмолог
- Сертификат по специальности «Офтальмология», срок до 2020 г.
Сидоренко Евгений ИвановичВрач-офтальмолог
- Зав. кафедрой офтальмологии, член-корреспондент РАН, Заслуженный врач РФ, Кавалер ордена Почета Российской федерации
- Доктор медицинских наук, профессор, главный редактор журнала «Российская детская офтальмология»
- Сертификат по специальности «Офтальмология», срок до 2021 г.
Телефон: 8 800 555-04-94
Отделение патологии слезного аппарата — ФГБНУ "НИИГБ"
д.м.н., заведующий отделением
к.м.н., ведущий научный сотрудник
к.м.н., старший научный сотрудник
к.м.н., старший научный сотрудник
младший научный сотрудник
Основой хирургической деятельности отделения является лечение патологии слезоотведения.
Слезная жидкость, образующаяся в главной и добавочных слезных железах, омывает глазную поверхность и через слезоотводящие пути проходит в полость носа.
При патологии слезоотводящих путей образуется их сужение (дакриостеноз), а впоследствии может формироваться их непроходимость.
Основным симптомом поражения слезоотводящих путей является слезотечение, а в дальнейшем – гнойное отделяемое на поверхности глаза.
Специалисты отделения осуществляют весь спектр консервативного и оперативного лечения пациентов с сужением и непроходимостью слезоотводящих путей, основываясь на данных наиболее современных и информативных диагностических методик.
Взаимодействие с ведущими клиниками Москвы позволяет наряду с дакриорентгенографией применять такие высокотехнологические диагностические методики, как мультиспиральная компьютерная томография, магнитно-резонансная томография, ультразвуковое исследование, однофотонная эмиссионная компьютерная томография, лакримальная сцинтиграфия и др.
В отделении осуществляют традиционные операции на слезных точках и канальцах: пунктопластику (расширение слезных точек) и активацию слезных канальцев. Проритетным направлением в работе является разработка и внедрение интубационных технологий в лечении сужения и облитераций слезных точек и канальцев.
Накопленный опыт применения лакримальных имплантатов при лечении патологии горизонтального отдела слезоотводящих путей является в настоящее время самым большим в России.
В отделении разработана эффективная методика комплексного этиопатогенетического консервативного и хирургического лечения воспалительных грибковых и актиномикотических заболеваний слезных канальцев – каналикулитов.
При лечении дакриостенозов проводят операции, направленные на восстановление естественного слезооттока – реканализации слезоотводящих путей, которые являются минимально инвазивными вмешательствами.
В зависимости от уровня и степени поражения слезоотводящих путей применяют различные лакримальные имплантаты. Инновационными технологиями является баллонная дакриопластика, а также пластические операции на устье носослезного протока.
Разработанный сотрудниками отделения баллонный катетер для дакриопластики успешно применяют как в нашей клинике, так и в других учреждениях.
Реканализации слезоотводящих путей проводят под эндоназальным эндоскопическим контролем с применением оптики высокого разрешения и миниатюрных хирургических инструментов, что позволяет сократить период послеоперационной реабилитации и сделать его максимально комфортным.
При лечении дакриоцистита (хронического воспаления стенок слезного мешка) проводят дакриоцисториностомию: операцию, направленную на создание соустья между слезным мешком и полостью носа. Все дакриоцисториностомии осуществляют с эндоназальным доступом.
Эндоназальная хирургия слезоотводящих путей позволяет избежать наружного разреза, а также одновременно осуществить коррекцию носовых структур, что влияет на успех операции.
Эндоназальную эндоскопическую дакриоцисториностомию проводят на самом современном мировом уровне, используя для минимизации операционной травмы радиоволновую энергию, а также высокоскоростной внутриносовой инструмент для остеотомии.
При необходимости применяют лакримальные имплантаты, в том числе, оригинальные запатентованные сотрудниками отделения, что позволяет повысить эффективность хирургического лечения при неблагоприятных анатомических вариантах строения слезного мешка, а также при лечении сочетанной патологии.
При проведении внутриносовых операций на слезоотводящих путях возможно одновременно выполнить пластику перегородки носа, а также операции на носовых раковинах и придаточных пазухах носа.
012345678900123456789001234567890012345678900123456789001234567890012345678900123456789001234567890
В зависимости от объема операции и индивидуальных особенностей пациента вмешательства проводят под местной анестезией, при необходимости комбинируя этот вид обезболивания с седацией или наркозом.
Сотрудники отделения – авторы многочисленных статей, монографий, учебников, национального руководства по офтальмологии, участники всероссийских и международных симпозиумов и конференций.
Приоритет в ряде направлений дакриохирургической помощи закреплен патентами на способы диагностики, консервативного и хирургического лечения патологии слезоотведения, а также патентами на полезные модели хирургических инструментов.
Ежегодно в отделении получают лечение более 2500 пациентов из различных регионов России, ближнего и дальнего зарубежья. Консультации больных с дакриологической патологией осуществляются по понедельникам и пятницам. Телефон отделения: +7(499) 245-33-05.
Одними из первых в стране сотрудники отделения начали исследования по проблеме синдрома сухого глаза. Разработан дифференцированный подход к лечению различных форм заболевания и методам его профилактики.
Ведутся клинические исследования по патологии слезной железы и офтальмологическим проявлениям тяжелых аутоиммунных, системных, гранулематозных и лимфопролиферативных заболеваний.
Ежегодно в отделении более 1500 пациентов с поражением глазной поверхности получают амбулаторную.
В отделении постоянно ведется поиск и разработка новых методов лечения этой патологии.
В терапии пациентов с синдромом сухого глаза применяется индивидуальный подход с применением современных методов лечения, соответствующих уровню мировых стандартов.
Тесное сотрудничество со специалистами других областей позволяет добиться высоких результатов терапии аутоиммунных заболеваний, имеющих офтальмологические проявления: поражения слезных желез, роговицы, конъюнктивы и сосудистого тракта.
Разработаны методы диагностики и комплексного лечения различных форм хронического блефарита, в том числе демодекозной этиологии. На основании длительного срока наблюдения доказана эффективность отечественных препаратов, не уступающих зарубежным аналогам.
Заболевания слезного аппарата глаза — диагностика и лечение в Москве
Содержание
В числе общих патологий глаз болезни слезных органов встречаются относительно редко, не чаще, чем в 3-6% случаев.
Заболевания слезной железы
Среди патологий слезной железы наиболее опасным считается ее воспаление – дакриоаденит, который может протекать в острой и хронической формах.
Острый дакриоаденит. Обычно заболевание становится осложнением некоторых общих инфекций (ангины, скарлатины, гриппа, пневмонии и пр.). Острый дакриоаденит зачастую поражает один глаз, но в определенных случаях отмечается и двустороннее поражение.
Болезнь начинается остро с покраснения и отека наружной области верхнего века, сопровождающихся болевым синдромом. При этом веко опускается, и глазная щель приобретает S-образную форму. Возникает диплопия из-за смещения глазного яблока книзу и кнутри. В проекции слезной железы (ее пальпебральной части) отмечается отек и покраснение конъюнктивы.
Отмечается болезненность предушных лимфатических узлов и их увеличение, развиваются симптомы лихорадки и интоксикации. Протекает заболевание обычно доброкачественно и длится не более 15 дней. При образовании абсцесса, он нередко самопроизвольно вскрывается через пальпебральную клетчатку либо кожу верхнего века.
Возможен переход процесса в хроническую стадию.
Для лечения дакриоаденита больного помещают в стационар. В течение 2-3 недель конъюнктивально закапывают антибактериальные растворы (тобрекс, ципролет), также на ночь за веко помещают мази с антибиотиком (флоксал, тетрациклиновую).
Назначается системное лечение, которое включает до 10 дней приема антибиотиков (пенициллины, цефалоспорины, аминогликозиды), а также применение дезинтоксикационных средств (раствор глюкозы с аскорбиновой кислотой).
Если на слезной железе образовался абсцесс, его дренируют через разрез со стороны конъюнктивы, который выполняют параллельно ее своду.
Хронический дакриоаденит. Его возникновение может быть обусловлено болезнью Микулича, сифилитическим или туберкулезным поражением глаз. Кроме того, причиной хронического дакриоаденита может стать псевдотуморозное поражение слезной железы, саркоидоз, перенесенный ранее острый дакриоаденит.
Заболевание проявляется увеличением слезной железы и ее болезненностью. Если увеличение слезной железы значительное, глазное яблоко может сместиться книзу и кнутри, нередко состояние осложняется диплопией и экзофтальмом.
Проявления процесса острого воспаления отсутствуют. Длительное течении хронического дакриоаденита может повлечь за собой атрофию слезной железы с ухудшением ее секреторной функции.
С целью уточнения диагноза назначаются специфические серологические пробы, аспирационная биопсия, выполняется компьютерная томография.
Лечение хронического дакриоаденита строится на этиологическом принципе. Так, торпидное течение заболевания требует противовоспалительных доз рентгеновского облучения слезной железы.
В случае саркоидоза целесообразно хирургическое лечение. При псевдотуморозном дакриоадените должна быть проведена мощная глюкокортикоидная терапия.
Тактика симптоматического лечения не отличается от таковой, применяемой при острой форме дакриоаденита.
Патологии слезоотводящего аппарата
Сужение слезной точки. Состояние является одной из особенно частых причин возникновения упорного слезотечения. Главная причина развития заболевания — длительное воздействие неблагоприятных факторов внешней среды (холод, дым, ветер, пыль, химические пары и пр.).
Среди объективных признаков упорное слезотечение, усиливающееся при воздействии ветра или холода. Для диагностики необходим осмотр, который выявляет уменьшение диаметра (менее 0,25 мм) просвета слезной точки. Для его расширения применяется многократное введение конического зонда.
Если процедура не приносит необходимого эффекта, выполняют хирургическую операцию.
Выворот слезной точки. Подобное состояние характерно для выворота века и сопровождается упорным слезотечением. Осмотр выявляет обращенную кнаружи слезную точку, которая не погружена в слезное озерцо. Состояние требует хирургического лечения.
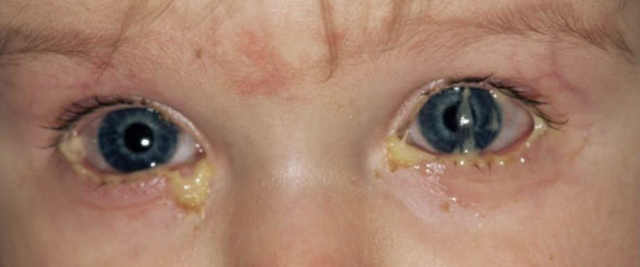
Дакриоцистит. Встречается в 2-7% случаев заболеваний слезных органов и объясняется воспалением слезного мешка. По статистическим данным, женщины болеют дакриоциститом почти в 10 раз чаще мужчин. Он протекает остро и хронически. Отдельной формой является дакриоцистит новорожденных.
Острый дакриоцистит. Состояние является следствием непроходимости носослезного протока с застоем в слезном мешке жидкости слезы, что способствует размножению патогенных микроорганизмов (стафилококков или стрептококков). Отток слезы затрудняется из-за воспаления слизистой оболочки в носослезном протоке, которое, как правило, поднимается со слизистой носа.
У внутреннего угла глаза появляется значительное покраснение и отек, наблюдается слезотечение. Если отек век достаточно выражен, глазная щель сужается. Заболевание сопровождается болевыми ощущениями, надавливание на слезный мешок приводит к выделению гноя из слезных точек.
В начале процесса канальцевая проба положительная, затем она и носовая проба становятся отрицательными. При заболевании отмечается слабость, головная боль, повышение температуры. Спустя несколько дней от начала процесса, может образоваться абсцесс.
Лечение должно проводиться в условиях стационара. При флюктуации необходимо дренировать абсцесс и выполнить промывание полости антисептическим раствором (фурациллин).
В течение 7-10 дней конъюнктивально закапывают антибактериальные средства, кратностью до 6 раз в сутки. Мази с антибиотиками закладывают на ночь за нижнее веко.
В течение 10 дней системно применяют антибиотики с широким спектром действия (к примеру, полусинтетические пенициллины, цефалоспорины). В случае выраженности интоксикации назначают дезинтоксикационную терапию.
https://www.youtube.com/watch?v=4WhiKQOURO8
В течение продолжительного периода после стихания процесса острого дакриоцистита у больных может продолжаться слезотечение. Восстановить отток слезы поможет своевременно проведенная хирургическая операция.
Хронический дакриоцистит. Это заболевание, возникающее вследствие перехода острого дакриоцистита в хроническую форму. Оно проявляется слезостоянием по краю нижнего века, слезотечением, выделением гноя из конъюнктивальной полости.
В зоне слезного мешка при осмотре выявляют фасолевидное образование с мягкой эластичной консистенцией. Легкое надавливание на слезный мешок приводит к появлению из слезных точек слизисто-гнойного отделяемого. Выявляется покраснение конъюнктивы век, носовая проба отрицательная, канальцевая — положительная.
В полость носа, при промывании слезных путей, жидкость не проходит. Изредка может развиваться водянка слезного мешка. Подобное состояние характеризуется выраженным растяжением слезного мешка, когда он просвечивает через истончившуюся кожу. Лечение исключительно хирургическое.
Выполняют операцию дакриоцисториностомию по созданию прямого соустья, соединяющего слезный мешок и полость носа.
Дакриоцистит новорожденных. Заболевание возникает из-за наличия у выходного отверстия в носослезном протоке специфической мембраны. К рождению ребенка данная мембрана должна подвергаться обратному развитию и разорваться во время первого вдоха. Однако, у определенного числа новорожденных (1-7%) она сохраняется.
Проявляется заболевание слизисто-гнойным отделяемым из слезных точек одного либо двух глаз, при надавливании на слезный мешок. При этом, носовая проба отрицательна, канальцевая — положительная. Жидкость в полость носа, при промывании слезных путей не проходит. Осложнение заболевания — острый флегмонозный дакриоцистит.
Лечение заключается в выполнении толчкообразного массажа слезного мешка сверху вниз. Его проводят в течение 2-х недель по 3-4 раза ежедневно. Массаж сочетается с конъюнктивальным закапыванием антисептических растворов (окомистин).
В случае отсутствия положительного эффекта назначают пассивное промывание слезных путей в течение 1-2 недель раствором окомистина. Когда массаж и промывание не приносят ожидаемого эффекта, выполняют зондирование боуменовским зондом.
Синдром сухости глаз
Синдром сухости глаз – это комплекс признаков, которые появляются при длительном нарушении стабильности слезной пленки. Такой синдром встречается практически у 50% пациентов, посещающих офтальмолога с различными жалобами. Частота диагностирования синдрома с возрастом только увеличивается.
Перикорнеальную слезную пленку составляют три слоя: муциновый, слой слезной жидкости, слой поверхностных липидов. В случае нарушения секреции одного или многих компонентов слезной пленки, а также ее дестабилизации из-за влияния внешних факторов и развивается синдром сухости глаз.
Синдром сухости глаз может быть следствием воспалительных заболеваний глаз, неполного смыкания глазной щели, ожогов конъюнктивы, дакриоаденита, а также экстирпации слезной железы.
Кроме того, синдром сухости глаз может отмечаться при системных заболеваниях (болезни Микулича, синдроме Шегрена, аномальном климаксе, ревматоидном артрите, гиповитаминозе A и пр.).
Также на секрецию слезы оказывают влияние многие экзогенные факторы, как физические, так и химические.
Основными признаками заболевания становится ощущение инородного тела, жжение, сухость и зуд глаз. В начале патологического процесса может отмечаться слезотечение, которое усиливается под воздействием внешних факторов. Пациенты отмечают колебания в течение дня остроты зрения и ухудшение работоспособности глаз. Кроме того, при закапывании индифферентных глазных капель может отмечаться боль.
Офтальмологический осмотр выявляет гиперемию конъюнктивы и ее отек, в тяжелых случаях нередко блеск конъюнктивы и роговицы исчезает (диффузная эпителиопатия, эрозия роговицы). Проведение биомикроскопии позволяет выявить муциновые нити и определенные включения, которые «загрязняют» слезную пленку; время разрыва слезной пленки уменьшается.
Проба Ширмера определяет снижение секреции слезной жидкости.
Лечение включает устранение этиологического фактора. Если это невозможно, назначают симптоматическую терапию, с компенсацией отсутствующей слезной жидкости.
Конъюнктивально закапывают растворы капель «искусственной слезы», при этом частота закапывания определяется для каждого пациента индивидуально. Увлажняющие гели закладывают за нижнее веко на ночь.
В случае отсутствия необходимого эффекта возможно выполнение хирургической операции — обтурации слезных точек.
Лечение возрастной макулярной дегенерации (ВМД) в Москве
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны.
Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет.
Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Макулодистрофия
Нормальное зрение
ВАЖНО! При снижении остроты зрения как вдаль, так и на близком расстоянии; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом полупрозрачного фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу. Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.
- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.
- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).
- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.
- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.
- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения. «Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
| Снижение остроты зрения | Снижение контрастной чувствительности |
| Центральная скотома | Метаморфопсия — восприятие предметовв искаженном виде |
Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления патологических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.
В настоящее время так называемая анти-VEGF терапия полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире.
Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение.
Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Толщина центральной зоны сетчатки до и после лечения
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали препараты были 94,4% и 95,3% соответственно.
- Среднее изменение толщины центральной зоны сетчатки от -128,5 мкм до -116,8 мкм.
- Ë
- È
- Можно ли заниматься спортом при высоких степенях близорукости?
Сама по себе близорукость не является причиной для отказа от занятий спортом. Причиной могут стать лишь обнаруженные на сетчатке дистрофические очаги, опасные в плане появления разрывов. Рекомендуем пройти полное диагностическое обследование и проконсультироваться у врача-ретинолога.
- Ë
- È
- Делаете ли исследование сетчатки на ОСТ?
Да, в наших клиниках мы проводим исследование сетчатки с помощью оптического когерентного томографа.
- Ë
- È
- Сколько времени должно пройти между процедурой ППЛК и лазерной коррекцией зрения по методике ЛАСИК, можно ли их выполнить за одну неделю?
Между процедурой ППЛК (периферическая профилактическая лазерная коагуляция) и эксимер-лазерной коррекцией зрения по методике ЛАСИК должно пройти от 3 до 7 дней, если первоначально выполняется ППЛК и от 3 до 4 недель, если сначала выполняется ЛАСИК.
| Задать вопрос | Все вопросы |
Ведущий офтальмохирург и медицинский директор клиник «Эксимер», врач высшей категории, доктор медицинских наук, профессор, академик РАЕН
Пашинова Надежда Федоровна
Главный врач московской офтальмологической клиники «Эксимер», врач-офтальмохирург высшей категории, доктор медицинских наук, доцент, академик РАЕН
Врач-офтальмохирург, кандидат медицинских наук
Лицензии клиники
Оценка статьи: 4.5/5 (175 оценок)
Болезнь Микулича
Болезнь Микулича – редкое хроническое заболевание, проявляющееся симметричным увеличением всех слюнных, а также слезных желез. Среди возможных этиологических факторов рассматривается роль вирусной инфекции, а также аутоиммунных процессов, приводящих к дистрофическому поражению слюнных и слезных желез. Чаще болезнь (синдром) Микулича встречается у пациентов с заболеваниями крови. Диагностика основана на изучении данных клинического осмотра, лабораторных и инструментальных исследований, в том числе сиалографии. Лечение симптоматическое: рентгенотерапия, новокаиновые блокады, галантамин.
Болезнь Микулича (саркоидный сиалоз) – реактивно-дистрофическое поражение слюнных и слезных желез, приводящее к их гипертрофии. Основные факторы, способствующие развитию заболевания – вирусная инфекция, аллергические и аутоиммунные процессы, болезни крови и лимфатической системы.
Болезнь Микулича встречается исключительно у взрослых, причем чаще всего у женщин. Заболевание впервые описал в 1892 году немецкий врач-хирург И.Микулич.
В настоящее время считается, что наблюдаемое увеличение желез является не самостоятельной болезнью, а синдромом, встречающимся при различных заболеваниях эндокринной системы и болезнях крови.
Болезнь Микулича
Этиологические факторы, приводящие к развитию болезни Микулича, до настоящего времени неизвестны. В качестве возможных причин рассматривается роль вирусной инфекции, аллергии, аутоиммунных и эндокринных расстройств, заболеваний крови.
Системное поражение органов и систем организма вызывает нарушение нейровегетативной регуляции слюнных и слезных желез, изменение их секреторной функции.
Аллергические или аутоиммунные реакции при болезни Микулича постепенно приводят к закупорке выводных протоков желез эозинофильными пробками и задержке секрета, сокращению миоэпителиальных и гладкомышечных клеток протоков, разрастанию лимфоидной и интерстициальной ткани, сдавливающей протоки и постепенной прогрессирующей гипертрофии слюнных и слезных желез.
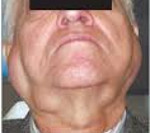
Для болезни Микулича характерно постепенное симметричное увеличение слюнных и слезных желез.
В первую очередь развивается гипертрофия околоушных желез, что приводит к изменению овала лица, затем патологический процесс распространяется на другие слюнные, а также слезные железы.
Кожные покровы при этом сохраняют обычную окраску, при прощупывании железы плотные, может отмечаться небольшая болезненность.
При увеличении поднижнечелюстных слюнных желез нередко затрудняется процесс приема пищи, а также разговорная речь.
Слюноотделение вначале не нарушено, лишь на поздних стадиях болезни Микулича отмечается снижение секреторной функции слюнных желез с появлением сухости во рту, развитию вкусовых нарушений, затруднениям при глотании.
Увеличенные слезные железы приводят к отеку и опущению верхних век, сужению глазных щелей. Зрение не нарушается.
Длительно сохраняющееся снижение слюноотделения или его полное прекращение при болезни Микулича зачастую осложняется присоединением язвенных стоматитов, глосситов, гингивитов, частым повреждением слизистой оболочки полости рта при приеме пищи, проблемам с эксплуатацией съемных протезов.
Изменений со стороны внутренних органов при болезни Микулича, как правило, не отмечается. Если же диагностируется синдром Микулича, то есть увеличение слюнных и слезных желез вследствие хронических лимфопролиферативных заболеваний (лимфом, лимфогранулематоза и т. д.), в клинической картине будут наблюдаться симптомы, характерные для основного заболевания.
Диагностика болезни Микулича начинается с тщательного сбора анамнеза (обычно пациенты обращаются к врачу с жалобами на сухость во рту), клинического осмотра, во время которого обнаруживается симметричное увеличение слюнных и слезных желез, плотная консистенция гипертрофических участков, неровность контуров, бугристость, незначительная болезненность, опущение верхних век, сужение глазных щелей.
При синдроме Микулича может беспокоить зуд кожных покровов, увеличение регионарных лимфатических узлов (чаще подмышечных и паховых), преходящая лихорадка, общая слабость. В процессе диагностики пациент должен быть осмотрен специалистами различного профиля – врачом-стоматологом, гематологом, онкологом, аллергологом-иммунологом, эндокринологом, ревматологом.
При лабораторном исследовании крови может отмечаться картина, характерная для лимфопролиферативных заболеваний, общий анализ мочи обычно без патологических изменений. При сиалографии выявляются признаки сужения протоков слюнных желез, дистрофические изменения железистой ткани с появлением мелких и крупных полостей овальной формы в виде гроздьев винограда.
Проведение компьютерной томографии помогает уточнить размеры и структуру слюнных желез, а также исключить наличие злокачественного новообразования.
Биопсия с последующим гистологическим исследованием биоптата слюнных и слезных желез позволяет выявить наличие выраженной лимфоидной инфильтрации стромы, атрофические изменения паренхимы и внутрипротоковую пролиферацию.
Для диагностики болезни Микулича проводится иммунологическое и иммунохимическое исследование с последующим осмотром аллерголога-иммунолога, а также консультация офтальмолога с выполнением теста Ширмера и пробы с флюоресцеином.
Необходимо проведение дифференциальной диагностики болезни Микулича с другими сиаладенозами, в том числе гормональными, нейрогенными, алиментарными, болезнью Шегрена, опухолями (лимфомами) слюнных и слезных желез, саркоидозом, амилоидозом, лимфогранулематозом и другими заболеваниями.
Этиотропное лечение болезни Микулича не разработано.
Чаще всего применяется рентгенотерапия, обеспечивающая временное уменьшение размеров слюнных желез, купирование воспалительного процесса и восстановление секреторной функции желез с устранением сухости полости рта (ремиссия может продолжаться 3-6 месяцев). К нередко используемым лечебным мероприятиям при болезни Микулича можно отнести проведение новокаиновых блокад в области слюнных желез, а также использование галантамина в виде инъекций.
При наличии у пациентов с болезнью Микулича сопутствующих лимфопролиферативных процессов и системных заболеваний соединительной ткани прогноз становится неблагоприятным.