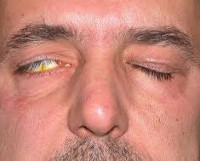
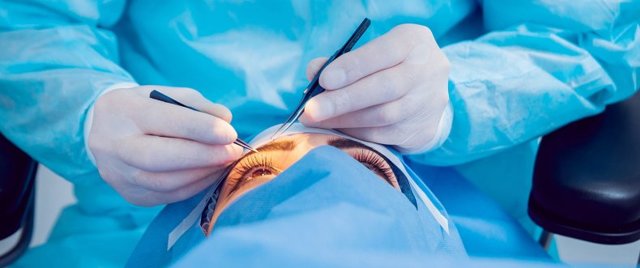
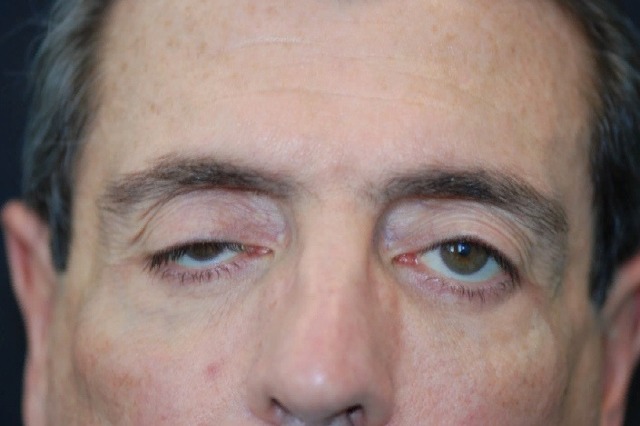
Лагофтальм – офтальмопатология, при которой нарушается процесс смыкания век. Клинически заболевание проявляется гиперемией конъюнктивы, ощущением инородного тела, жжением, фотофобией, снижением остроты зрения, повышенной сухостью и слезотечением. Для постановки диагноза достаточно визуального осмотра. Биомикроскопия глаз, визометрия, УЗИ и ОКТ проводятся для оценки состояния структур глазного яблока. Консервативная терапия включает местное применение лекарственных средств и специальных пластырных повязок. Хирургическое лечение сводится к реконструктивным оперативным вмешательствам (невролиз, аутотрансплантация, реиннервация) или тарзо- и блефарорафии.
Лагофтальм (от греч. – заячий глаз) – распространенная офтальмопатология зачастую паралитического генеза. Нарушение смыкания век на фоне паралича или пареза встречается с частотой 30:100000 населения. Статистические данные об эпидемиологии других форм отсутствуют.
В 60% случае заболевание развивается на фоне неврита лицевого нерва неустановленного происхождения. У лиц мужского и женского пола диагностируется в соотношении 1:1. Географические и сезонные особенности распространения патологии не установлены.
Лагофтальм имеет важное социальное значение из-за высокого риска инвалидизации пациента.
Лагофтальм
Нарушение процесса смыкания век – следствие аномалии строения, расстройства иннервации или воздействия механических факторов. Основные этиологические факторы развития лагофтальма:
- Парез и паралич лицевого нерва. Приводят к нарушению иннервации круговой мышцы глаза, которая в норме отвечает за подвижность век. Являются следствием тяжелых заболеваний, травм либо хирургических вмешательств.
- Поражение тройничного нерва. V пара черепных нервов по строению относится к группе смешанных, поэтому при ее поражении страдает не только двигательная функция, но и болевая, температурная и тактильная чувствительность. Причины развития – те же, что при поражении лицевого нерва.
- Аномалия развития. Лагофтальм как вторичная патология может возникать у пациентов с симблефароном и колобомой. При симблефароне сращение пальпебральной и орбитальной конъюнктивы препятствует нормальному закрытию глаз. При колобоме в зоне расщепления не прикрывается конъюнктива.
- Экзофтальм. Из-за смещения глазного яблока кпереди глазная щель не смыкается даже при нормальных анатомо-физиологических особенностях органа зрения.
- Рубцовый выворот. При эктропионе неполное закрытие глазной щели обусловлено провисанием нижнего века.
- Ретракция верхнего века. Заболевание сопровождается смещением кожной складки в направлении верхнего края глазницы, проявляется обнажением склеры.
В норме сокращение круговой мышцы обеспечивает закрытие глаз.
При нарушении чувствительной (тройничный нерв) или двигательной (лицевой и глазодвигательный нервы) иннервации процесс нервно-мышечной передачи импульса не реализуется, отсутствие сокращения круговой мышцы проявляется лагофтальмом.
Глазная щель открывается благодаря группе мышц антагонистов – леваторов, поэтому данная функция не страдает. При этом антагонистическая контрактура мышцы, поднимающей веко, усугубляет клинические проявления лагофтальма. Реже смыкание невозможно из-за патологии строения.
Снижение амплитуды мигательных движений препятствует равномерному распределению слезной жидкости на поверхности конъюнктивы, поэтому больных беспокоит повышенная сухость. Развитие ксерофтальмии потенцирует выворот нижней слезной точки, обусловленный смещением нижнего века и снижением тургора.
В офтальмологии принята клиническая классификация патологии по степени выраженности:
- Слабая степень. Характеризуется незначительным расширением глазной щели и опущением края нижнего века. В медиальной трети определяется сглаженность кожи. Пациент способен практически полностью закрыть глаза. Во сне глазная щель приоткрыта.
- Средняя степень. Клинические проявления выражены ярче, чем при слабой степени, сопровождаются уменьшением складчатости кожи. Для закрытия глаз больной прилагает усилия. Процесс смыкания глазной щели требует дополнительного вовлечения орбитальной части круговой мышцы. В период сна глаза открыты.
- Сильная степень. Глаз постоянно находится в открытом состоянии. Отмечается повышенная сухость конъюнктивы и роговой оболочки, что ведет к воспалительным и дистрофическим поражениям органа зрения.
На начальных стадиях заболевание проявляется неполным смыканием глазной щели с сопутствующей сухостью конъюнктивы. Пациенты отмечают слезоточивость, чувство жжения и покраснение конъюнктивы. Прогрессирование лагофтальма приводит к тому, что верхнее веко не опускается и не принимает участия в моргании.
Гиперемия орбитальной конъюнктивы наиболее выражена в утреннее время, т. к. во время сна глазная щель открыта. Больные предъявляют жалобы на «затуманивание» зрения. Повышенное слезотечение при лагофтальме сопровождается фотофобией.
При потере корнеального рефлекса раздражение роговицы не вызывает смыкания глаз.
Клиническое течение заболевания зависит от этиологии. Паралич круговой мышцы провоцирует развитие эктропиона. Смещение слезной точки проявляется повышенным слезотечением, ранним появлением симптомов блефарита или вялотекущего конъюнктивита.
Возникновение лагофтальма при поражении тройничного нерва характеризуется нарушением слезопродукции. Повреждение VII пары черепных нервов вызывает чувство сухости и ощущение инородного тела.
Длительное существование паралича потенцирует прогрессирование атрофических изменений, проявляющихся снижением тургора век, их смещением книзу или выворотом.
В 30-40% случаев лагофтальм осложняется ксерофтальмией (сухость роговицы и конъюнктивы). Прогрессирование заболевания приводит катаральному конъюнктивиту и нейротрофическому кератиту.
Изъязвление роговой оболочки провоцирует возникновение лейкомы, сопровождающейся снижением остроты зрения и появлением бельма. При тяжелом течении выявляется перфорация роговицы.
Развитие эндофтальмита у больных лагофтальмом может привести не только к необратимой зрительной дисфункции, но и к энуклеации.
Для подтверждения диагноза проводят наружный осмотр. Пациента просят закрыть глаза (обычным образом и с дополнительными усилиями) с целью установления степени лагофтальма. Специальное офтальмологическое обследование необходимо для раннего выявления изменений со стороны органа зрения и выбора дальнейшей лечебной тактики. Оно осуществляется офтальмологом и включает в себя:
- Биомикроскопию глаза. Исследование позволяет выявить симптомы поражения роговой оболочки и конъюнктивы. При визуализации признаков воспалительных или инфекционных заболеваний оперативное лечение проводится только после их компенсации.
- Визометрию. Измерение остроты зрения – обязательный метод диагностики, т. к. при выраженном лагофтальме часто наблюдается зрительная дисфункция.
- УЗИ в В-режиме. Методика рекомендована при подозрении на пан- и эндофтальмит. При выявлении нарушения прозрачности оптических сред глаза в ходе биомикроскопии вместо УЗИ проводят оптическую когерентную томографию (ОКТ).
С целью выбора адекватного метода лечения дифференциальную диагностику осуществляют между различными этиологическими формами лагофтальма. При паралитической природе сопутствующими симптомами являются сглаживание складок на лбу, опущение уголка рта.
В подобных случаях требуется дополнительная консультация невролога. Аномалии строения век проявляются изолированно, обычно диагностируются в раннем возрасте. Рубцовому вывороту или ретракции предшествуют травматические или воспалительные поражения.
Госпитальный комплекс анализов при лагофтальме назначают накануне хирургического вмешательства.
Медикаментозная терапия направлена на своевременное увлажнение орбитальной поверхности органа зрения. Основная цель – предупреждение развития ксерофтальмии. Пациентам показаны инстилляции:
- Антисептических медикаментов. Регулярное повторение процедуры необходимо для предупреждения инфекционных и воспалительных осложнений.
- Увлажняющих средств. Ежедневное использование препаратов позволяет избежать осложнений, дает возможность компенсировать основные симптомы на ранних этапах развития.
- Препаратов искусственной слезы. Данная группа лекарственных средств применяется при развитии лагофтальма на фоне патологии тройничного нерва, что обусловлено нарушением слезопродукции.
- Противовоспалительных средств. Препараты рекомендованы только в случае диагностики инфекционных или воспалительных заболеваний (конъюнктивита, кератита, блефарита).
Консервативные способы коррекции положения век сводятся к применению пластырных повязок. Методика отличается экономичностью и простотой применения, но не обеспечивает долговременного эффекта. Целью операции является восстановление полного смыкания глазной щели.
Особенности хирургического лечения определяются этиологией. При лицевом параличе применяются реконструктивные вмешательства. Невролиз позволяет выделить нерв из рубцовых тканей, обуславливающих его компрессию.
Возможна аутотрансплантация или реиннервация, при которой дистальный отдел лицевого нерва сшивают с центральным отделом добавочного или подъязычного.
Коррекцию положения и сужение глазной щели обеспечивает тарзо- и блефарорафия. Менее травматично проведение через веко специальной нити в натянутом состоянии. Доказана эффективность применения монолитных платиновых или золотых имплантатов.
При наличии противопоказаний к имплантации выполняют рецессию леваторов. Если лагофтальм сопровождается паралитическим выворотом, рекомендовано осуществление кантопластики.
Паллиативное лечение сводится к инъекции в область верхнего века гиалуроновой кислоты или ботулинического токсина для его опущения.
Прогноз при полноценном лечении благоприятный, поскольку своевременная хирургическая коррекция дает возможность восстановить нормальную функцию век. При отсутствии терапии могут развиваться воспалительные и дегенеративные осложнения в виде панофтальмита, перфорации роговицы и образования бельма.
Специфической профилактики лагофтальма не существует. Неспецифические профилактические меры включают в себя исключение всех потенциальных этиологических факторов – своевременное лечение различных инфекционных и аутоиммунных заболеваний, поражений среднего уха и т. д.
Для предотвращения развития осложнений проводятся инстилляции увлажняющих средств.
Лагофтальм
{banner_novyy-sverhu}
Лагофтальм представляет собой офтальмологическое заболевание, которое сопровождается нарушением смыкания век.
С клинической точки зрения патология проявляется в виде чувства чужеродного объекта в глазу, ощущения жжения, светобоязни. У больного краснеет конъюнктива.
Также может снижаться острота зрения, наблюдаться повышенная сухость глаз или слезотечение. Чтобы поставить точный диагноз, врачу обычно хватает визуального осмотра.
Под термином лагофтальм понимают распространенную офтальмологическую патологию, которая преимущественно имеет паралитический генез. Нередко ее называют «заячьим глазом». В 60 % случаев патология развивается вследствие неврита лицевого нерва неясного генеза.
Заболеванию в равной степени подвержены мужчины и женщины. При отсутствии своевременной и адекватной терапии высока угроза получения пациентом инвалидности.
В международной классификации болезней МКБ–10 Лагофтальм имеет код H02.2.
Классификация лагофтальма
В зависимости от степени интенсивности симптомов нарушения, встречается следующая классификация лагофтальма:
- слабая степень — для этого нарушения характерно небольшое расширение глазной щели. При этом нередко опускается крайняя часть нижнего века. В медиальной трети видно, что дерма сглажена. Больному удается практически полностью закрыть глаза. При этом во время сна глазная щель немного открыта;
- средняя степень — симптомы патологии проявляются более явно, чем при слабой степени. При развитии нарушения уменьшается складчатость кожи. Чтобы закрыть глаза, человеку приходится прикладывать много усилий. Смыкание глазной щели задействует орбитальный фрагмент круговой мышцы. Когда человек спит, его глаза остаются открытыми;
- высокая степень — глаза вообще не закрываются. При этом наблюдается повышенная сухость конъюнктивы и роговицы. Как следствие, развиваются воспаления и дистрофия зрительного органа.
При возникновении лагофтальма нарушается смыкание век.
Это обусловлено анатомическими отклонениями, проблемами с иннервацией и влиянием внешних факторов.
К ключевым причинам лагофтальма относят следующее:
- Паралич и парез лицевого нерва. Эти патологии вызывают проблемы с иннервацией круговой мышцы зрительного органа. В нормальном состоянии она отвечает за двигательную активность век. Такие состояния обычно обусловлены развитием сложных патологий, травматическими повреждениями или проведением оперативных вмешательств.
- Отклонения в развитии. Патология может носить вторичный характер. Такое нарушение характерно для людей с колобомой и симблефароном. В первом случае конъюнктива в зоне расщепления не закрывается. Во втором – наблюдается сращение орбитальной и пальпебральной конъюнктивы, в результате чего глаза не могут нормально закрываться.
- Патология тройничного нерва. По структуре пятая пара черепных нервов принадлежит к категории смешанных. Потому при ее поражении нарушается не только двигательная функция. Также страдает чувствительность к боли, температуре, прикосновениям. К патологиям тройничного нерва приводят травмы, сложные болезни, операции.
- Рубцовый выворот. В такой ситуации недостаточное закрытие глазной щели связано с тем, что нижнее веко провисает.
- Экзофтальм. Смещение глазного яблока создает сложности со смыканием глазной щели. Причем они возникают даже при нормальной структуре органа зрения.
- Ретракция верхнего века. При развитии патологии наблюдается смещение кожной складки по направлению к верху глазницы. При развитии нарушения обнажается склера.
На первом этапе развития патология сопровождается неполным смыканием глазной щели. При этом у человека пересыхает конъюнктива.
Также возникают следующие симптомы лагофтальма:
- жжение;
- сильная слезоточивость;
- гиперемия конъюнктивы.
По мере развития недуга верхнее веко не опускается. В результате человек не может моргать. Покраснение орбитальной конъюнктивы в большей степени проявляется по утрам, поскольку ночью глазная щель остается открытой.
Больные жалуются на появление пелены перед глазами. Чрезмерное слезотечение при этой патологии дополняет светобоязнь. Если наблюдается потеря корнеального рефлекса, раздражение роговицы не приводит к смыканию глаз.
Симптомы заболевания зависят от происхождения. При возникновении паралича круговой мышцы появляется эктропион. Если смещается слезная точка, возникает чрезмерное слезотечение. Достаточно рано появляются признаки блефарита, и развивается вялотекущий конъюнктивит.
Если лагофтальм глаза связан с патологией тройничного нерва, нарушается выработка слезной жидкости. Поражение седьмой пары черепных нервов провоцирует появление сухости и чувство присутствия чужеродного объекта. Продолжительное наличие паралича вызывает развитие атрофических изменений, которые проявляются в виде снижения тургора век. Они могут смещаться книзу или выворачиваться.
Диагностика лагофтальма
Чтобы поставить точный диагноз, выполняется наружный осмотр. При этом врач просит человека прикрыть глаза. Это нужно делать разными способами – как обычно или прикладывать дополнительные усилия. Это помогает установить степени тяжести патологии.
Специфическое обследование офтальмолога требуется для раннего обнаружения изменений в структуре зрительного органа и выбора схемы терапии. Диагностика лагофтальма проводится врачом-окулистом.
Она включает такие процедуры:
- визометрия — при проведении обследования обязательно измеряют остроту зрения. При серьезной патологии нередко возникает зрительная дисфункция;
- биомикроскопия — процедура помогает выявить симптомы повреждения конъюнктивы и роговицы. Если выявлены признаки воспаления или инфекции, операция выполняется исключительно после их устранения;
- ультразвуковое исследование в В-режиме — эта процедура требуется в том случае, если имеется подозрение на пан- и эндофтальмит. Если нарушается прозрачность оптических сред зрительного органа, вместо ультразвукового исследования выполняют оптическую когерентную томографию.
Для выбора правильного метода терапии проводится дифференциальное обследование. Оно направлено на определение этиологии лагофтальма. При паралитическом происхождении заболевания к дополнительным симптомам относят сглаживание складок на лбу. Также опускается уголок рта. В такой ситуации не удастся обойтись без консультации невролога.
Патологии в структуре век носят изолированный характер. Обычно они выявляются в раннем возрасте. К рубцовому вывороту или развитию ретракции приводят травмы или воспалительные процессы. Перед проведением оперативного вмешательства обязательно выполняется целый комплекс исследований.
{banner_gorizontalnyy2}
Лечение лагофтальма
При развитии патологии часто применяют лекарственные препараты, которые способствуют своевременному увлажнению орбитальной поверхности зрительного органа. Ключевой целью терапии считается профилактика появления ксерофтальмии.
При этом, людям с таким диагнозом выписывают следующие средства:
- Антисептические препараты. Систематическое использование таких средств помогает избежать развития инфекционных последствий и воспалений.
- Препараты искусственной слезы. Эти лекарства показаны при развитии заболевания на фоне поражения тройничного нерва. Потребность в таких препаратах обусловлена нарушением продукции слезной жидкости.
- Увлажняющие вещества. Их рекомендуется применять каждый день. Это помогает предотвратить осложнения и позволяет компенсировать ключевые симптомы лагофтальма на начальных этапах его развития.
- Противовоспалительные вещества. Такие лекарства выписывают при выявлении воспалений или инфекций. Они показаны при кератите, блефарите, конъюнктивите.
Консервативные методы коррекции расположения век включают использование пластырных повязок. Этот способ считается простым и экономичным. Однако он не позволяет добиться долговременного эффекта.
Чтобы получить стабильный результат, при лечении лагофтальма выполняется хирургическое вмешательство. Операция направлена на восстановление полного смыкания глазной щели. Ее особенности зависят от причины развития лагофтальма.
При лицевом параличе показано проведение реконструктивных вмешательств. Невролиз помогает выделить нерв из рубцовых тканей, которые провоцируют его сдавливание. Также может проводиться аутотрансплантация или реиннервация. При этом дистальную часть лицевого нерва скрепляют с центральной частью добавочного или подъязычного.
https://www.youtube.com/watch?v=xaSRiNaNLd8
Чтобы исправить положение глазной щели, применяется тарзо- или блефарорафия. Чтобы избежать сильной травматизации, через веко нужно провести специальную натянутую нить.
Высокой результативностью отличаются золотые или платиновые имплантаты. Если имплантацию проводить нельзя, выбирают альтернативные методы терапии. Так, часто проводится рецессия леваторов.
Если патология характеризуется аномальным выворотом, проводится кантопластика.
Для осуществления паллиативной помощи человеку делают уколы в верхнее веко. Для этого применяется гиалуроновая кислота или ботулотоксин. Это вещество помогает опустить верхнее веко.
При правильном проведении лечения патология обычно имеет благоприятный прогноз. Благодаря проведению своевременной хирургической коррекции удается восстановить нормальную работу век. Если вовремя не начать лечение, есть риск воспалений и дегенеративных осложнений. Они могут проявляться в форме перфорации роговицы, панофтальмита, формирования бельма.
Лагофтальм у детей
Причиной лагофтальма у детей являются анатомические особенности век, нарушение иннервации круговой глазной мышцы или травматическое повреждение.
Выявить заболевание под силу лишь специалисту. Это делает офтальмолог или невропатолог. Родители должны бить тревогу, если грудничок постоянно спит с приоткрытыми глазами. Если веки смыкаются неплотно лишь в период поверхностного сна, это не является отклонением. Такой симптом свидетельствует о физическом и нервном перевозбуждении, которое ребенок испытал во время бодрствования.
Физиологический лагофтальм, который присутствует в первые 12-18 месяцев жизни, не является симптомом патологии. Обычно нервное перенапряжение приводит к тому, у ребенка, помимо проявлений лагофтальма, наблюдаются вздрагивания, бормотание, лепет, подергивание конечностей. Иногда малыш может смеяться или плакать во сне.
Чаще всего лагофтальм у детей не приводит к негативным последствиям.
Однако наличие патологии в дневное время может привести к таким осложнениям:
- пересыхание слизистых покровов;
- инфицирование и повреждение роговицы;
- ухудшение зрения.
В такой ситуации нужно сразу обращаться к врачу. Специалист назначит хирургическое вмешательство – блефарорафию.
{banner_gorizontalnyy3}
Осложнения лагофтальма
В 30-40 % случаев заболевание приводит к ксерофтальмии. Это состояние провоцирует повышенную сухость роговицы и конъюнктивы. По мере осложнения лагофтальма, у человека может развиваться катаральный конъюнктивит и нейротрофический кератит.
При появлении язвенных дефектов на роговой оболочке развивается лейкома. Для нее характерно ухудшение зрения и образование бельма. В сложных ситуациях наблюдается перфорация роговицы. Появление эндофтальмита может стать причиной необратимой зрительной дисфункции и энуклеации.
Профилактика лагофтальма
Специфическая профилактика лагофтальма отсутствует. Неспецифические методы направлены на устранение факторов риска. Они включают своевременное лечение инфекций и аутоиммунных патологий, а также поражений среднего уха.
Лагофтальм – серьезное нарушение, которое может привести к опасным осложнениям. Чтобы справиться с заболеванием, нужно вовремя обратиться к врачу. Для борьбы с симптомами патологии специалист назначает лекарственные средства. Полностью устранить патологию можно только путем операции.
Лагофтальм: что это такое, причины паталогии, лечение
Лагофтальм считается глазной болезнью, в результате которой у пациента отсутствует возможность закрыть веки. Во время заболевания наблюдается пересыхание глаза, из-за чего защита его поверхности сводится к минимуму.
Вследствие этого возникают поражения роговицы, такие как: кератопатия (в указанном случае роговица мутнеет, а зрение ухудшается), перфорация (в роговице образуется сквозное отверстие), а также дефекты стромы.
При самом худшем исходе дела больной лишается зрения либо глаз.
Причины офтальмологической болезни
Паралич лицевого нерва считается главной причиной образования лагофтальма. Патология возникает в результате:
- травм лица либо переломов основания черепа;
- выпячивания стенки артерии (аневризмы сосудов головного мозга), инсульта;
- воспаленной околоушной слюнной железы;
- опухолей мостомозжечкового угла (сюда относится доброкачественная опухоль, появляющаяся из шванновских клеток вестибулярного нерва, а также опухоль, возникающая из шванновских клеток оболочки нерва);
- инфекционных болезней, к которым относят ветряную оспу, полиомиелит, инфекционный паротит и другие болезни;
- некачественно проведенных пластических операций на лице;
- заболеваний среднего уха;
Определенная категория пациентов страдает лагофтальмом, но вышеуказанные патологии отсутствуют. Этот вид заболевания называется физиологическим, при котором больной не чувствует неудобств. Более того – человеку в большинстве случаев неизвестно о наличии болезни.
Принято выделять 3 стадии патологии согласно степени проявления. Лагофтальм тяжелой формы лечится с трудом. В результате болезни люди могут лишиться зрения либо всего глаза.
Симптомы заболевания
На первых этапах лагофтальма выделяют такие симптомы:
- постоянное ощущение, что глаза пересыхают;
- страх перед ярким освещением;
- краснота глаз (проследите, есть ли покраснение после пробуждения, это имеет важное значение);
- боль в глазах, приводящая к дискомфорту;
- чувство жжения и наличия в глазу инородного предмета;
- «затуманенный» взгляд или снижение зрения.
Опытным специалистом патология выявляется без труда. Сразу видна широкая глазная щель там, где поражено веко. Пациент страдает постоянным выделением слезной жидкости. Нижнее веко опущено либо наблюдается отставание века от глазного яблока. Во время заболевания роговица высыхает, а от этого появляется кератит (изъявление роговицы), эрозия, помутнение роговицы.
Как лечить лагофтальм
Хирургическое вмешательство – наиболее действенный метод лечения болезни. Врач учитывает факторы появления и стадию лагофтальма. Действия специалиста направлены на:
- устранение рубцовых изменений;
- выравнивание глазной щели;
- установку имплантанта в верхнее веко;
- операцию на верхней тарзальной мышце, которая поднимает веко;
- проведение нити из силикона в нижнем и верхнем веке;
- подвешивание нижнего века.
Лагофтальм (заячий глаз): лечение, причины, диагностика
Лагофтальм (иное название заячий глаз) – симптом поражения лицевого нерва, патологическое состояние, при котором не происходит полного закрытия глаза. При этом во время закрывания глаза радужка уходит немного вверх и внизу остается видна полоска склеры.
Данное состояние приводит к выраженному дискомфорту, сухости глаза. Длительный лагофтальм может способствовать язвенному кератиту, конъюнктивиту и другим воспалительным процессам глаза.
Информация для врачей. По МКБ 10 шифровка лагофтальма проходит под кодом H02.2.
Однако, при наличии неврологического заболевания, которое привело к развитию заячьего глаза, целесообразней выносить лагофтальм в синдромальную часть диагноза, указывая его выраженность в миллиметрах.
В данном случае ставится тот код заболевания, которое привело к лагофтальму (например, при лицевом неврите код G51.0).
Причины
Причины развития лагофтальма многообразны:
- Воспаление лицевого нерва (лицевой неврит). Именно лицевой нерв иннервирует мышцы века и его повреждение нарушает данную функцию, вследствие чего глаз не может закрыться полностью.
- Врожденные состояния недоразвития век (в частности, колобома век). Это самая частая причина лагофтальма у детей.
- Рубцовый выворот век (развивается после операций, травм на глазах).
- Экзофтальм (чаще всего развивается при гипертиреозе, гидроцефалии).
- Инсульт.
- Заболевания околоушной слюнной железы с переходом воспаления на нерв.
- Черепно-мозговые травмы с переломами основания черепа.
Диагностика
Для более точной диагностики той или иной причины, которая привела к лагофтальму, следует провести полноценный неврологический осмотр.
При необходимости обратиться к инструментальным методам исследования (например, ЭНМ, для уточнения скорости проведения импульса по волокнам лицевого нерва).
Сам же заячий глаз представляет собой выраженный косметический дефект и не требует дополнительных диагностических мероприятий.
Лечение
Лечение лагофтальма предполагает, прежде всего, устранение первопричины. Лечение лицевого неврита, инсульта, воспалительных заболеваний обычно приводит к хорошим результатам. Важную роль в реабилитации играет ЛФК.
При врожденных пороках развития, последствиях травм следует прибегать к методикам пластической хирургии – устранение дефекта посредством имплантов. Также дополнительно необходимо производить защиту тканей глаза, использовать увлажняющие капли, мази.
Лагофтальм — симптомы, диагностика, лечение
Главная › Болезни глаз › Лагофтальм — симптомы, диагностика, лечение
Лагофтальм (от греческого «lagos» — заяц и «ophthalmos» — глаз) — офтальмологическое заболевание, мешающее полностью закрывать веки. Обычно вызвано рубцевым выворотом век, их недостаточной длиной от рождения, параличом нервов лица.
Симптоматика и клиническая картина
У больных лагофтальмом нижнее веко заметно опущено книзу, оно отстает о глаза, больные отмечают обильное слезотечение. Глаза не удается закрыть даже при желании сомкнуть веки. Во время сна глаза также остаются приоткрытыми.
По прошествии некоторого времени лагофтальм вызывает иссушение роговицы и конъюктивы, что может привести к развитию эрозии роговицы, помутнению ее и возникновению кератита.
Ситуацию с лагофтальмом может ухудшить присоединение неврита, периодически появляющегося после повреждения век. Отчасти напоминает синдром «вялого века».
Еще в начальной стадии заболевания возможны
- светобоязнь;
- сухость в глазах;
- сильное покраснение глаз;
- снижение остроты и разборчивости зрения;
- режущая боль в глазах;
- субъективное ощущение инородного тела.
Особенности лагофтальма
Нарушение кровообращения в основном кровеносном сосуде сетчатки глаза возникает спорадически, с выраженным ухудшением зрения, вплоть до полной его потери.
При расстройстве кровообращения одного из участков артерии сетчатки возникает отек глазного дна, зрение частично сохраняется с «провалом» участков зрительного поля. Данное расстройство часто вызывается эмболией, тромбами или артериитами.
Высокое артериальное давление, атеросклерозы, эндокардит и др. хронические заболевания существенно усиливают тяжелое течение лагофтальма.
Диагностика
Полной диагностике лагофтальма предшествует неврологический осмотр. При необходимости применяют инструментальные методы исследования, например, электронейромиографию.
Этот метод позволяет получить информацию об размерах и характере повреждений нервных волокон.
Поскольку ЭНМГ — весьма точный и информативный метод обследования, невролог может безошибочно поставить точный диагноз, после чего к лечению заболевания подключатся офтальмологи.
Лечение лагофтальма
В зависимости от тяжести заболевания врачи могут использовать для лечения лагофтальма консервативную терапию или хирургическое вмешательство. При терапии в больной глаз закапываются сульфацил натрия 30%, фурацилиновый раствор 0,02% а также препарат «искусственной слезы». Для предотвращения засыхания роговицы в глазную щель на время сна закладывается особая антибактериальная мазь.
При тяжелых формах лагофтальма проводятся такие операции, как
- подвешивание нижнего века;
- пластика щели глаза;
- имплантация особого протеза в верхнее веко;
- коррекция рубцовых патологий;
- введение силиконовой нити в веко.
Лечение лагофтальма любой формы проводят в условиях офтальмологической клиники. Желательно диагностировать заболевание и приступить к его лечению как можно раньше во избежание сохранения зрительной функции.
Снижение остроты зрения при лагофтальме возникает быстро, требуя сочного вмешательства опытного врача-офтальмолога.
При раннем начале лечения посредством терапии можно получить сравнительно обнадеживающие результаты. Обычно курс терапии занимает нескольких недель.
После получения эффекта следует неукоснительно выполнять все назначения лечащего врача, так как рецидивы и осложнения при лагофтальме весьма распространены.
В сложных случаях пациенту назначается процедура лазерной коагуляции.
Профилактика лагофтальма
С целью профилактики лагофтальма рекомендуется:
- своевременно лечить заболевания глаз;
- предупреждать глазные травмы и ожоги;
- при наличии лицевого нерва проводить его терапию;
- применять мягкие контактные линзы как альтернативу защитным повязкам.
Прогноз
Обычно прогноз лечения лагофтальма благоприятный. При остром неврите лицевого нерва заболевание может быть излечено полностью. На поздних стадиях хирургическое лечение позволяет предотвратить развитие дистрофического кератита.
Вверх
Птоз верхнего века: симптомы, диагностика, лечение опущения верхнего века
Птоз век может возникать по разным причинам. Кроме возникновения косметического недостатка, пациент ощущает и другие неприятные симптомы: ухудшение зрения, повышенную утомляемость, дискомфорт в области органов зрения. Со временем птоз верхнего века приводит к возникновению сопутствующих заболеваний, поэтому необходимо вовремя пройти обследование и начать лечение.
Что такое птоз века?
Заболевание характеризуется патологическим опущением века (ниже 2 мм над верхней границей радужной оболочки), когда оно полностью или неполностью закрывает глаз. Орган зрения не может правильно функционировать, появляются различные осложнения.
В 70% случаев у пациентов диагностируют опущение одного века (односторонний птоз), в 30% — двух сразу (двусторонний).
Причины возникновения
Возникает патология из-за неправильной работы леватора — мышцы, поддерживающей складку кожи над глазом. При врожденных пороках развития она бывает недоразвита или полностью отсутствует. Иногда причиной заболевания становится нарушение в работе глазодвигательного нерва.
Выделим основные причины, ведущие к появлению патологии:
- травмы зрительного аппарата;
- растяжение и ослабление мышцы, которая отвечает за движение верхнего века (характерно для людей старше 55-60 лет);
- синдром Горнера;
- новообразования головного и спинного мозга, шейного отдела, органов зрения;
- сахарный диабет;
- инсульт;
- рассеянный склероз;
- миастения (болезнь, которая вызывает слабость мускулатуры);
- нарушение кровотока в головном мозге;
- поражения нервных волокон;
- осложнения после ботулизма или инъекций ботокса;
- аномальное развитие плода, родовая травма.
Иногда у пациентов встречается ложный птоз, причиной которого является большое количество кожи над верхним веком.
Симптомы птоза века
Блефароптоз легко определить по полному или частичному закрытию глазной щели.
Люди с птозом напрягают и морщат лоб, поднимают брови, чтобы лучше видеть, также они становятся в «позу звездочета», то есть запрокидывают голову назад. У пациентов затруднено моргание, что сопровождается быстрой общей и зрительной утомляемостью. Нередко из-за этого возникает инфицирование глаз.
У маленького ребенка заболевание определить труднее, поскольку младенцы в основном спят. Симптомы проявляются в виде частого моргания, постоянного раздражения органов зрения.
Врожденная патология сочетается с парезом мышц, косоглазием. Приобретенное заболевание провоцирует диплопию, экзо- и энофтальм, снижение чувствительности роговицы.
При появлении признаков данного заболевания обращайтесь в центр «ЭЛИТ ПЛЮС» для постановки правильного диагноза.
ПЕРВИЧНАЯ КОНСУЛЬТАЦИЯ
Каким может быть птоз верхнего века — классификация заболевания
По причинам развития определяют следующие виды заболевания:
- Нейрогенный. Возникает из-за нарушения в работе нервных клеток леваторов, глазодвигательного нерва, поражений ЦНС, опухолей и абсцессов головного мозга. Бывает врожденным и приобретенным.
- Механический. Функции мышцы нарушаются в результате внешнего воздействия — опухоли века, халязиона, повреждения контактной линзой, образования рубца.
- Миогенный. Причиной появления является миопатия (поражение мышц). Миогенный птоз обусловлен миастенией, глазной миопатией, в том числе с токсической, которая возникает при отравлении тяжелыми металлами.
- Травматический. Развивается после прямых или непрямых травм органов зрения. Привести к птозу могут разрывы века, перелом стенки орбиты и другие травматические повреждения.
- Апоневротический. Зачастую патология развивается у пациентов пожилого возраста в результате старческих изменений. Также апоневротический птоз является следствием хирургических вмешательств на органах зрения. Он развивается как осложнение после операций при катаракте, серьезных травмах и инфекциях.
У некоторых пациентов развивается псевдоптоз из-за уменьшения размеров глазного яблока, спазма мимической мускулатуры на лице, дальнозоркости.
Степень опущения век
Существует три степени тяжести заболевания:
- Легкая. Веко опускается ниже границы радужки на 1-2 мм. При этом перекрывается не больше трети зрачка.
- Средняя. Веко находится ниже нормы на 2-3мм. Веко прикрывает половину зрачка.
- Тяжелая. Веко опускается на 4 мм и более. При этом наблюдается полное перекрытие зрачка.
Какие осложнения могут быть?
Блефароптоз, даже при отсутствии лечения, не считается заболеванием, угрожающим жизни и здоровью. Он вызывает головные боли, уменьшение угла периферического зрения, психологический дискомфорт по причине изменения внешности.
Тяжелая степень птоза провоцирует возникновение амблиопии («синдрома ленивого глаза»). Это снижение остроты зрения, которое поддается коррекции с помощью очков и контактных линз. Также при амблиопии назначают аппаратное лечение.
Если птоз возник на фоне миастении гравис, то в дальнейшем может развиться миастенический криз. Возникает он на фоне бронхолегочной инфекции. Характерные признаки криза: угнетение дыхания, ускорение пульса, нарушение сознания. Это состояние требует вызова скорой помощи.
Диагностика птоза верхнего века
При подозрении на птоз век обращаться нужно к офтальмологу, в дальнейшем он может подключить к обследованию других специалистов: невролога, нейрохирурга.
Врач собирает анамнез, выясняет давно ли началось опущение, внезапно или постепенно развивался процесс. В отдельных случаях требуется предоставить фотографии пациента до начала заболевания.
Далее проводится осмотр пациента. Доктор определяет, насколько сильно опустилось века, проверяет наличие избытка кожи. При птозе человек постоянно приподнимает бровь, поэтому нужно проводить осмотр, когда она находится в нормальном положении. Иначе результаты будут недостоверными.
Назначается комплекс исследований:
- визометрия;
- измерение внутриглазного и внутричерепного давления;
- офтальмоскопия (осмотр глазного дна);
- биомикроскопия (изучение оптических сред и тканей глазного яблока).
При механических повреждениях делается рентгенография орбиты глаза. При подозрении на опухоли и неврологическую природу возникновения патологии назначается консультация невролога. Проводится КТ и МРТ головы, а также УЗИ глазного яблока.
Для проведения полного обследования с применением современного компьютерного оборудования обращайтесь в офтальмологический центр «ЭЛИТ ПЛЮС».
ПЕРВИЧНАЯ КОНСУЛЬТАЦИЯ
Лечение птоза века
При лечении заболевания важно устранить причину его возникновения. Коррекция косметического дефекта имеет второстепенное значение. Применяется хирургическое вмешательство, либо консервативные методы терапии.
Если блефароптоз возник на почве неврологии, то врачи рекомендуют начать лечение спустя 12 месяцев. В ряде случаев нервные волокна восстанавливаются, и веко начинает нормально функционировать без какого-либо вмешательства.
Хирургическое
Взрослым операции часто выполняют под местной анестезией, детям требуется общий наркоз, поскольку при проведении хирургического вмешательства нельзя резко двигаться.
При легкой и средней степени заболевания проводится усечение или иссечение мышцы Мюллера, пластика апоневроза леватора. При тяжелой — используются трансплантаты: ткани человека или искусственные материалы.
После операции часто возникают отеки века и окружающих тканей. Может наблюдаться небольшой лагофтальм — у пациента не до конца смыкаются веки. Эти осложнения проходят спустя 14-21 день.
Физиотерапия
Для устранения патологии неврогенного характера применяют местные физиотерапевтические процедуры:
- УВЧ — воздействие электромагнитных полей;
- гальванизация — воздействие на пораженный участок током с небольшим напряжением;
- парафинотерапия — накладывание подогретого медицинского очищенного парафина на пораженное место.
Также проводятся массажи, выполняется специальная гимнастика для глаз.
Медикаментозное лечение
Прием лекарственных средств зачастую сочетают с физиотерапией. Пациентам прописывают прием:
- ноотропов;
- биостимуляторов;
- витаминов группы B и поливитаминных комплексов.
Если консервативные методы лечения не приносят результатов в течение 6-9 месяцев, прибегают к хирургическому вмешательству.
Профилактика
Специфической профилактики заболевания не существует. Главное — регулярно посещать офтальмолога для проведения профилактических осмотров, а также в случае появления неприятных симптомов, травм. Если имеются неврологические патологии, для предотвращения птоза важно вовремя обследоваться у терапевта, невролога, проходить назначенные курсы лечения.
Чтобы избежать осложнений при введении ботокса, нужно перед процедурами консультироваться с врачом.
Для предотвращения возрастного опущения выполняют специальную гимнастику, назначенную офтальмологом, делают массажи с применением средств на масляной основе.