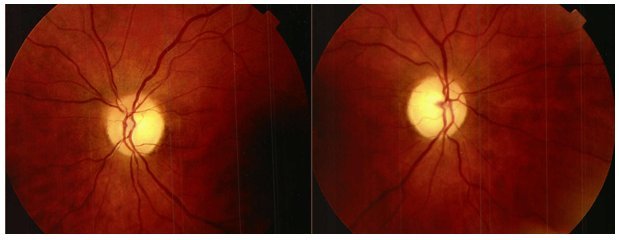
Атрофией зрительного нерва называется процесс постепенного разрушения (частичного или полного) его волокон, что приводит к значительному ухудшению зрения или его потере. Вместо погибших нервных волокон происходит разрастание соединительной ткани.
Причины заболевания
Специалисты называют самые различные причины атрофии зрительного нерва. Заболевание может быть обусловлено врожденной патологией или наследственной предрасположенностью, а также являться следствием некоторых заболеваний глаз, нервных и системных болезней.
Чаще всего «виновниками» начала атрофии зрительного нерва являются патологические процессы, происходящие в центральной нервной системе и обусловленные опухолями или абсцессами головного мозга, сифилитическими процессами, энцефалитами, менингитами, рассеянным склерозом, черепно-мозговыми травмами. Также причиной развития данного заболевания могут стать атеросклероз, гипертоническая болезнь, гиповитаминозы, отравление хинином, профузное кровотечение.
При непроходимости центральной артерии сетчатки и ее ветвей возникает гипоксия (кислородное голодание) внутренних тканей глаз, что тоже может стать одной из причин атрофии зрительного нерва. Кроме того, эта аномалия нередко наблюдается при глаукоме.
Симптомы
Специалисты выделяют несколько форм атрофии зрительного нерва:
- первичная;
- вторичная;
- законченная;
- прогрессирующая;
- частичная;
- полная;
- односторонняя;
- двухсторонняя.
Основным симптомом зрительного нерва является прогрессирующее снижение зрения не поддающееся лечению. Проявления этого симптома могут быть различными и зависят от формы заболевания.
При прогрессирующей атрофии отмирание волокон зрительного нерва может происходить как очень быстро, так и достаточно медленно. Зрение неуклонно снижается, что, в конечном итоге, приводит к полной слепоте.
Патологический процесс при частичной атрофии зрительного нерва захватывает часть его волокон. Он может на каком-либо этапе остановиться и тогда происходит стабилизация зрения.
Исходя из этого, выделяют законченную и прогрессирующую атрофию.
Атрофия зрительного нерва вызывает самые разнообразные нарушения зрения. Среди них может быть и изменение полей зрения. В этом случае у пациента исчезает «боковое» зрение.
В тяжелых случаях развивается симптом «туннельного» зрения, при котором больной человек видит только предметы находящиеся исключительно перед ним.
Представление о «туннельном» зрении можно получить, посмотрев вперед через свернутую в трубочку газету.
При атрофии нервных волокон зрительного нерва в непосредственной близости от центрального отдела сетчатки наблюдаются скотомы (темное пятно в поле зрения), а кроме того возникают и расстройства цветоощущения.
Диагностика
Атрофия зрительного нерва – это очень серьезное и коварное заболевание, способное привести к полной слепоте. Поэтому при нем недопустимо заниматься самодиагностикой и уж тем более самолечением.
Тем более, что его симптомы можно спутать и с периферической катарактой, при которой вначале начинает страдать боковое зрение и только значительно позже – центральное.
Помимо этого следует помнить и о том, что атрофия зрительного нерва чаще всего возникает на фоне достаточно серьезных заболеваний глаз и нервной системы. Очень важно своевременно выявлять такие заболевания и активно их лечить.
При возникновении любого из описанного выше симптомов следует срочно обратиться к неврологу и офтальмологу, которые проведя полное обследование пациента, смогут поставить правильный диагноз и назначить лечение.
Диагноз атрофии зрительного нерва для специалистов обычно не вызывает каких-либо трудностей.
Врач проводит определение полей зрения и остроты зрения, исследует цветоощущение. Кроме того обязательно выполняется измерение внутриглазного давления и офтальмоскопия. При офтальмоскопии отмечают сужение сосудов глазного дна и бледность в области диска зрительного нерва.
В некоторых случаях врач может назначить и дополнительные методы инструментального исследования:
- Краниография (рентгенологическое исследование черепа) с обязательным выполнением снимка в области турецкого седла;
- Магниторезонансная или компьютерная томография головного мозга;
- Флюоресцентно-ангиографические или электрофизиологические методы исследования, позволяющие оценить проходимость центральной артерии сетчатки и ее ветвей.
Обязательно проводят и лабораторную диагностику, включающую в себя общий анализ крови, ее биохимическое исследование, тест на бореллиоз, сифилис.
Лечение
Лечение уже сформированной атрофии зрительного нерва лечению не поддается. Ведь при этом заболевании происходит гибель нервных волокон, восстановить которые, к сожалению, уже не возможно.
Однако в стадии, когда нервные волокна еще находятся в стадии разрушения, существует небольшая надежда на прекращение дальнейшего прогрессирования патологического процесса при своевременно начатом лечении.
Если же этот момент упустить, то зрительная функция больного глаза будет утрачена полностью и навсегда.
Как мы уже говорили выше, в большинстве случаев атрофия зрительного нерва развивается на фоне некоторых болезней органа зрения и нервной ткани. Поэтому очень важно своевременно выявлять такие заболевания и активно лечить их, т.к.
их терапия направлена на устранение непосредственной причины развития атрофии зрительного нерва.
Если к началу лечения нервные волокна еще не успели погибнуть, то восстановление зрительной функции может произойти в течение нескольких месяцев.
Медикаментозное лечение атрофии зрительного нерва направлено, прежде всего, на устранение в нем воспалительных процессов и отека, улучшения его кровоснабжения и трофики (питания), восстановление нервной проводимости частично поврежденных волокон. Терапия должна проводиться длительно.
Эффект ее выражен очень слабо, а в запущенных стадиях болезни практически полностью отсутствует. Именно поэтому лечение атрофии зрительного нерва следует начинать как можно раньше. Все лекарственные препараты должны применяться только по назначению врача, т.к.
только специалист может подобрать наиболее эффективную схему лечения с учетом причины, приведшей к развитию атрофии зрительного нерва.
Помимо медикаментозной терапии данного заболевания широко используются и физиотерапевтические методы (лазерная, магнитная терапия, электростимуляция зрительного нерва), а также иглорефлексотерапию. Для коррекции дефекта зрения по возможности используют очки или контактные линзы. Лечение следует проводить курсами, повторяющимися каждые несколько месяцев.
При значительном проценте утрате зрения ставится вопрос о присвоении больному определенной группы инвалидности. Слабовидящим или ослепшим пациентам необходимо назначение курса реабилитации, главной целью которого является компенсация или устранение ограничения жизнедеятельности неизбежно возникающей вследствие утраты зрения.
В заключение хотелось бы подчеркнуть, что при атрофии зрительного нерва нет никаких эффективных народных методов лечения! Кроме того, попытки самолечения приводят к потере драгоценного времени, в течение которого еще есть шанс остановить дальнейшее развитие заболевания и вернуть зрение.
Коллектив врачей Очков.Нет
Способ лечения атрофии зрительного нерва у детей раннего возраста — успехи современного естествознания (научный журнал)
1
Ерeменко И.Г.
Раткина Н.Н.
Сбитнева Г.П.
Актуальность проблемы. По данным Всероссийского общества слепых, атрофия зрительного нерва — одна из основных причин слепоты и слабовидения у детей (в 32 % случаев) [12].
Она является следствием различных заболеваний как глаза, так и центральной нервной системы, сопровождается, как правило, глазодвигательными расстройствами (косоглазие, нистагм), и приводит к значительному снижению остроты зрения уже в младенческом возрасте.
Предложено немало способов лечения заболеваний зрительного анализатора, однако они по тем или иным причинам сложны для применения у детей раннего возраста. В ряде случаев эти методы травматичны и трудоёмки, предусматривают хирургические манипуляции [20, 1, 9, 2, 8, 3, 4, 5].
Ретро- или парабульбарное введение препаратов тоже затруднительно у малышей в условиях детских отделений неврологии, лечение в которых является необходимостью при тяжёлой перинатальной патологии головного мозга [17, 15, 18].
Недостатком других способов является использование целого комплекса лекарственных препаратов, что влечет за собой значительную фармакологическую нагрузку на организм ребёнка [13, 14].
Некоторые методы физиолечения, применяемые для лечения атрофии зрительного нерва у более взрослых детей, сложны для применения у младенцев [16, 19, 7, 5].
Нами предложен универсальный способ терапии, пригодный для лечения пациентов раннего детского возраста с патологией зрительного нерва, позволяющий получить стойкий длительный эффект (приоритетная справка № 2011127034 от 30.06.2011).
Материал и методы. В качестве лечебного препарата использовали пептидный ретинопротектор ретиналамин (ООО «Герофарм», Санкт-Петербург).
Он обладает тканеспецифическим действием на сетчатку глаза, оказывает стимулирующее действие на фоторецепторы и клеточные элементы сетчатки, способствует улучшению функционального взаимодействия пигментного эпителия и наружных сегментов фоторецепторов, что улучшает возникновение и проведение зрительно-нервного импульса. За счёт неспецифического действия ретиналамин нормализует проницаемость сосудов глазного яблока, стимулирует репаративные процессы в сетчатке глаза.
Содержимое флакона (5 мг) предварительно растворяли в 1,0 мл 0,5 % раствора новокаина. 0,5 мл полученного раствора вводили подкожно в проекции височной мышцы с двух сторон (по 2,5 мг с каждой стороны). Курс составлял 5 процедур через день. Курсы лечения повторяли 1 раз в 6 месяцев. Общее количество курсов не менее 3.
Основную и контрольную группы составили дети с одинаковой степенью снижения зрительных функций, с отсутствием поведенческих зрительных реакций, характерных для данного возраста. У всех детей офтальмоскопически визуализировались признаки атрофии зрительного нерва обоих глаз: деколорация диска зрительного нерва (ДЗН), сужение сосудов и уменьшение их количества.
Объективным критерием эффективности лечения являлось исследование зрительных вызванных потенциалов до и после лечения. В обеих группах дети получали одинаковую базовую терапию (миорелаксанты, ноотропы, массаж, лечебную гимнастику, физиотерапию).
В основной группе дополнительно проводились инъекции ретиналамина под кожу висков через день № 5 по 2,5 мг на 0,5 % новокаине.
В основной группе под наблюдением находилось 140 детей в возрасте от 10 месяцев до 2,5 лет. Контрольную группу составили 30 детей аналогичного возраста.
Результаты лечения. Количество курсов не менее 3 с интервалом 6 месяцев в основной группе оказалось достаточным для получения стойкого терапевтического эффекта.
После 1-го курса лечения у 64 (45,7 %) детей появились реакция слежения, устойчивая фиксация взора. После 2-го курса дальнейшее повышение зрения отмечено у 76 детей (54,3 %).
После 3-го курса лечения у всех пролеченных детей повышение предметного зрения сопровождалось улучшением картины глазного дна в виде уменьшения деколорации ДЗН, умеренного расширения сосудов.
В контрольной группе после 3-х курсов лечения поведенческие зрительные реакции, соответствующие возрасту, зарегистрированы только у 15 детей (50 % случаев). У остальных детей поведенческие реакции без существенной динамики.
После трёх курсов лечения наблюдалось повышение амплитуды ЗВП с 7,4 ± 0,4 мкВ до 8,3 ± 0,3 мкВ в контрольной группе и с 7,2 ± 0,6 до 8,7 ± 0,5 мкВ в основной группе (Р < 0,05). Латентность Р100 уменьшилась с 135 ± 2,3 до 132 ± 2,2 мс в контрольной группе (Р < 0,05) и с 137 ± 3,1 до 129 ± 2,1 мс в основной группе (Р < 0,05).
Обсуждение результатов. Определяющим отличием способа является лимфотропное введение ретиналамина, что позволяет создать необходимую терапевтическую концентрацию препарата непосредственно в сетчатке и зрительном нерве.
Новизна способа:
- Ретиналамин вводят с двух сторон по 2,5 мг под кожу висков в зону проекции височной мышцы, так как эта зона является мишенью терапевтического воздействия регионарной лимфотропной терапии для орбиты и глазного яблока. Экспериментально и клинически доказано, что введение лекарства в зоны регионарного воздействия способствует концентрации препарата в патологическом очаге вследствие ретроградного продвижения лимфотропно вводимых препаратов по лимфатическим сосудам [10].
- Для приготовления раствора для инъекции содержимое флакона ретиналамина 5 мг предварительно растворяют в 1,0 мл 0,5 % раствора новокаина, который в таком разведении стимулирует лимфодренаж и создаёт условия для лимфотропности препарата [11].
Это позволяет получить следующий новый результат:
1. Лимфотропное ведение препарата обеспечивает высокую регионарную экспозицию и концентрацию лекарственного препарата, минимальную медикаментозную нагрузку на организм, улучшение микроциркуляции, лимфоциркуляции, лимфодренажа региона.
2. Техника проведения процедуры очень проста и исключает возможность осложнений, что крайне важно, учитывая как сложность лечения маленьких пациентов, так и необходимость проведения этой терапии не в офтальмологических, а в неврологических отделениях.
3. Короткий курс лечения позволяет уложиться в сроки пребывания больных в стационаре.
4. Повторный курс лечения возможно проводить в условиях поликлиники, амбулаторно.
5. Разработанный режим введения ретиналамина позволяет снизить трудоемкость лечения, достичь стойкой стабилизации зрительных функций.
Выводы: предложенный способ лечения атрофии зрительного нерва с использованием ретиналамина является простым и эффективным методом терапии, пригодным для пациентов раннего детского возраста.
Список литературы
- Антропов Г.Н. с соавт. Патент РФ 2157156, мпк A61F9/007, A61N2/02, A61N1/32, A61N5/06 опубл. 20.02.1997.
Атрофия зрительного нерва — самые эффективные методы лечения в Московской Глазной Клинике
Причины Симптомы Диагностика Лечение Наши преимущества Цена
Атрофия зрительного нерва – тяжелое, часто прогрессирующее заболевание, при котором наблюдается постепенное необратимое ухудшение остроты зрения, вплоть до развития слепоты. По данным ВОЗ, частота выявления этого заболевания во всем мире растет, особенно заметна эта тенденция среди экономически развитых стран. Несмотря на успехи современной медицины, поиск более эффективных методов лечения атрофии зрительного нерва все еще продолжается.
Зрительный нерв образован отростками нервных клеток сетчатой оболочки глаза. Клетки сетчатки обладают способностью воспринимать свет и преобразовывать его в нервные импульсы, которые затем передаются по зрительному нерву в определенные участки коры головного мозга, отвечающие за формирование зрительных образов.
Из-за воздействия различных факторов волокна зрительного нерва могут постепенно разрушаться и отмирать, при этом проведение нервных импульсов от сетчатки к головному мозгу также постепенно ухудшается.
В течение долгого времени процесс разрушения волокон зрительного нерва остается незаметным для больного, поэтому он не обращается к врачу.
В то же время, чем позже будет начато лечение атрофии зрительного нерва, тем хуже прогноз течения заболевания, ведь восстановить утраченное зрение будет невозможно.
В зависимости от выраженности паталогии выделяют частичную атрофию зрительного нерва (ЧАЗН), когда зрительные функции сохранены и полную атрофию, когда зрение отсутствует.
Причины развития атрофии зрительного нерва
- Атрофию зрительного нерва могут вызвать разные причины, среди которых невриты, новообразования, глаукома, атеросклероз сосудов, отравления веществами (метанол, никотин), острые вирусные инфекции, гипертоническая болезнь, пигментная дистрофия сетчатки и пр.
- Виды заболеваний:
- Первичная атрофия зрительного нерва
Причиной развития первичной атрофии зрительного нерва являются заболевания, которые сопровождаются нарушением микроциркуляции и трофики зрительного нерва.
Может наблюдаться при атеросклерозе, дегенеративных заболеваниях шейного отдела позвоночника, гипертонической болезни.
Вторичная атрофия зрительного нерва
Патология возникает как следствие отека диска зрительного нерва при заболеваниях сетчатки или самого нерва (воспаление, опухоль, отравление суррогатным алкоголем, хинином, травмы и пр.).
Симптомы
Больные с атрофией зрительного нерва могут жаловаться на снижение остроты зрения и невозможность восстановления ее при помощи очков или контактных линз, многие отмечают болезненность при движении глаз, упорные головные боли, ухудшение цветовосприятия. Субъективно больные могут отмечать, что в темное время суток они видят лучше, чем в солнечный день.
Диагностика
- При обследовании больных с подозрением на атрофию зрительного нерва применяют осмотр глазного дна, периметрию, определение остроты зрения, измерение внутриглазного давления.
- Основным диагностическим признаком атрофии зрительного нерва является нарушение полей зрения, выявляемое во время соответствующего офтальмологического исследования.
- При осмотре глазного дна диагностируется выраженная бледность диска зрительного нерва, изменение его формы или четкости, иногда — выбухание центральной части диска.
Лечение частичной атрофии зрительного нерва
Лечение атрофии зрительного нерва любой формы должно быть комплексным. Цель лечения – замедлить процесс отмирания нервных волокон и сохранить остаточную остроту зрения. Применяют консервативные методы лечения (в том числе аппаратные методики) и хирургическое лечение.
Медикаментозное лечение улучшают микроциркуляции и трофики в пораженном нерве, с целью предотвращения прогрессирования патологических изменений и замедления процесса потери зрения.
Местная терапия включает применение инъекций лекарственных средств для улучшения микроциркуляции, витамины группы В и т.д. (в виде субконъюнктивальных, парабульбарных, ретробульбарных, внутривенных и внутримышечных инъекций). Также используются аппаратные и физиотерапевтические методики (магнитотерапия, электростимуляция и пр.), лазеротерапия, гирудотерапия.
Поскольку во многих случаях атрофия зрительного нерва является исходом общих заболеваний (атеросклероз, гипертоническая болезнь), обязательно лечение основного заболевания. Больным с дегенеративными изменениями шейного отдела позвоночника назначают различные методики для улучшения кровообращения в воротниковой зоне и снятия мышечно-тонического синдрома (массаж, мезотерапия, ЛФК).
Оперативные методики лечения атрофии зрительного нерва улучшают трофики пораженного нерва (реваскуляризация зрительного нерва).
Преимущества лечения в МГК
Современное оборудование, применяемое в нашей клинике, позволяет врачам проводить обследование быстро, безболезненно и с комфортом для пациента, при этом имеется возможность выявить любые патологии зрительного аппарата на начальной стадии, когда симптомы заболеваний отсутствуют.
Врачи клиники имеют от 7 до 39 лет стажа лечений заболеваний глаз, включая атрофию зрительного нерва. В МГК применяется наиболее широкий спектр лечебных процедур, позволяющих сохранить зрение больным с атрофией зрительного нерва.
Разработана комплексная программа лечения с применением медикаментозной терапии, аппаратных методик, гирудотерапии, физиотерапевтического лечения.
Наши врачи готовы оказывать помощь пациентам с самыми тяжелыми формами атрофии зрительного нерва.
Специалистами нашей клиники разработаны программы курсового лечения пациентов с атрофией зрительного нерва, направленные на сохранение и восстановление зрительных функций продолжительностью 10 и 15 дней, в том числе и с применением медицинских пиявок (гирудотерапии).
Цена лечения
Цена лечения атрофии зрительного нерва в «МГК» рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур. Узнать цену процедуры можно по телефону 8 (800) 777-38 81 и (499) 322-36-36 или онлайн, с помощью скайп-консультации на сайте.
Перейти в раздел «Цены»>>>
Мед. портал:
Запись на прием
Неврит зрительного нерва
Консультация эндокринолога – 1 750 руб.
Содержание статьи:
Неврит зрительного (глазного) нерва, оптический неврит, – первичный воспалительный процесс, причинами которого являются различные факторы. Частота возникновения в расчете на 100 тыс. населения – от 1 до 5 случаев.
Среди всех заболеваний глаз поражение зрительного нерва фиксируется в 3,2 % случаев.
Патология отличается высокой частотой возникновения необратимых последствий (снижение зрения, слепота) и инвалидизации – по данным разных исследований они наступают в 20-28 % случаев.
Причины заболевания
Чаще всего неврит зрительного нерва развивается при рассеянном склерозе и является его первым проявлением. Основа воспалительного процесса в этом случае – демиелинизация, или разрушение миелиновой оболочки нерва. Поражение зрительного нерва провоцируют и другие аутоиммунные патологии: системная красная волчанка, синдром Шегрена.
К демиелинизации и, как следствие, невриту зрительного нерва также приводят заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG), в частности, острый рассеянный энцефаломиелит.
Аксоны и нейроны глазного нерва разрушаются не только в результате демиелинизирующих процессов, но и на фоне других болезней. К ним относятся:
- воспаления глазного яблока и/или орбиты;
- воспалительные заболевания головного мозга;
- инфекционные процессы в носоглотке;
- саркоидоз, гранулематоз;
- острое нарушение мозгового кровообращения;
- эндокринные патологии – тиреотоксикоз, сахарный диабет;
- специфические инфекции – туберкулез, сифилис, грипп.
Неврит зрительного нерва может быть следствием травмы глаза, черепно-мозговой травмы, токсического поражения – в большинстве случаев это отравление метиловым спиртом, свинцом, иногда – глистные инвазии. Может провоцироваться осложненной беременностью.
Симптомы неврита зрительного нерва
Симптоматика различается в зависимости от вида заболевания: интрабульбарный (папиллит) или ретробульбарный неврит.
Папиллит (внутриглазной, ретробульбарный неврит)
Характеризуется острым началом с быстрым ухудшением остроты зрения – от 1-2 часов до 1-2 суток. В некоторых случаях возникают умеренная головная боль и боль при движении глаз.
При частичном поражении острота зрения может сохраняться, но появляются скотомы – участки частичного или полного выпадения поля зрения, которые могут быть центральными и парацентральными, округлыми или аркоподобными. Возможно сужение границ поля зрения, снижение темновой адаптации и цветового восприятия.
Чаще всего симптомы ухудшения зрения исчезают через 7-10 дней, через 2-3 недели (иногда – до 5 недель) зрение восстанавливается. Без лечения либо при тяжелом течении неврита возможна атрофия зрительного нерва с полной потерей зрения.
Ретробульбарный неврит
Протекает в острой или хронической форме. Острая форма чаще характерна для одностороннего поражения, хроническая – для двустороннего.
Общие симптомы:
- болезненность при движении глазными яблоками и надавливании на глаз;
- нарушения цветового зрения – снижение чувствительности глаза к цветам, оттенки быстро тускнеют;
- падение остроты зрения до полной невозможности различать предметы;
- появление скотом.
В зависимости от формы ретробульбарного неврита симптомы могут различаться. Для аксиального неврита характерно сочетание центральной скотомы с частичными выпадениями полей зрения и возникновением в поле зрения периферических дефектов.
При периферической форме поле зрения имеет сужается по всему периметру – имеет концентрический характер.
Трансверсальная форма отличается значительным снижением зрения, вплоть до слепоты, скотомами, сливающимися с периферическими выпадениями полей зрения.
Классификация и стадии развития болезни
В зависимости от зоны поражения:
- Интрабульбарный (внутриглазной) неврит, оптический папиллит. Это воспаление внутриглазной части (диска) зрительного нерва. Чаще развивается у детей.
- Ретробульбарный неврит. Повреждение отдела нерва, лежащего между глазным яблоком и перекрестом зрительных нервов. Формы ретробульбарного неврита Источник:Ретробульбарный неврит зрительного нерва. Кухтик С.Ю., Попова М.Ю., Танцурова К.С. Вестник Совета молодых учёных и специалистов Челябинской области, 2016:
- аксиальная – в патологический процесс вовлечен пучок аксонов, проходящих в зрительном нерве;
- периферическая – воспаление охватывает оболочки нерва и распространяется вглубь нервного ствола с образованием большого количества экссудата под оболочками;
- трансверсальная – процесс затрагивает все слои зрительного нерва.
По этиологии поражения:
- инфекционный:
- параинфекционный (поствакцинальный, после перенесенных ОРВИ);
- демиелинизирующий;
- ишемический;
- токсический;
- аутоиммунный.
По остроте течения:
По распространенности поражения:
- мононеврит – воспаление одного нерва (подавляющее большинство случаев);
- полиневрит – вовлечение в процесс обоих зрительных нервов (менее 1 % случаев).
Осложнения неврита зрительного нерва
Переход процесса в хроническую форму, сопровождающуюся частыми рецидивами и нарушением зрения. Основное и наиболее опасное осложнение неврита глазного нерва – его атрофия с деструкцией миелиновой оболочки и полной потерей зрения.
Диагностика заболевания
Как правило, пациенты, у которых появились первые симптомы неврита зрительного нерва, обращаются к офтальмологу. Заболевание считается междисциплинарной патологией, в его лечении обязательно принимают участие окулист либо невропатолог.
Если неврит развивается на фоне других патологий, необходимо уточнять диагноз и проводить специфическую терапию первичных болезней Источник:Визуализация зрительного нерва в диагностике и мониторинге ретробульбарного неврита. Юрьева Т.Н., Бурлакова Е.В., Худоногов А.А., Аюева Е.К., Сухарчук О.В. Acta Biomedica Scientifica, 2011. с. 133-136.
Тогда к лечению подключаются соответствующие специалисты – иммунолог, оториноларинголог, инфекционист, фтизиатр.
Первым этапом в диагностике неврита зрительного нерва являются сбор анамнеза, внешний осмотр пациента, пальпация.
Во время сбора анамнеза врач уточнит наличие сопутствующих патологий, время начала заболевания, какие жалобы предъявляет больной (боль, снижение остроты зрения, изменение цветоощущения, появление «слепых» пятен), как быстро развивались симптомы и насколько они выражены, поражен один глаз или оба.
Внешний осмотр и пальпация зачастую могут не принести дополнительных данных. Боль, смещение вперед глазного яблока, ограничение его движений могут возникать при ретробульбарном неврите, но не являются обязательными.
Далее врач переходит к офтальмологическому осмотру. Он включает в себя:
- определение остроты зрения;
- исследование цветоощущения проводится по полихроматическим таблицам Рабкина;
- исследование реакции зрачка на свет;
- измерение внутриглазного давления, которое может быть симптомом глаукомы и других заболеваний, провоцирующих развитие неврита;
- биомикроскопия – осмотр переднего отрезка глаза для исключения его патологии;
- офтальмоскопия (осмотр глазного дна) после закапывания капель, расширяющих зрачок;
- компьютерное исследование полей зрения по 120 точкам;
- исследование полей зрения методом кинетической периметрии.
Для уточнения диагноза используются следующие методы:
- электрофизиологическая диагностика – исследование порога электрической чувствительности сетчатки и зрительных вызванных потенциалов;
- ультразвуковое исследование глаз, МРТ орбиты глаза и головного мозга;
- когерентная томография зрительного нерва;
- флюоресцентная ангиография сетчатки.
Лабораторная диагностика:
- общий анализ крови;
- кровь на ВИЧ, сифилис, ревматоидный фактор;
- посев крови на стерильность;
- ПЦР-исследования;
- гистологический, иммунохимический анализ.
При наличии у больного сопутствующих заболеваний, ему назначают консультации узких специалистов.
Лечение неврита зрительного нерва
Лечение обязательно проводится в стационарных условиях, начинать его следует как можно раньше, во избежание перехода болезни в хроническую форму и развития осложнений Источник:Современный взгляд на проблему оптического неврита (систематический обзор). Кривошеева М.С., Иойлева Е.Э. Саратовский научно-медицинский журнал, 2020. с. 602-605 . Больным с невритом зрительного нерва показана диета № 15 – общий стол, при отсутствии показаний к другим видам лечебных диет.
Основой лечения является этиотропная терапия, направленная на устранение первичного заболевания, послужившего причиной зрительного неврита. До выяснения этиологии болезни применяются средства, призванные уменьшить симптомы воспаления, убрать отечность, аллергические проявления, улучшить обмен веществ. Для этого применяются:
- глюкокортикостероидные препараты, при их непереносимости – нестероидные противовоспалительные средства (назначаются в редких случаях);
- антибактериальная или противовирусная терапия;
- противогрибковые средства с целью предотвращения грибковой инфекции вследствие длительного курса антибиотиков;
- дезинтоксикационная терапия – внутривенное капельное введение солевых растворов;
- антигистаминные препараты;
- диуретики;
- средства, улучшающие микроциркуляцию;
- нейропротекторы;
- витамины.
В дополнение к медикаментозным препаратам в лечении неврита зрительного нерва может использоваться физиотерапия.
При папиллите, а также инфекционно-токсической этиологии заболевания прогноз более благоприятный, чем при других видах невритов зрительного нерва, – в 75-90 % случаев при правильном лечении зрение восстанавливается полностью.
При поражении глазного нерва вследствие аутоиммунных, демиелинизирующих заболеваний, коллагенозов, саркоидозов, специфических инфекций нередко возникают рецидивы, неполное восстановление зрения, возможна атрофия нерва Источник:Результаты лечения оптического неврита. Латыпова Э.А.
Саратовский научно-медицинский журнал, 2018. с. 875-879.
Профилактика заболевания
Для профилактики неврита зрительного нерва рекомендуется отказаться от вредных привычек, своевременно лечить инфекционные заболевания, избегать травм глаза и головы, посещать профильных врачей при наличии хронических патологий.
Источники статьи:
- Ретробульбарный неврит зрительного нерва. Кухтик С.Ю., Попова М.Ю., Танцурова К.С. Вестник Совета молодых учёных и специалистов Челябинской области, 2016
- Визуализация зрительного нерва в диагностике и мониторинге ретробульбарного неврита. Юрьева Т.Н., Бурлакова Е.В., Худоногов А.А., Аюева Е.К., Сухарчук О.В. Acta Biomedica Scientifica, 2011. с. 133-136
- Современный взгляд на проблему оптического неврита (систематический обзор). Кривошеева М.С., Иойлева Е.Э. Саратовский научно-медицинский журнал, 2020. с. 602-605
- Результаты лечения оптического неврита. Латыпова Э.А. Саратовский научно-медицинский журнал, 2018. с. 875-879
Малая Балканская, д. 23 (м. Купчино)
Часы работы:
Ежедневно с 9.00 до 22.00
Дунайский проспект, д. 47 (м. Дунайская)
Часы работы:
Ежедневно с 9.00 до 22.00
Проспект Ударников, д. 19 корп. 1 (м. Ладожская)
Часы работы:
Ежедневно с 9.00 до 22.00
Выборгское ш., д. 17 корп. 1 (м. Пр-т Просвещения)
Часы работы:
Ежедневно с 9.00 до 22.00
Маршала Захарова, д. 20 (м. Ленинский пр-т)
Часы работы:
Ежедневно с 9.00 до 22.00