10.10.2017
Витрэктомия представляет собой хирургическое вмешательство, направленное на удаление стекловидного тела. Оно выглядит как прозрачная гелеобразная субстанция, которая находится в полости глазного яблока. Состоит из 99% воды, содержит также коллагеновые волокна, белки и гиалуроновую кислоту.
Такая операция связана, как правило, не с его изменениями. Она зачастую необходима для получения доступа к заднему сегменту глаза при различных патологических состояниях сетчатки. Впервые это микрохирургическое вмешательство было сделано в 1970 году. Витрэктомия с тех пор претерпела множество изменений, но актуальности своей в современной офтальмохирургии не потеряла.
Существует 2 типа витрэктомии, основанных на хирургическом подходе, используемом для удаления стекловидного тела, а именно передняя и задняя.
Наиболее распространенным методом вмешательства является задняя или pars plana. Эта операция является порой единственным методом вернуть человеку зрение.
Когда показана операция витрэктомия глаза
Микрохирургическое удаление стекловидного тела глаза производится при следующих патологических состояниях:
- Пролиферативная диабетическая ретинопатия (в том числе кровоизлияния в стекловидное тело).
- Разрывы макулы.
- Эпиретинальный фиброз.
- Осложненное, тракционное или рецидивное отслоение сетчатки.
- Интраокулярное инородное тело.
- Смещение искусственного хрусталика после его имплантации по поводу катаракты.
- Гигантские ретинальные разрывы.
- Возрастная макулярная дегенерация.
- Травматические повреждения.
- Увеиты.
Часто витрэктомия выполняется в экстренных клинических ситуациях.
Она может быть противопоказана определенной категории пациентов, например, при достоверно известном отсутствии световосприятия или невозможности восстановить зрение.
Наличие или подозрение на активную ретинобластому или хориоидальную меланому глаза ставят под сомнение проведение операции ввиду высокого риска диссеминации злокачественной опухоли.
При удалении эпиретинальной мембраны или лечении макулярных разрывов использование лекарственных препаратов из группы системных антикоагулянтов и дезагрегантов (например, аспирина или варфарина) является относительным противопоказанием для проведения операции витрэктомии. Тяжелые системные коагулопатии также требуют пристального внимания со стороны врача, поэтому во время проведения операции витрэктомии необходимо следить за состоянием свертывающей и противосвёртывающей системами, и при необходимости проводить коррекцию.
Технические особенности операции
Витрэктомия является амбулаторным вмешательством, то есть после ее окончания, непродолжительного наблюдения и получения рекомендаций пациент может покинуть клинику.
Анестезия, как правило, местная с использованием глазных капель, дополненная внутривенной седацией. Во время вмешательства пациент находится в сознании, но не чувствует боли, может быть легкий дискомфорт.
Иногда при операции витрэктомии в качестве анестезиологического пособия используется ретробульбарная блокада.
Во время хирургической операции тщательно контролируются жизненно важные функции, такие как пульс, артериальное давление и ЭКГ.
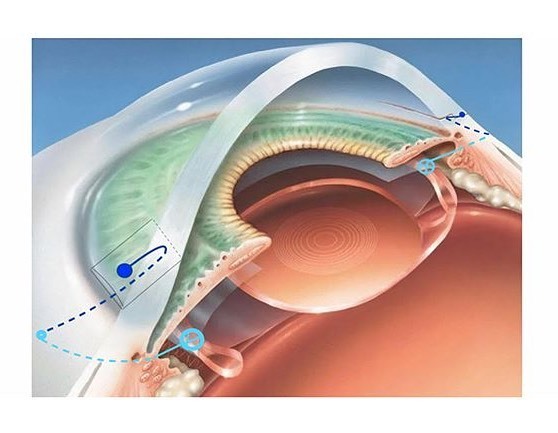
В области глазного яблока, по-латыни называемой pars plana, производятся микроскопические разрезы и устанавливаются три троакара диаметром 27G. Данные приспособления являются проводниками, по которым внутрь глаза доставляется специальный хирургический инструментарий.
Один из портов используется для инфузионной линии, необходимой для введения специального раствора в полость глаза во время операции.
Второй порт при витрэктомии необходим для видеокамеры с осветителем, благодаря которым офтальмохирург может наблюдать за ходом работы на специальном мониторе.
Третий троакар используется для витреотома – инструмента, выполняющего основные действия со стекловидным телом. Всех манипуляции на глазу во время выполнения витрэктомии производятся микрохирургом с помощью высокоточного микроскопа.
Хирургический микроскоп, снабженный специальной мощной линзой, обеспечивает четкое и увеличенное изображение внутренней части глаза.
В ходе операции витрэктомии производится аспирация стекловидного тела глаза, а освободившаяся полость заполнятся стерильным силиконовым маслом или особой газовоздушной смесью. Стекловидное тело не возвращается назад, и глаз может нормально функционировать без него.
Если нет отслоения сетчатки, может использоваться воздух или физиологический раствор (который поглощается через пару дней). Однако, если у пациента есть отслойка сетчатки, то для ее тампонады используется либо гексафторид серы (который держится в глазу в течение 10-14 дней), либо в более сложных случаях используется другой газ, например, фторгексан или фторопропан.
Восстановительный период
Продолжительность операции витрэктомии зависит от основного заболевания глаз, наличия сопутствующей офтальмологической патологии и составляет в среднем от 1 до 3 часов.
После того, как была проведена витрэктомия, пациент уходит домой с повязкой, которую офтальмолог снимает с глаз при первом послеоперационном визите.
Иногда назначают глазные капли с глюкокортикостероидам для минимизации воспалительных изменений, а также локальные антибиотики для редукции риска развития бактериальных осложнений.
Если при операции витрэктомии полость глаза была заполнена газовоздушной смесью, зрение в раннем послеоперационном периоде будет резко снижено. Об этом врач должен предупредить пациента заранее. Восстановление зрительной функции наблюдается по мере рассасывания газа. Допустимо также двоение в глазах и блики после операции.
В послеоперационном периоде нельзя поднимать тяжести и по возможности избегать психо-эмоциональных нагрузок, так как это может привести к повышению внутриглазного давления и развитию различных осложнений.
Осложнения
Хотя витрэктомия произвела революцию в лечении нарушений заднего сегмента глаза и значительно улучшает зрение у пациентов с заболеваниями сетчатки, требующими хирургического вмешательства, она также связана с сопутствующими заболеваниями и осложнениями.
Осложнения после витрэктомии:
- Кровотечение.
- Инфекционное заболевание.
- Отслойка сетчатки.
- Формирование рубцовой ткани.
- Потеря зрения.
- Повышенное давление глаз или глаукома.
- Прогрессия катаракты, требующая хирургического удаления катаракты на более позднем этапе.
Считается, что образование или прогрессирование катаракты является наиболее распространенным осложнением, связанным с витрэктомией.
Часто ядерные склеротические катаракты, которые развиваются после витрэктомии, уменьшают остроту зрения, доходят до такой степени, которая приведет к ее хирургическому удалению. Точный патогенез образования катаракты или ускорение патологического процесса в хрусталике после витрэктомии до сих пор неизвестен.
Если оперативное вмешательство было выполнено профессиональным офтальмохирургом и пациент строго выполнял все рекомендации врача то риск развития осложнений сводится к минимуму.
Витрэктомия является неотъемлемой частью многих манипуляций, направленных на лечение заболеваний сетчатки и восстановление зрения. Современные технологии и оборудование делают операцию витрэктомии малотравматичной для глаз и комфортной для пациентов.
Цены на операцию витрэктомии глаза
| 2011039 | Витрэктомия при неосложненном гемофтальме или помутнении стекловидного тела второй категории | 64500 | Записаться |
| 2011038 | Витрэктомия при неосложненном гемофтальме или помутнении стекловидного тела первой категории | 54000 | Записаться |
| 2011040 | Витрэктомия при неосложненном гемофтальме или помутнении стекловидного тела третьей категории | 78600 | Записаться |
| 2011042 | Витрэктомия при осложненных состояниях второй категории | 90000 | Записаться |
| 2011041 | Витрэктомия при осложненных состояниях первой категории сложности | 83400 | Записаться |
| 2011044 | Витрэктомия при осложненных состояниях третьей категории сложности | 144900 | Записаться |
| 2008039 | Передняя витрэктомия второй категории сложности | 26400 | Записаться |
| 2008038 | Передняя витрэктомия первой категории сложности | 23400 | Записаться |
| 2008040 | Передняя витрэктомия третьей категории сложности | 29700 | Записаться |
| 2011069 | Периферическая витрэктомия 1 категории сложности | 9600 | Записаться |
| 2011070 | Периферическая витрэктомия 2 категории сложности | 12000 | Записаться |
| 2011071 | Периферическая витрэктомия 3 категории сложности | 14400 | Записаться |
Подшивание хрусталика: операция при редком осложнении катаракты
Катаракта – распространенное офтальмологическое заболевание у пациентов 60+. В силу возрастных изменений хрусталик глаза мутнеет и зрение сильно ухудшается, вплоть до слепоты. Единственный способ лечения катаракты – хирургический, когда врачи меняют хрусталик на искусственный. Сегодня эта операция хорошо отработана – она малотравматична, проводится в Москве по ОМС и занимает около получаса. Пациенту даже не приходится ложиться в стационар, делают одним днем.
Однако бывают редкие осложнения, которые выявляются при подготовке к удалению катаракты. Например, слабые связки в глазу (на которых хрусталик и держится внутри глаза). В этом случае искусственный хрусталик недостаточно просто поместить в «мешочек», как при классической операции.
Его приходится буквально подшивать к стенке глаза (сосудистой оболочке и склере) специальными микро-ниточками, чтобы он располагался ровно в центре по отношению к своему зрачку. ИОЛ подшивается нерассасывающими ниточками, в течение 10 лет они точно будут держать хрусталик строго напротив зрачка.
Бывает, что у пациента уже стоит искуственный хрусталик, он также может сместиться. В этом случае наши офтальмологи также могут помочь и «подвесить» хрусталик на место.
Полное название операции — восстановление нормального положения интраокулярной линзы (ИОЛ) с подшиванием к склере или радужке (по методике Кожухова).
Именно такое осложнение было у пациентки М. 92 лет, которая поступила в 60 офтальмологическое отделение Боткинской больницы на плановую операцию по удалению мутного хрусталика и замене его на ИОЛ.
Установку ИОЛ с одновременным ее подшиванием провел хирург офтальмолог 60-го отделения Боткинской больницы Александр Дмитриевич Румянцев.
По его словам, эта патология встречается не очень часто, но за последние месяцы таких пациентов было несколько человек.
Отметим, что «подшивание» хрусталика – довольно ювелирная хирургическая операция. А.Д. Румянцев отметил, что хирургу очень важно подшить хрусталик ровно по центру и избежать каких-либо осложнений.
Такую операцию в Москве делают только в специализированных офтальмоцентрах, и не все знают, что москвичи могут быть прооперированы по этой методике в том числе и в Боткинской больнице, причем бесплатно, т.е.
по полису ОМС.
И напоминаем, что в субботу 10 августа 2019 в Боткинской больнице пройдет День открытых дверей по теме «Оказание помощи пациентам с катарактой». Прием будут вести 6 специалистов: офтальмологи и хирурги-офтальмологи. При необходимости врачи-консультанты назначат дополнительное обследование. Пациенты с катарактой будут прооперированы в дальнейшем в Боткинской больнице.
Если у вас помутнел хрусталик или уже выявлена катаракта, приходите! Предварительно запишитесь по телефону контакт-центра Боткинской больницы: 8(499) 490 03 03, (ежедневно с 8-00 до 19-00).
Skip back to navigation
Дислокация хрусталика и подшивание ИОЛ
Как много и активно практикующий хирург-офтальмолог, я встречаюсь не только со стандартными, но и с осложненными случаями хирургии катаракты.
При стандартной операции хирург через микропрокол в роговице, около 2,0 мм. вскрывает капсулу естественного хрусталика и удаляет из нее мутное и иногда очень плотное содержимое.
Затем внутрь капсульного мешка хирург имплантирует искусственный хрусталик глаза.
Сам капсульный мешок вместе с хрусталиком внутри подвешен в глазу на связках, которые называются Циновы связки.
Обычно операция по поводу катаракты проходит очень быстро, около 7 минут, абсолютно безболезненно и в большинстве случаев пациент уже на следующий день имеет прекрасное зрение.
Однако, иногда мы встречаемся с осложненными случаями, когда связки хрусталика растянуты или даже разорваны по разным причинам. Чаще всего это связанно с возрастными изменениями или с травмой.
В таких случаях имеется повышенный риск частичного или даже полного смещения, так называемой дислокации хрусталика на глазное дно. И такое смещение может происходить как сразу, так и через много лет после операции, в зависимости от степени слабости связочного аппарата.
При этом, если смещение частичное зрение зачастую резко ухудшается и очки не помогают. Если смешение полное зрение также сильно ухудшается, но его можно улучшить с помощью очень толстых очков, около +12 — +15 диоптрий.
В таких случаях требуется или заменить хрусталик, или вернуть хрусталик на его законное место за зрачком и подшить, что более предпочтительно, так как намного менее травматично. После подшивания вместо естественных связок будут работать специальные нерассасывающиеся тончайшие искусственные нити.
- Само подшивание хрусталика возможно различными способами.
- Какие же существуют способы репозиции хрусталика и его надежной правильной фиксации?
- Давайте рассмотрим основные из них.
- Об этой теме подробно с 3D анимацией рассказывает профессор Кожухова Арсений Александрович:
Существует несколько основных видов фиксации:
1) Имплантация переднекамерных линз, фиксация к радужной оболочке и фиксация к склере.Имплантация переднекамерных линз – самый первый и уже давно устаревший метод коррекции афакии. При применении такого метода очень часто развивается дистрофия и помутнение роговицы.
Фиксация к радужной оболочке чаще всего осуществляется с помощью специальных нитей. Каждый из двух опорных элементов линзы подшивается к радужной оболочке. Это метод фиксации также не лишен недостатков.
После такой фиксации может быть некруглый кривой зрачок, что особенно заметно на глазах со светлой, голубой или зеленой радужной оболочкой.
Кроме того, снижается диафрагмирующая функция зрачка, то есть зрачок хуже сужается и расширяется, что может приводить к засветам и снижению зрения. Кроме того, могут наблюдаться кровоизлияния и хроническое воспаление.
2) Наиболее эффективными, безопасными и наиболее популярным сегодня в мире являются методы фиксации к склере.
Существует около 15 различных вариантов фиксации к склере в зависимости от модели искусственного хрусталика, опыта и предпочтений хирурга.
3 основных наиболее эффективных и безопасных способа, каждый из которых предназначен для своей ситуации по показаниям:
1) При наличии афакии, то есть отсутствия хрусталика в глазу, например, после операции или травмы наилучшие результаты дает способ, который называется “Double needle”и применяется с 2017 года.
Этот спосом заключается в том, что два опорных элемента искусственного хрусталика фиксируются в склеральных тоннелях, которые предварительно формируются специальными тонкими инъекционными иглами. Применение такого способа фиксации дает надежное стабильное положение искусственного хрусталика глаза.
Мы в нашей клинике СПЕКТР чаще всего используем этот именно этот метод для лечения в случае афакии. Однако, есть у него один минус. Он может применяться только для одной единственной трехчастной модели искусственных хрусталиков глаза.
2) Наиболее частая проблема — это дислокация (смещение) различных моделей искусственных хрусталиков глаза, которые уже были имплантированы ранее, иногда много много лет назад.
Такая дислокация происходит чаще всего опять же в следствие ослабления связочного аппарата хрусталика с возрастом.
В такой ситуации наиболее предпочтительным является метод склеро-корнеальной фиксации искусственных хрусталиков глаза.
Техника склеро-корнеальной фиксации интраокулярных линз (искусственных хрусталиков глаза) и капсюльных колец является нашей авторской техникой, она была разработана нами в 2009 году и запатентована в 2010 году. Эта техника очень успешно и эффективно применяется хирургами нашей клиники СПЕКТР с 2009 года.
Ее эффективность и безопасность доказаны результатами исследований, представленных в научных работах и докладах на ежегодных российских и международных конференциях и публикациях в научных журналах.
Метод склеро-корнеальной фиксации позволяет успешно фиксировать любые типы и модели искусственных хрусталиков глаза, как при первичной имплантации, так и при их репозиции в любые сроки после операции. Это эксклюзивный метод, применяемый в клинике СПЕКТР.
Метод заключается в том, что нить фиксированная различными способами к опорным элементам искусственного хрусталика проводиться наружу, через склеру в 2,5 мм от края роговицы, затем нить точно из точки выкола из склеры проводится в слоях склеры и роговицы в парацентез роговицы и сформированный узел или коагулированный конец нити оставляется свободно лежать в парацентезе роговицы.
С 2010 года этот метод получил широкое распространение в России и за рубежом и имеет ряд модификаций. При применении этого метода хрусталик фиксируется очень надежно. Метод снижает хирургическую травму за счёт отсутствия разрезов и соответственно швов конъюнктивы и склеры, которые необходимо было бы снимать после операции в случае их наличия.
3) Более редкий случай – дислокация хрусталика в сочетании с отслойкой сетчатки.
В таких случаях требуется не только зафиксировать искусственный хрусталик, но также приложить на свое место отслоенную сетчатку с помощью введения специального силикона.
При этом нужно, чтобы силикон из полости стекловидного тела не попал в переднюю камеру, так как его попадание туда может приводить к дистрофии и помутнению роговицы и к повышению внутриглазного давления.
Для того что бы этого не происходило мы используем так называемые «бандажные» швы, которые накладываем на склере в 2,5 мм от роговицы, в несколько стежков параллельно плоскости радужки.
Эти швы несут две функции:
Во-первых, они разграничивают передний и задний отрезок глаза и препятствуют выходу силикона в переднюю камеру.
Во-вторых, они являются достаточно надежной опорой для сместившегося искусственного хрусталика глаза. Бандажные швы для фиксации искусственных хрусталиков глаза с 2015 года успешно и эффективно применяются хирургами нашей клиники СПЕКТР.
Подводя итог можно сказать, что на сегодняшний день мы используем наиболее физиологичные, эффективные и безопасные методы склеральной фиксации сместившегося искусственного хрусталика. Эти методы позволяют вернуть утраченное зрение нашим пациентам и сохранить его на всю оставшуюся жизнь.
- Крепкого вам здоровья и хорошего зрения.
- С Вами был профессор Кожухов Арсений Александрович
- Назад в «Методы лечения»
Осложнения катаракты — витрэктомия и подшивание хрусталика
Здравствуйте, уважаемые доктора!
Разрешите обратиться к Вам за консультацией.
Моему дедушке 83 года. Ровно 6 недель назад ему прооперировали левый глаз в связи с катарактой. Катаракта была очень запущена, хрусталик был сильно помутневший, и хирургу пришлось его сильно и долго дробить ультразвуком.
От энергии ударной волны повредилась капсульная сумка, и части хрусталика провалились в стекловидное тело. Врач не сумел ему поэтому поставить новый искусственный хрусталик. Дедушке очень болел глаз после этого три дня, внутриглазное давление доходило до 58 мм. рт. ст. На четвёртый день офтальмолог направил дедушку в больницу на витрэктомию, где ему была сделана вторая операция.
Ему полностью удалили стекловидное тело и пришили искусственный хрусталик к радужной оболочке. Внутриглазное давление сразу же нормализовалось.
Вторая операция прошла полностью без осложнений, хирург сказал, что даже не пришлось заливать в глаз силиконовое масло или впрыскивать газ. Сетчатка у дедушки в прекрасном состоянии.
На второй день его выписали из больницы. Дома прописали капать специальные капли по нескольку раз в день.
Однако прошло уже почти пять с половиной недель, а левым глазом он видит до сих пор нечётко и как бы сквозь пелену. При этом у него такое ощущение, что в глазу находится песок.
Врач, который сделал неудачно первую операцию и к которому мы регулярно ходим на контрольный осмотр после выписки из больницы, уверяет, что глаз замечательно заживает, даже быстрее, чем он предполагал, и он сможет видеть левым глазом так же хорошо, как и правым.
Правый был прооперирован тремя месяцами ранее, очень удачно и без осложнений, правда, у другого врача, который уже успел выйти на пенсию.
Поэтому нам пришлось обратиться с левым глазом к другому офтальмологу. Новый офтальмолог собирается выписать дедушке очки для дали, хотя уверяет, что левым глазом он будет видеть так же чётко, как и правым. Оба хрусталика у дедушки предназначены для дали, поэтому нам не совсем понятно зачем ему ещё очки?
Для чтения он пользуется своими «старыми» очками, в которых он читал до операции и он в них видит. А вот почему врач считает, что ему ещё нужны очки для дали, если по его уверению дедушка должен видеть хорошо и левым глазом тоже?
Вот вопрос. И нормально ли это, что прошло уже более пяти с половиной недель, а левым глазом дедушка видит ещё недостаточно чётко, как бы сквозь пелену? Заранее благодарю за ответ.
Спрашивает: Андрей
Ответ врача офтальмолога
Уважаемый Андрей,благодарим за проявленный интерес к нашей клинике.
Прокомментируем ситуацию относительно хирургии, которые могут обуславливать пелену перед глазами:
Если были для дробления хрусталика при факоэмульсификации были использованы достаточно высокие уровни энергии, то это могло привести помимо описанных осложнений и к потере эндотелиальных клеток с последующим отёком роговицы. Для уточнения ситуации необходим осмотр в щелевой лампе и подсчёт числа клеток на эндотелиальном микроскопе.
Кроме того, после всех манипуляций мог развиться и кистозный макулярный отёк сетчатки (синдром Ирвина-Гасса). Если есть возможность, желательно сделать ОКТ (оптическую когерентную томографию центрально области сетчатки). Это заболевание также проявляется затуманиванием центрального отдела поля зрения.
Что касается ситуации с очками – для ответа на этот вопрос нужно обладать данными о текущей оптике Вашего родственника. С очковой коррекцией нужно разбираться после окончания послеоперационной реабилитации.
- Обращайтесь — будем рады Вам помочь!
- С наилучшими пожеланиями, врач-офтальмолог Дмитрий Сагоненко
- Задать все уточняющие вопросы по стоимости и порядку приёма, записаться на консультацию в нашу офтальмологическую клинику можно по телефону в Москве +7(495)955-91-34 или онлайн у нас на сайте.
Катаракта – какие могут быть осложнения после операции?
Даже самый лучший и опытный хирург может столкнуться с проблемами во время операции по удалению катаракты, даже если процесс подготовки и сама процедура были безупречными. Подсчитано, что 1-2% всех процедур катаракты в мире заканчиваются осложнениями.
Наибольшему риску осложнений подвержены люди, которые не удалили катаракту своевременно, а перенесли ее до состояния очень плохого зрения. Такая безответственность приводит к:
- сильному помутнению линзы и невозможности проведения всех тестов из-за ее непрозрачности;
- затвердению естественного хрусталика, затрудняющему его удаление;
- продлению процедуры, удлинение времени операции осложняет течение послеоперационного процесса.
Разумеется, этот риск можно минимизировать за счет точного диагноза, опыта хирургов и, прежде всего, тщательного соблюдения послеоперационных рекомендаций.
Одним из наиболее серьезных осложнений операции по удалению катаракты, которое в настоящее время наблюдается очень редко, является кровотечение внутри глаза и разрыв задней капсулы во время процедуры.
Из-за использования метода факоэмульсификации и ограничения использования острых инструментов до минимума этот риск крайне минимален. Ключом к минимизации осложнений также является опытный персонал и первые 24 часа после процедуры.
Проверка зрения на следующий день дает вам отличный шанс избежать возможных осложнений, которые, к сожалению, иногда случаются.
Сегодня эта процедура проводится в однодневном режиме, что не означает, что в клинике катаракты не следует заботиться о пациенте на протяжении всего периода лечения. У пациентов могут возникнуть проблемы со всевозможными внутриглазными инфекциями, которые можно предотвратить, строго применяя капли с антибиотиком после процедуры.
Однако инфекции, которые являются осложнениями после операции по удалению катаракты, сегодня относительно редки, но, когда они возникают, могут проявляться в виде боли, покраснения, нечеткости зрения, отека и нагноения глаз. В такой ситуации следует немедленно обратиться к врачу для соответствующего лечения антибиотиками, более сильными, чем те, которые вводятся в форме капель.
Большая группа осложнений после операции по удалению катаракты – это проблемы, которые возникают в первые недели после операции и чаще всего напрямую связаны с процессом заживления глаза. На этом этапе могут появиться вышеупомянутые инфекции, а также:
- отек центральной части сетчатки;
- повышение внутриглазного давления;
- отслоение сетчатки;
- смещение интраокулярной линзы;
Это одно из наиболее частых осложнений операции по удалению, проявляющееся помутнением задней капсулы хрусталика глаза. Это осложнение довольно распространено, так как предполагается, что при удалении мутного хрусталика задняя капсула остается нетронутой.
Однако развитие помутнения на его поверхности можно относительно легко остановить, выполнив простую лазерную процедуру чистки задней капсулы, называемой лазерной дисцизией вторичной катаракты. С точки зрения пациента, важно наблюдать за своим зрением и сообщать офтальмологу о любых тревожных симптомах.
Искусственная интраокулярная линза, имплантируемая вместо естественной, обычно устанавливается в задней капсуле хрусталика глаза, где она может лучше всего выполнять свои функции. К сожалению, даже при высокоточной операции смещение хрусталика – довольно частое послеоперационное осложнение.
Для исправления этого типа осложнения обычно требуется вторая обработка, во время которой линза повторно устанавливается или заменяется новой. Однако шансы на успех здесь очень высоки, и риск смещения хрусталика уменьшается год от года благодаря все более совершенным методикам офтальмологов и хирургов и приверженности пациентов послеоперационным рекомендациям.
Одна из наиболее частых ошибок, которые делают пациенты после операции по удалению катаракты, – это слишком быстрое возобновление повседневной деятельности.
Именно поэтому так важен первый день после процедуры, когда пациент из клиники должен немедленно отправиться к себе домой, чтобы отдохнуть и практически ничего не делать.
На следующий день пациент должен посетить врача, чтобы исключить возможное развивающееся осложнение.
Хотя на самом деле зрение может восстановиться довольно быстро, а сам глаз, кажется, должным образом зажил, необходимость строго следовать послеоперационным рекомендациям является основой для завершения процесса восстановления без серьезных осложнений.
- сном на прооперированной стороне;
- наклоном вниз;
- подъемом тяжестей;
- связанным с этим повышением давления в глазном яблоке.
Строгое следование рекомендациям врача клиники «СФЕРА» – один из лучших способов избежать большинства возможных осложнений после операции по удалению катаракты.
Что нельзя делать после операции по удалению катаракты: советы врачей
Катаракта или помутнение хрусталика – глазное заболевание, лишающее человека способности видеть окружающий мир во всех его красках и требующее замены естественной линзы глаза искусственной.
Современные способы удаления катаракты позволяют пациенту в день операции возвратиться домой. Но это не означает, что сразу можно вести привычный образ жизни.
Врачи обязательно дают рекомендации, что можно делать, а что нельзя после операции катаракты в реабилитационный период, чтобы зрение полностью восстановилось.
Сколько длится реабилитация?
В недавнем прошлом были экстракапсулярные или интракапсулярные операции по устранению катаракты с наложением швов. Они требовали пребывания пациента в стационаре, в первые дни необходимо было соблюдать строгий постельный режим, а реабилитационный период длился полгода со строгими ограничениями.
Но такие хирургические действия уже практически нигде не используются. В 95% случаях для удаления помутневшего хрусталика используют лазерное лечение катаракты (ЛЭК) или ФЭК (факоэмульсификацию), а на его место устанавливают искусственную интраокулярную линзу. Разрез при этом составляет 2 мм и не требует наложения швов.
Но, несмотря на малую травматичность операции реабилитация очень важна. Все равно в ходе хирургического вмешательства нарушается герметичность глаза, есть вероятность развития воспалительных процессов. Восстановительный период после бесшовной операции длится всего месяц.
В это время требуется строго соблюдать рекомендации, касающиеся образа жизни, принимать медикаментозные препараты, по прописанной офтальмологом схеме, не пропускать осмотры.
Благодаря такому комплексному подходу обеспечивается профилактика и своевременное выявление развивающего воспаления или смещения вставленного искусственного хрусталика.
Полноценное восстановление зрительной функции происходит за месяц. Именно столько длится реабилитационный период.
Медикаментозный режим
После хирургического лечения на прооперированный глаз накладывают стерильную повязку и специальный пластырь. На следующий день их снимают и приступают к медикаментозной терапии. Сначала смачивают ватный диск в левомицетиновых каплях (0,25%) и протирают им закрытое веко. Открывают глаз и закапывают Левомицетин согласно инструкции и рекомендации офтальмолога.
Классическая терапевтическая схема в послеоперационный период после удаления катаракты включает следующую комбинацию препаратов:
- Антибактериальные капли в комбинации с глюкокортикоидом Дексаметазоном.
Врачи прописывают эти средства для предотвращения возможного инфицирования в послеоперационный период. Они помогают снять воспаление, отечность, красноту, успокоить глаз. Их закапывают по 6 раз в день, через равные временные промежутки. Затем еще 3 недели по 4 раза. Если трудно запомнить схему приема лекарств, можно составить себе памятку.
- Нестероидные противовоспалительные капли.
Эта группа препаратов применяется для снятия болезненных ощущений, для предотвращения развития осложнений после удаления катаракты, например, отечности макулы, устранения воспалительных процессов. Назначаемый курс – месяц.
Закапывают их по разным схемам. Диклофенак используют по 4-6 раз в день, а современное фармакологическое средство Броксинак всего 1 раз.
НПВС применяют до тех пор, пока иммунная система не справится с так называемым стерильным асептическим воспалением.
- Гели и увлажняющие капли.
Гели необходимы для ускорения заживления роговицы. При неприятных ощущениях в глазу (чувство инородного тела) рекомендуются увлажняющие капли.
Восстановительный период у разных людей длится по-разному. Это зависит от возраста, состояния иммунитета, наличия хронических заболеваний, ослабляющих организм и затормаживающих выздоровление.
РЕКОМЕНДАЦИЯ! Главное, что нельзя делать после удаления катаракты глаз, – пренебрегать рекомендациями лечащего врача. Самостоятельно менять схему использования лечебных капель и количество закапываемых препаратов менять запрещается. Между первой и следующей инстилляцией должно пройти не менее 15 минут.
Осмотры врача после операции катаракты
Во время реабилитации требуется посещать офтальмолога для прохождения профилактических осмотров. Это необходимо для оценки успешного проведения операции.
Обычно врач назначает четырехразовый прием по следующей схеме:
ВАЖНО!В пожилом возрасте и при наличии хронических заболеваний требуются более частые посещения хирурга и офтальмолога.
При первом визите офтальмолог измеряет пациенту внутриглазное давление, проводит осмотр на щелевой лампе, осматривает глазное дно. На последующих приемах к вышеописанным процедурам добавляется проверка остроты зрения, осмотр сосудов сетчатой оболочки, оценка состояния зрительного нерва.
Осмотры на седьмой и восемнадцатый день после операции назначаются не случайно, их нельзя пропускать. Именно в эти дни в организме развивается максимальная ответная сила иммунитета человека, по которой врач оценивает степень восстановления глазных структур. Если заживление идет плохо, он прописывает дополнительные медикаментозные средства.
На заключительном осмотре врач после обязательных процедур делает вывод о проведенной терапии. Если все хорошо, он дает рекомендации по дальнейшему домашнему лечению, коррекции образа жизни, рассказывает, от чего следует отказаться и на какое время. При наличии осложнений доктор назначает дополнительные лечебно-оздоровительные процедуры и даты новых осмотров.
Что нельзя после операции катаракты
Ограничения в повседневной жизни обязательны после проведения операции по удалению катаракты.
Это необходимо, чтобы новый хрусталик прижился, глазные структуры полностью восстановились, а зрение нормализовалось. Все запреты действуют совсем недолго, максимум 30 дней, за некоторым исключением.
Стоит потерпеть, ведь на кону стоит неоценимая возможность – видеть мир четко и во всех красках.
Ограничения направлены на предотвращение повышения внутриглазного давления. А подниматься оно может от сильного напряжения, чрезмерной влажности и высокой температуры. Поэтому на протяжении месяца послеоперационного период рекомендуется:
ВАЖНО!Посещение сауны, бани и других мест с высокой влажностью и температурой ограничивают на протяжении 3 месяцев. Некоторые врачи советуют и в дальнейшем людям, перенесшим замену хрусталика, ограничивать походы в парилку.
Некоторые пациенты, не знают как вести себя после операции катаракты, что нельзя, какие ограничения имеются. Они боятся, что длительное время не смогут читать, работать за компьютером, заниматься уборкой, готовить еду, смотреть телевизор.
Это связано с многочисленными мифами, которые родились еще во время, когда медицина была отсталой, а операция по удалению катаракты травматичной, шовной. После нее требовалось находиться несколько дней в больнице, соблюдать постельный режим.
Сегодня особых запретов на зрительные нагрузки после хирургического вмешательства нет. Делать можно все, только без фанатизма.
Заниматься легкой уборкой, писать и читать, не наклоняя головы, пользоваться гаджетами по мере необходимости и периодически делать перерывы. Смотреть телевизор лучше не более 30 минут в день в течение первой недели.
Во время просмотра человек меньше моргает, выделяется мало слез, которые дезинфицируют ранки. Растет риск инфицирования.
Хирургическое удаление катаракты и замена помутневшего хрусталика на искусственную линзу составляет лишь половину успеха в деле восстановления хорошего зрения. Остальное зависит от пациента.
Зная, что нельзя делать после операции катаракты, соблюдая медикаментозный режим, выполняя рекомендации врача по ограничениям в течение восстановительного периода, регулярно проходя осмотры можно добиться полного выздоровления.