Операция по удалению катаракты является безопасной, простой и надежной процедурой. Но все же это оперативное вмешательство, поэтому минимальный риск осложнений присутствует.
После того, как проведена операция катаракты, осложнения после операции могут возникнуть не чаще чем в 1% случаев, но при своевременной диагностике все они быстро и безболезненно устраняются. Именно для контроля состояния зрительной системы и устранения даже малейших осложнений в послеоперационный период нужно соблюдать график контрольных осмотров.
Осложнения могут возникать в ранний послеоперационный период, а также развиваться в более поздние сроки, поэтому важно следить за состоянием глаз и в случае обнаружения неприятных симптомов незамедлительно обращаться за медицинской помощью. Ранняя диагностика и профессиональная помощь гарантируют быстрое устранение осложнений и скорейшее восстановление органов зрения.
Осложнения в ранний послеоперационный период
Осложнения после операции катаракты глаз, которые могут возникнуть сразу после проведения хирургического вмешательства:
- воспаление;
- повышение внутриглазного давления;
- смешение имплантированной интраокулярной линзы;
- кровоизлияние;
- отслоение сетчатки.
Воспалительные процессы являются наиболее распространенными осложнениями любых операций, поэтому для их предотвращения в обязательном порядке назначаются специальная медикаментозная терапия.
Именно поэтому сразу после операции запрещается тереть глаза, умываться, использовать косметику и посещать бассейн.
При соблюдении противовоспалительной терапии симптомы проходят в течение нескольких дней.
Повышение внутриглазного давления может возникнуть из-за попадания в дренажную систему глаза вискоэластика, который применяется вовремя факоэмульсификации для защиты тканей глаза от воздействия ультразвука, применяемого для измельчения хрусталика. Чаще всего достаточно приема капель для нормализации давления. Иногда может потребоваться промывание передней камеры.
Смещение интраокулярной линзы может возникнуть из-за неправильного расположения ее в глазу, неправильно подобранный размер ИОЛ. Признаком смещения линзы является постоянная усталость глаз, двоение изображения, сложности фокусировки взгляда вдаль. Чтобы исправить ситуацию потребуется повторное хирургическое вмешательство.
Кровоизлияние может возникнуть в результате микротравмы, которая может возникнуть из-за повреждения тканей глаза опорным элементом ИОЛ. Чаще всего достаточно применения капель, чтобы кровоизлияние рассосалось. В исключительно редких случаях может потребоваться промывание передней камеры.
Отслоение сетчатки может возникнуть из-за травмы в послеоперационный период. В зависимости от степени поражения сетчатки для устранения отслойки потребуется лазеркоагуляция или витрэктомия.
Поздние осложнения
Поздние послеоперационные осложнения катаракты развиваются со временем и могут проявляться в виде:
- вторичной катаракты;
- макулярного отека сетчатки.
Вторичная катаракта относится к поздним осложнениям и не является повторным развитием патологии. Причиной возникновения вторичной катаракты является разрастание клеток эпителия, которые расположены на задней стенке капсульного мешка хрусталика.
В результате разрастания этих клеток формируется пленка, которая препятствует нормальному прохождению лучей света к сетчатке. Предугадать развитие патологии невозможно, так как степень регенерации клеток у каждого пациента индивидуальны.
Для устранения образовавшейся пленки применяется лазерная капсулотомия.
Макулярный отек сетчатки возникает чаще после экстаркапсулярной экстракции катаракты в период от одного до трех месяцев после операции. Риск осложнения значительно выше у пациентов с сахарным диабетом, глаукомой, а также у больных, ранее перенесших травмы глаз.
Как предотвратить развитие осложнений
Снизить риски развития осложнений можно путем соблюдения несложных рекомендаций в послеоперационный период:
- Избегать физического перенапряжения и резких повторов головы.
- Исключить попадание воды в глаза во время принятия душа, а посещение бассейна и сауны отложить на месяц.
- Ограничить чтение и просмотр телевизора, чередуя отдых и зрительные нагрузки.
- Придерживаться здорового питания и употреблять дополнительно витамины для поддержания иммунной системы.
- Отказаться от употребления алкоголя.
- Ограничить подъем тяжестей, а лучше вообще отказаться от физических нагрузок.
- Не садиться за руль автомобиля.
- Соблюдать осторожность, чтобы исключить любые риски травмирования глаз.
- Также немаловажным является регулярное послеоперационное наблюдение у офтальмолога для обеспечения постоянного контроля состояния глаз и процесса заживления.
Катаракта до и после операции – рекомендации врачей
Уважаемый пациент!
Вам предстоит хирургическое лечение катаракты. Для достижения оптимального результата необходимо соблюсти некоторые рекомендации.
Перед операцией необходимо:
- Перед операцией рекомендуется хороший отдых, продолжительный сон.
- Интервал между последним приемом пищи и запланированным началом операции должен составлять не менее шести часов.
- Примечание: у пациентов с сахарным диабетом этот вопрос решается индивидуально.
- Пациенту накануне операции рекомендовано вечером принять ванну и вымыть голову, утром тщательно вымыть лицо.
- Нельзя принимать алкоголь накануне операции.
- Накануне операции необходимо удалить всю косметику с лица. Также не следует надевать украшения (кроме религиозной символики).
- Необходимо приехать в клинику в назначенное время.
После окончания полного диагностического офтальмологического обследования пациенту в обязательном порядке назначаются нижеуказанные анализы и исследования. Кроме того, в зависимости от общего соматического состояния пациента, врач-офтальмолог нашей клиники может назначить консультации других специалистов.
Это необходимо для того, чтобы мы реально представляли картину Вашего здоровья и могли исключить другие возможные общие противопоказания для хирургического лечения.
Список основных анализов, необходимых для проведения операции
Перед операцией по удалению катаракты необходимо сдать следующие анализы:
- Общий анализ крови и глюкоза крови
- Анализы на ВИЧ, гепатиты B и C, RW
- Общий анализ мочи
- ЭКГ с расшифровкой
- Заключение терапевта
После предоставления в нашу клинику результатов анализов и исследований с нашими пациентами согласовывается дата и время предстоящей операции.
После операции катаракты
В течение 1 -2 месяцев после операции острота зрения будет постепенно повышаться. В этот период времени Вам необходимо придерживаться следующих рекомендаций:
- Дома в течение 1 месяца после операции необходимо закапывать в оперированный глаз капли, назначенные Вам лечащим врачом. Капли можно закапывать самому перед зеркалом, или это могут делать Ваши родственники. Предлагаем Вам следующий алгоритм закапывания капель: вымыв руки с мылом, оттягиваете слегка вниз нижнее веко оперированного глаза и, смотря вверх, капаете одну каплю лекарства в образовавшуюся между веком и глазом ложбинку. Помните, что между закапыванием разных видов капель надо сделать перерыв 5-10 минут.
- Во время умывания оперированный глаз лучше не трогать 1 неделю.
- Если в углу глаза будет скапливаться отделяемое, следует купить в аптеке стерильные салфетки и, смачивая их в охлаждённой кипячёной воде, можно протирать глаз от наружного угла к внутреннему.
- В первые 2-3 недели после операции волосы следует мыть, откинув голову назад (как это делают в парикмахерской).
- Спать желательно на спине или на стороне, противоположной оперированному глазу в течение 1-й недели после операции.
- Прогулки на свежем воздухе не противопоказаны. Пища может быть обычной. Алкогольные напитки следует исключить.
- Косметикой можно пользоваться через 1 месяц после операции.
- Можно пользоваться солнцезащитными очками с ультрафиолетовым фильтром. Они могут быть любого цвета, ношение их необходимо от раздражающего действия солнца и яркого света.
- Вы можете смотреть телевизор, ходить в кино, театр, музеи, не забывая о систематическом закапывании капель в глаз. Через 2-4 недели Вам можно приступить к работе.
- Начинать читать, если Вы можете, разрешено уже через неделю после операции, избегая, однако, чрезмерных зрительных нагрузок.
- Необходимо следить за работой кишечника (избегать запоров).
- Необходимо исключить упражнения с наклоном, напряжением, бег, прыжки 2-3 месяца.
- Запрещается протирать глаза грязными руками, носовым платком или рукавом.
- Следует воздержаться от посещения бани и сауны в течение 2-3 месяцев после операции.
- Категорически запрещается после операции заниматься тяжелой физической работой, поднимать тяжести, передвигать мебель. Надо избегать резких движений.
- Можно нести в руках груз до 5-8 кг.
- Через 2-3 месяца после операции эти ограничения могут быть отменены.
Как проходит реабилитация после операции в нашей клинике
Зрение у пациента значительно улучшается уже в первые сутки после операции, но окончательно стабилизируется по прошествии некоторого времени.
Контрольные осмотры, как правило, назначаются на первый, четвертый, седьмой и четырнадцатый день после операции. В дальнейшем пациент должен явиться на месячный осмотр, а также спустя три месяца, полгода и год с момента операции. Эти осмотры по желанию пациента могут проводиться у офтальмолога по месту жительства.
Несмотря на то, что операция факоэмульсификации (ФЭК) не вносит существенных ограничений в жизнь пациентов, мы все же не рекомендуем форсировать события, а убедительно просим придерживаться наших рекомендаций.
От чего зависит результат операции
Результат и качество зрения после операции по поводу катаракты зависит от пяти основных факторов:
- От стадии и плотности помутнения хрусталика, а также наличия заболеваний у пациента, влияющих на состояние его органа зрения
- От наличия других заболеваний глаза у пациента и исходного состояния сетчатки и зрительного нерва
- От типа и модели искусственного хрусталика, а также качества материалов и оборудования, применяемых во время операции
- От опыта хирурга и правильности выбранной тактики и методики лечения
- От правильного соблюдения пациентом рекомендаций врача в послеоперационном периоде.
Есть ли ограничения после операции?
В первые дни после операции необходимо соблюдать рекомендации, которые обезопасят Вас от нежелательных явлений.
Среди них особо можно отметить следующие:
- Не трите оперированный глаз и не надавливайте на него
- Не сжимайте сильно веки — не жмуритесь
- Мойте волосы, наклоняя голову назад
- Избегайте попадания мыла и воды в оперированный глаз
- Не наклоняйте резко голову вниз
- Не спите на стороне прооперированного глаза
- Не поднимайте груз более 5 кг
- При солнечной погоде используйте солнцезащитные очки
- Временно исключите посещение саун и бассейнов
- Зрительная нагрузка после операции не противопоказана, напротив, мы не рекомендуем ее ограничивать, – соответственно, можно читать, смотреть телевизор, работать на компьютере.
В особых случаях, наш врач офтальмолог может Вам порекомендовать и другие меры предосторожности, которых следует придерживаться в послеоперационном периоде.
Какие препараты назначают после операции
В нашей клинике пациентам, прооперированным по поводу катаракты, назначаются лекарственные препараты, действие которых направлено на скорейшую реабилитацию и снижение риска воспалительных и инфекционных осложнений.
Капли Тобрадекс — это комбинированный препарат, сочетающий антибиотик и глюкокортикостероид. Тобрамицин — антибиотик из группы аминогликозидов, обладает широким спектром антибактериального действия. Дексаметазон — глюкокортикостероид, оказывает противовоспалительное, противоаллергическое и десенсибилизирующее действие.
Капли Индоколлир – основное действующее вещество индометацин, из группы нестероидных противовоспалительных средств. Обладает противовоспалительным и обезболивающим действием.
Глазной гель Солкосерил — активатор обмена веществ в тканях глаза. Применяется для ускорения процесса заживления роговицы в послеоперационном периоде.
Важно отметить, что использование данных препаратов не исключает применение других капель, назначенных по поводу других заболеваний глаз, что обсуждается индивидуально в каждом случае.
Возможны ли послеоперационные осложнения?
Любая хирургическая операция, даже самая безопасная, может иметь осложнения. Это зависит от индивидуальных особенностей пациента, степени плотности катаракты, его возраста, наличия сопутствующих заболеваний и, конечно, от опыта хирурга. Процент осложнений при проведении операции по поводу катаракты очень невелик и составляет у опытного офтальмохирурга менее 1%.
Большинство осложнений хорошо поддаются лечению. К ним относятся: аллергические реакции на препараты, повышение и понижение внутриглазного давления, реактивное воспаление сосудистой оболочки. Иногда через некоторое время после операции возникает вторичная катаракта, так как мутнеет задняя капсула хрусталика.
Это осложнение лечится с помощью лазера, луч формирует окно в задней капсуле и четкое зрение восстанавливается.
Катаракта: осложнения после операции
15.08.2018
Операция по удалению катаракты, выполненная хирургом-профессионалом, не занимает много времени, считается вполне безопасной процедурой. Но даже большой опыт специалиста не исключает развития осложнения после операции катаракты глаз, т.к. любое оперативное вмешательство несет определенную степень риска.
Виды патологий после операции
Врачи после операционного вмешательства подразделяют негативные итоги операции на две составляющих:
- Интраоперационные – происходят во время работы хирургов.
- Послеоперационные – развиваются после хирургического вмешательства, в зависимости от времени своего возникновения делятся на ранние и поздние.
Риск получения осложнений после операции по удалению катаракты происходит в 1,5% случаев.
Послеоперационные осложнения представлены следующими видами:
- Увеит.
- Кровоизлияние в среднюю камеру.
- Давление (внутриглазное).
- Отслойка сетчатки глаза.
- Смещение хрусталика.
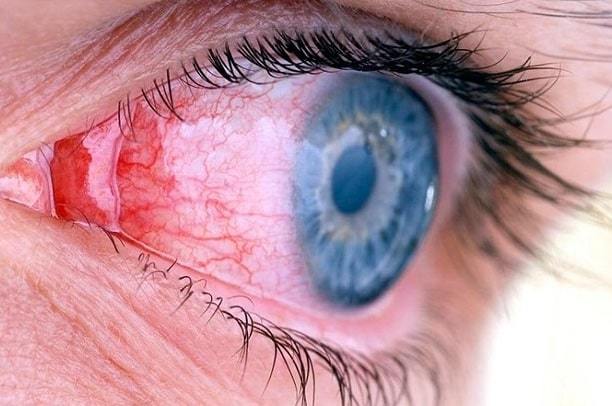
Реакция воспаления – это реакция тканей глаза на вмешательство. На завершительных этапах операции врачи вводят противовоспалительные препараты (антибиотики и стероиды), имеющие широкий спектр действия.
Внутриглазное кровотечение после оперативного вмешательства на катаракте происходит в редких случаях. Разрез делается на роговице, где нет кровеносных сосудов. Если случилось кровотечение, то можно предположить, что оно происходит на поверхности глаза. Хирург каутеризирует эту область, останавливая его.
Такое осложнение после операции на катаракте как дислокация хрусталика встречается реже. Исследования показывают, что риск этого явления у пациентов через 5, 10, 15, 20 и 25 лет после оперативного лечения, невелик. Пациентам с выраженной степенью близорукости риск получить отслойку сетчатки в хирургическом отделении довольно большой.
Операция по удалению катаракты осложнения послеоперационного характера
- Отечность центральной зоны сетчатки.
- Катаракта (вторичная).
Осложнение, которое встречается наиболее часто – это помутнение задней капсулы хрусталика глаза или вариант «вторичной катаракты». Частота его возникновения находится в прямой зависимости от материала линзы. Для полиакрила она составляет примерно 10%. Для силиконовых – 40%. Для материала ПММА – более 50%.
Вторичная катаракта как осложнение после операции может возникнуть не сразу, по истечении нескольких месяцев после вмешательства.
Лечение в этом случае заключается в осуществлении капсулотомии — это создание отверстия в капсуле хрусталика, находящегося сзади.
Благодаря этому глазной хирург освобождает оптическую зону в глазу от процессов помутнения, позволяет свету свободно проникать внутрь глаза и увеличить остроту зрительного восприятия.
Отечность, свойственная макулярной зоне сетчатки – это тоже патология, которая характерна при операциях в зоне глаза спереди. Это осложнение может возникнуть в сроки от 3 до 13 недель после окончания операционного вмешательства.
Вероятность развития такой проблемы, как макулярный отек возрастает, если у пациента в прошлом была травма глаза. Кроме того, повышен риск получения отека после операции у людей, страдающих глаукомой, повышенным сахаром и воспалительными процессами, происходящими в сосудистой оболочке глаза.
| 2009003 | Оптико-реконструктивное вмешательство на переднем отрезке глаза при катаракте и посттравматических и п/о изменениях | 90000 | Записаться |
| 2008047 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 3 категория сложности | 86880 | Записаться |
| 2008046 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 2 категория сложности | 79650 | Записаться |
| 2008045 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 1 категория сложности | 77400 | Записаться |
| 2008044 | Факоэмульсификация при начальной и незрелой катаракте 3 категория сложности | 71220 | Записаться |
| 2008043 | Факоэмульсификация при начальной и незрелой катаракте 2 категория сложности | 67080 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 96000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 120000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 108000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 84000 | Записаться |
| 2008041 | Дисцизия вторичной катаракты | 9000 | Записаться |
| 2008053 | Набор расходных материалов и интраокулярная линза импортного производства для факоэмульсификации катаракты с удалением катаракты. | 42000 | Записаться |
| 2008005 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при начальной и незрелой возрастной катаракте | 79650 | Записаться |
| 2008007 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при осложненной, зрелой и перезрелой возрастной катаракте | 84440 | Записаться |
| 2008012 | Удаление катаракты без факоэмульсификации + ИОЛ | 40200 | Записаться |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 40500 | Записаться |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 45600 | Записаться |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 50400 | Записаться |
С этой статьей читают: Катаракта и сахарный диабет
В группе повышенного риска развития катаракты находятся все пациенты, страдающие сахарным диабетом. При этом помутнение хрусталика связано со способностью глаза (наряду со всеми клетками головного мозга) поглощать из крови глюкозу напрямую, без участия инсулина.
Подробнее >> Возможные последствия операции по удалению катаракты глаза
Катаракта — заболевание, связанное с помутнением хрусталика внутри глаза, которое приводит к снижению зрения. Она является частой причиной слепоты и успешно поддается хирургическому лечению. Потеря зрения…
Подробнее >> Как происходит лечение осложненной катаракты?
Катаракта относится к разряду офтальмологических заболеваний, которое характеризуется снижением качества зрения в результате помутнении хрусталика и его капсулы. Требует срочного лечения, так как может стать причиной полной потери зрения.
Подробнее >> Лазерное лечение катаракты через операцию по удалению хрусталика
По сути катаракта является заболеванием, которое возникает вследствие помутнения хрусталика. В некоторых случаях катаракта возникает на фоне глаукомы, и обе болезни представляют собой комбинированную патологию…
Подробнее >>
Почему появляется сухость глаз после операции по удалению катаракты?
Хрусталик человеческого глаза находится позади зрачка и роговицы. Он отвечает за преломление изображения и передачу его на сетчатку, где картинка фокусируется и передается в мозг.
Хрусталик в норме прозрачен, но из-за травмы глаза, сахарного диабета, отслойки сетчатки, сильной близорукости, возрастных изменений в организме он может помутнеть.
Это состояние и называется катарактой.
Начальная форма заболевания, как правило, протекает бессимптомно, но по мере помутнения хрусталика постепенно снижается цветовое восприятие, повышается светочувствительность, меняется цвет зрачка.
На поздних стадиях зрачок становится полностью белым. Острота зрения снижается до светочувствительности, человек полностью теряет способность воспринимать глазами окружающий мир.
Как лечится катаракта?
Помутнение хрусталика может лечиться консервативными и хирургическими методами. Но медикаментозная терапия способна лишь приостановить дальнейшее прогрессирование патологии за счет улучшения обменных процессов, протекающих в тканях глаза. Без хирургического вмешательства восстановить зрение при катаракте невозможно.
Суть лечения обычно сводится к замене помутневшего хрусталика на интраокулярную линзу (искусственный хрусталик). Но у многих пациентов появляется сухость глаза после операции катаракты и другие неприятные симптомы.
Почему появляется синдром «сухого глаза» после замены хрусталика?
Ощущение «песка» в глазах, раздражение, покраснение, сухость – неприятные симптомы, с которыми сталкиваются пациенты после хирургического лечения катаракты. Чаще всего они ассоциированы с синдромом «сухого глаза» (сухой кератоконъюнктивит).
Слезная пленка, которая тонким слоем покрывает поверхность глаза, защищает роговицу и конъюнктиву от пересыхания. Она содержит компоненты, которые питают глазные ткани, оказывают противомикробное действие.
Во время операции на поверхность глаза действует множество агрессивных факторов: закапывание ирригационных растворов и анестетиков, возможное механическое воздействие, сухой воздух и яркий свет. Все это может привести к повреждению эпителия роговицы и конъюнктивы и уменьшению времени разрыва слезной пленки, вследствие чего развивается синдром «сухого глаза».
Как избавиться от сухости в глазах после операции по замене хрусталика?
Для лечения патологического состояния в послеоперационном периоде могут применяться нестероидные противовоспалительные препараты или глазные капли с агрессивными консервантами (бензалкониум хлорид).
Они способствуют заживлению поврежденных тканей глаза, предотвращают повышение внутриглазного давления, устраняют чувство усталости, но сами по себе оказывают негативное влияние на поверхность глаза.
У пациентов с предшествующим синдромом «сухого глаза» такая тактика лечения может привести к нарастанию симптоматики ССГ и усилить дискомфорт после операции.
Препараты искусственной слезы воздействуют на вязкость слезной жидкости, за счет чего стабильность слезной пленки повышается. Это приводит к постепенному исчезновению симптомов кератоконъюнктивита, но избавить от причин патологии (нарушение продукции слезной жидкости) не может. Поэтому глазные капли являются лишь временной мерой по устранению дискомфорта в послеоперационном периоде.
Капсулы Дельфанто® – увлажнение глаз собственной слезой
Дельфанто® – современное средство для лечения и профилактики синдрома «сухого глаза». Оно успешно применяется в Европе под названием Xevakrin и относительно недавно появилось в России.
Капсулы Дельфанто® содержат не менее 35% полифенольных антоцианов, которые необходимы для нормальной работы органа зрения. Основу средства составляет стандартизированный экстракт аристотелии чилийской (MaquiBright®).
Антиоксиданты, присутствующие в нем, ликвидируют накопившиеся в клетках слезных желез свободные радикалы и тем самым способствуют восстановлению их функций.
В результате возобновляется продукция слезы, поэтому роговица увлажняется естественным путем.
Дельфанто® можно использовать вместе со слезозаменителями, чтобы избавиться от сухих глаз после операции – улучшить состояние тканей глазной поверхности и «качество» слёзной пленки. Постепенно от инстилляции глазных капель можно отказаться. Средство на основе экстракта аристотелии чилийской имеет несколько преимуществ:
- удобная форма выпуска (пероральные капсулы);
- высокое содержание антиоксидантов;
- накопительный эффект (действует даже после отмены);
- курс лечения длится около 4 недель (курс можно повторить через 2 месяца).
Противопоказания к приему Дельфанто® практически отсутствуют.
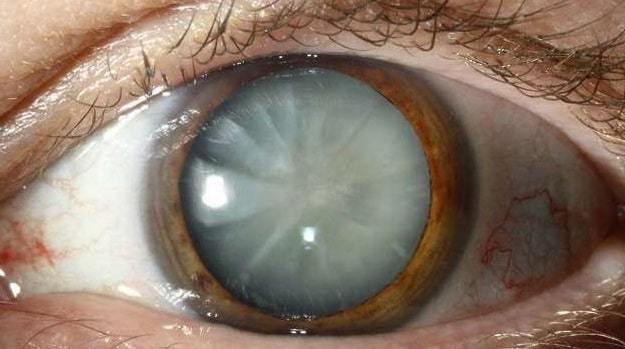
Перезрелая катаракта | Santen
- Главная >
- Статьи по теме >
- Перезрелая катаракта
Перезрелая катаракта – конечная стадия развития процесса помутнения хрусталика. В большинстве случаев перезрелую катаракту невозможно прооперировать современными методами бесшовной хирургии из-за осложнений и ее удаляют «шовным» способом через разрез около 1-1.5 см.
Перезревание катаракты неизбежно при достаточной длительности процесса – от начала болезни проходят года и десятилетия.
На стадии зрелой катаракты практически все некогда прозрачные хрусталиковые волокна мутнеют. Если операция замены хрусталика не была проведена, патологический процесс продолжается. Внутри хрусталиковой сумки идут процессы распада и рассасывания (лизиса) волокон – организм пытается «избавиться» от поврежденных структур.
Разжиженное вещество внутри капсулы хрусталика становится белесого цвета – возникает молочная катаракта. Ядро при этом под силой тяжести из центра структуры смещается вниз – такое состояние офтальмологи называют морганиевой катарактой.
Перезревание катаракты может развиваться по двум сценариям: с преимуществом дистрофических процессов, ведущих к уплотнению структуры, или с преимуществом оводнения, набухания и, в дальнейшем, лизирования – рассасывания содержимого капсульного мешка.
При первом варианте хрусталик уплотняется, теряя воду – дегидратируется. Размер органа уменьшается, корковое вещество уплотняется, капсула сморщивается и накапливает соли кальция, холестерина – на ней образуются островки бляшек.
Во втором случае распад волокон хрусталика перезрелой катаракты приводит к тому, что вещество «тянет на себя» воду – происходит осмотическое оводнение, набухание. Лизированные (рассосавшиеся) мутные массы молочного цвета состоят, в основном, из белков. В дальнейшем нарушается проницаемость капсулы хрусталика и токсичные белки проникают во влагу передней и задней камер глаза.
Это приводит к аутоиммунной реакции организма – факолитическому увеиту – внутриглазному воспалению. Второе тяжелое осложнение перезрелой катаракты – вторичная глаукома. Подобные патологические процессы приводят к постепенной гибели глазных структур – необратимой слепоте.
Помимо гибели зрительных функций, в запущенных состояниях глазное яблоко реагирует покраснением и болевым синдромом.
Кроме изменений, проходящих внутри органа, разрушению подвергаются и связки, подвешивающие хрусталик – цинновы. При их частичном разрушении возникает подвывих (сублюксация) различных степеней, а при полном – вывих хрусталика. Пораженный орган опускается на глазное дно, вызывая в дальнейшем тяжелые осложнения – вторичную глаукому, отслойку сетчатки.
Основной симптом перезрелой катаракты – резкое снижение качества зрения. При этом пациент перестает различать даже самые крупные предметы, расположенные прямо перед ним, может лишь определить, светло или темно.
Важное значение для определения успешности оперативного лечения имеет то, насколько правильно больной называет направление источника точечного света. В офтальмологии это называется правильной (proectio lucis certa) или неправильной светопроекцией (proectio lucis incerta).
В тех случаях, если направление, откуда светит яркий свет, пациент определяет неправильно, констатируют гибель световоспринимающих или светопроводящих элементов органа зрения.
Это будет противопоказанием к хирургии катаракты – после удаления мутного хрусталика качество зрения не улучшится.
Происходит ухудшение зрения безболезненно, постепенно, не сопровождается покраснением глаза или какой-либо другой глазной симптоматикой.
Исключения могут встречаться, если к перезрелой катаракте присоединяются осложнения – например, вторичная глаукома или спровоцированное распадом вещества хрусталика воспаление. В этих случаях могут наблюдаться болевой синдром и покраснение глаза.
Второй типичный признак перезрелой катаракты — изменение цвета зрачка с черного на молочно-белый с перламутровым блеском. Этот симптом замечают, как правило, окружающие, но может заметить и сам больной при достаточной остроте зрения парного глаза.
Третий, необязательный симптом перезрелой катаракты – появление расходящегося косоглазия на стороне больного глаза. Происходит это потому, что головной мозг, управляющий согласованными движениями глазных яблок, перестает получать «картинку» от пораженного органа и ослабляет контроль за его положением, происходит отклонение в сторону виска.
На поздних стадиях развития патологического процесса парадоксальным образом зрение может «улучшиться» — вместо полной темноты пациент начинает видеть крупные предметы.
Это – редкий сценарий развития событий, когда на фоне полного рассасывания коркового вещества тяжелое ядро хрусталика опускается в нижние отделы хрусталиковой сумки и у лучей света появляется возможность «пробиться» к сетчатке.
Восстановления сколь-либо значимой остроты зрения ждать не приходится, так как, помимо прозрачности, хрусталик обладает и оптической силой для точной фокусировки изображения на глазном дне.
В начале перезревания первый признак, на который обращают внимание офтальмохирурги – появление складчатости передней капсулы хрусталика. Это означает, что вещество органа начинает терять воду.
На второй стадии содержимое капсульного мешка разжижается, приобретает вид мутной беловатой жидкости, это – молочная катаракта.
В заключение тяжелое ядро хрусталика опускается вниз, в области зрачка под увеличением щелевой лампы можно увидеть его верхний край. Такую катаракту специалисты называют морганиевой.
Осмотр у врача начинается с опроса, уточняют давность состояния, наличие сопутствующей общей патологии.
Затем определяют остроту зрения: на данном этапе это светоощущение, правильное или неправильное. Проведение авторефрактометрии результатов не дает из-за непрозрачности оптических сред, снимают показатели лишь кератометрии. Обязательно измеряют внутроиглазное давление.
Следующий этап – осмотр офтальмологом под увеличением щелевой лампы. Именно здесь определяют степень перезревания и осложнения катаракты. Правильнее проводить диагностику с расширением зрачка.
Это не даст возможности врачу осмотреть глазное дно из-за высокой степени плотности катаракты, но позволит точнее оценить состояние хрусталика, степень подвывиха и спрогнозировать сложности, которые могут возникнуть в ходе операции.
Глазное дно офтальмоскопировать не удается. Для уточнения состояния внутриглазных структур проводят УЗИ глазного яблока, ЭФИ и определяют, если удается, поля зрения.
Если принимают решение о целесообразности оперативного лечения, рассчитывают параметры модели искусственного хрусталика.
Лечение перезрелой катаракты – исключительно хирургическое. На приеме определяют метод, которым будет удаляться хрусталик.
Оптимально проведение факоэмульсификации (ФЭК) – ультразвуковой бесшовной амбулаторной методики.
Но такая степень зрелости и сопровождающий ее подвывих хрусталика могут сделать неосуществимым этот приоритетный метод.
Многое зависит от степени мастерства и опыта катарактального хирурга, но даже самый опытный из них не застрахован от интраоперационных осложнений, связанных с особенностями перезревшей катаракты.
В ряде случаев вмешательство может начаться с бесшовной методики, но в ходе операции из-за увеличения степени подвывиха офтальмохирургу приходится переходить на другую тактику: удлинять разрез и удалять хрусталик в капсуле. Такой метод носит название экстракапсулярной экстракции – ЭЭК.
Его особенность заключается в удалении помутневшего органа через разрез в верхней части роговицы и последующем наложением швов.
Искусственная интраокулярная линза (ИОЛ) имплантируется в любом случае, но оптический результат при выполнении ЭЭК ниже из-за неизбежного послеоперационной деформации роговицы – астигматизма.
При выраженном подвывихе хрусталика хирурги прибегают к другому способу – интракапсулярной экстракции (ИЭК). Это также метод, требующий выполнения разреза размером 1-1.5 см и шовной герметизации после имплантации искусственного хрусталика.
При вывихе хрусталика в стекловидное тело катарактальная хирургия дополняется витреоретинальной – а это еще более высокий уровень сложности, требующий специальной подготовки хирурга, другого набора инструментов и аппаратуры.
Перезрелая катаракта – сложное заболевание, как для пациента, который фактически лишен возможности видеть, так и для оперирующего врача, имеющего высокие шансы столкнуться с интра- и постоперационными осложнениями в ряде случаев.
Для того, чтобы замедлить развитие катаракты на более ранних стадиях, необходимо своевременно оперироваться. При неготовности к операции (медицинские противопоказания, эмоциональная неготовность и пр.
) также можно применять глазные капли с антиоксидантным и витаминным эффектами.
Прогнозировать результат оперативного вмешательства при перезрелой катаракте крайне сложно. Первая причина этого – невозможность осмотра сетчатки и зрительного нерва перед операцией.
В предоперационном периоде проводят ряд диагностических обследований для исключения грубой патологии, которая не даст возможности восстановить зрительные функции.
Но не всю глазную патологию можно увидеть, например – отслойку сетчатки врач увидит на УЗИ, атрофию зрительного нерва определит по полям зрения, но такие процессы, как макулодистрофия – разрушение сетчатки в центре или диабетическую/посттромботическую ретинопатию диагностировать до операции невозможно.
Вторая причина крайне осторожного прогноза – технические сложности в выполнении самой операции при перезрелой катаракте. Всегда есть шанс, что «что-то пойдет не так», а в случае перезревания катаракты эти шансы увеличиваются в разы.
Осложнения
Самые распространенные осложнения перезрелой катаракты – факолитический увеит (внутриглазное воспаление) и вторичная глаукома. Их диагностируют на этапе предоперационного обследования и принимают меры для лечения.
Обязательным условием выздоровления будет удаление хрусталика после соответствующей подготовки.
Но возможен и отказ от хирургии со стороны врача, если риск осложнений гораздо выше прогнозируемой пользы, а также в случае терминальной стадии глаукомы.
Послеоперационный период перезрелой катаракты заведомо длиннее и сложнее, чем при выполнении «обычной» хирургии.
Течение его нередко сопровождается осложнениями – длительным послеоперационным отеком роговицы в случае факоэмульсификации, преходящим подъемом внутриглазного давления и т.д.
Это затягивает период реабилитации и восстановления зрительных функций, требует назначения дополнительных лекарственных средств.
Единственный способ профилактики перезрелой катаракты – своевременное обращение к офтальмологу и согласие на оперативное лечение.
Некоторые препараты могут вызывать осложнения после операции по удалению катаракты
Главная страницаглазная хирургиялазерная хирургия глаза
Каждый год миллионы людей успешно проходят операцию по удалению катаракты, и осложнения после операции случаются относительно редко.
Потенциальные осложнения после операции по удалению катаракты:
- Помутнение задней капсулы хрусталика (ПЗКХ)
- Смещение интраокулярной линзы
- Воспаление глаза
- Чувствительность к свету
- Фотопсия (субъективное ощущение вспышек света)
- Макулярный отек (отек центральной части сетчатки)
- Птоз (опущение века)
- Глазная гипертензия (повышенное внутриглазное давление)
Если после операции по удалению катаракты осложнения все же развиваются, то чаще всего они являются незначительными и успешно лечатся с помощью медикаментозного или дополнительного хирургического вмешательства.
Помутнение задней капсулы хрусталика
Одним из наиболее распространенных осложнений после операции по удалению катаракты является помутнение задней капсулы хрусталика (ПЗКХ).
Хотя иногда ПЗКХ называют «вторичной катарактой», на самом деле это не катаракта. После удаления катаракта не может появиться снова.
Во время операции по удалению катаракты хирург удаляет помутневший естественный хрусталик глаза (катаракту) и заменяет его интраокулярной линзой (ИОЛ).
Во время этой процедуры большая часть тонкой прозрачной мембраны, которая окружает естественный хрусталик глаза (так называемая капсула хрусталика), намеренно остается нетронутой.
В большинстве случаев капсула хрусталика остается прозрачной после операции по удалению катаракты. Однако в некоторых случаях задняя часть капсулы (часть, оставшаяся нетронутой) становится мутной. Такое помутнение задней капсулы может произойти во время восстановления после операции по удалению катаракты, или даже несколько месяцев спустя.
Лечение помутнения задней капсулы хрусталика
К счастью, ПЗКХ эффективно лечится с помощью процедуры, которая называется ИАГ-лазерная капсулотомия. Во время процедуры в центральной зоне помутневшей капсулы создается отверстие, и зрение быстро восстанавливается.
ИАГ-лазерная капсулотомия проводится в три этапа:
-
Глазные капли закапывают для расширения зрачка. Это позволяет больничному офтальмологу видеть всю капсулу хрусталика целиком.
-
С помощью лазера удаляют мутную заднюю капсулу из оптической оси, не делая разреза и не касаясь глаза.
-
После процедуры закапываются глазные капли с лекарством для профилактики воспаления.
Лазерная капсулотомия — относительно легкая амбулаторная процедура, занимающая всего несколько минут. Луч лазера направляется на замутненную капсулу позади интраокулярной линзы и энергия лазера удаляет помутневшую часть ткани, восстанавливая четкость зрения.
Лазерная капсулотомия — относительно простая амбулаторная процедура, которая занимает всего несколько минут. Лазерный луч направляется на мутную капсулу за интраокулярной линзой (ИОЛ), а энергия лазера испаряет ткани, восстанавливая ясное зрение.
Процедура занимает всего несколько минут и является безболезненной.
После ИАГ-лазерной капсулотомии можно сразу же возобновить свою повседневную деятельность. Позднее у вас могут появляться плавающие «мушки» в глазах. Обычно они проходят в течение нескольких недель.
У большинства людей зрение улучшается в течение суток. Немедленно проконсультируйтесь со своим окулистом, если после лазерной капсулотомии зрение ухудшится или не улучшится.
Поскольку ИАГ-лазер удаляет центральную зону помутневшей задней капсулы за интраокулярной линзой, это состояние не может возникнуть снова. Поэтому, чтобы навсегда устранить потерю зрения, вызванную ПЗКХ после операции по удалению катаракты, требуется только одна лазерная процедура.
Риски, связанные с ИАГ-лазерной капсулотомией
Осложнения после ИАГ-лазерной капсулотомии встречаются редко. Однако процедура может в некоторой степени увеличить риск отслоения сетчатки.
Исследования показывают, что пожизненный риск отслоения сетчатки как осложнения после операции по удалению катаракты составляет примерно 1 процент. Этот риск увеличивается примерно до 2 процентов, если после операции по удалению катаракты проводилась ИАГ-лазерная капсулотомия.
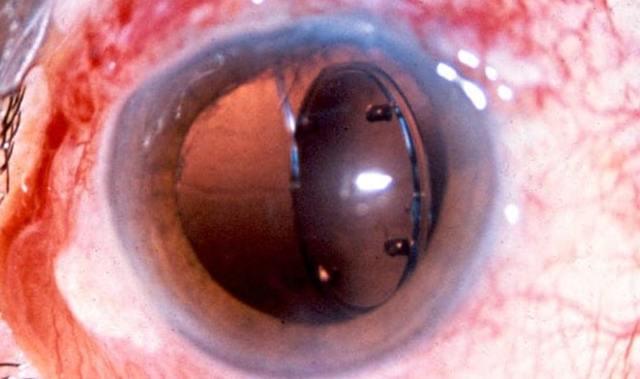
Смещение ИОЛ
Другим потенциальным осложнением после операции по удалению катаракты является смещение интраокулярной линзы (ИОЛ). Вследствие такого смещения могут возникнуть проблемы со зрением, в том числе двоение в глазах.
Смещение ИОЛ случается редко, но если это произойдет, то хирург, удалявший катаракту, обычно может переместить линзу хирургическим путем. В некоторых случаях потребуется пришить имплантат для закрепления его на месте, либо его удалят и заменят другой ИОЛ.
Другие осложнения после операции по удалению катаракты
Другие потенциальные осложнения после операции по удалению катаракты варьируются от воспаления до прогрессирующей потери зрения. Риск значительной потери зрения очень редкий и может произойти в результате инфекции или кровотечения внутри глаза.
Некоторые осложнения после операции по удалению катаракты происходят спустя долгое время после процедуры.
Например, отслоение сетчатки может произойти через несколько месяцев или лет после совершенно успешной процедуры по удалению катаракты. Если в любое время после операции по удалению катаракты вы внезапно начнете видеть плавающие «мушки» в глазах или вспышки света (симптомы отслоения сетчатки), немедленно проконсультируйтесь с окулистом.
Другие потенциальные осложнения после операции по удалению катаракты:
Если вы заметите эти или другие необычные симптомы после операции по удалению катаракты, проконсультируйтесь с окулистом, чтобы он оценил ваше состояние и назначил подходящее лечение.
Проблемы со зрением после операции по удалению катаракты
- Если у вас есть какие-либо проблемы, связанные с чувствительностью к солнечному свету после операции по удалению катаракты, то вам могут помочь очки с фотохромными линзами, которые автоматически темнеют под воздействием УФ-лучей.
- Кроме того, для коррекции остаточной ошибки рефракции и пресбиопии после операции, прогрессивные линзы с антибликовым покрытием могут улучшить зрение для таких видов деятельности, как вождение в ночное время и чтение.
- Люди, чье зрение не улучшается после операции по удалению катаракты, часто имеют сопутствующие нарушения зрения, такие как возрастная макулярная дегенерация, диабетическая ретинопатия и другие заболевания глаз.
- После операции по удалению катаракты очень важно регулярно проходить обследования глаз, чтобы следить за здоровьем глаз и четкостью зрения.
- Страница опубликована в ноябрь 2020
- Страница обновлена в апрель 2021





 15.08.2018
15.08.2018 