Сахарный диабет — тяжелое заболевание, часто приводящее к инвалидности и смерти. Его лечение является одной из приоритетных задач современной мировой медицины.
Согласно World Health Organization (Всемирная Организация Здравоохранения) 3% населения земного шара имеет сахарный диабет и налицо отчетливая динамика увеличения распространения заболевания. В настоящее время общее количество больных сахарным диабетом в мире превысило 100 млн.
человек, ежегодно их число увеличивается на 5-7% и удваивается каждые 12-15 лет. Число больных сахарным диабетом в России приближается к 10 млн. человек.
Диабетическая ретинопатия (Диабет глаза) – специфичное позднее сосудистое осложнение сахарного диабета – является основной причиной слепоты среди лиц трудоспособного возраста в развитых странах. Она составляет 80-90% от всей инвалидности по зрению, обусловленной сахарным диабетом (Kohner E.M. et al., 1992).
Слепота у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции (ВОЗ, 1987). Патологические изменения на глазном дне при диабетической ретинопатии в большинстве случаев возникают через 5-10 лет от начала заболевания и отмечаются в 97,5% случаев всех диабетических больных.
Наиболее тяжелой формой поражения является пролиферативная диабетическая ретинопатия (ПДР), приводящая, как правило, к инвалидизации. По данным ряда авторов пролиферативная ретинопатия глаз развивается более чем у 40% больных.
Ретинальные сосудистые осложнения проявляются как у больных с инсулинозависимым, так и инсулиннезависимым сахарным диабетом.
Симптомы диабетической ретинопатии
Диабетическая ретинопатия сетчатки протекает безболезненно, и на ранних стадиях заболевания пациент может не замечать снижения зрения.
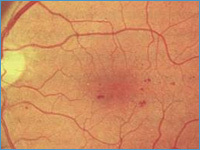
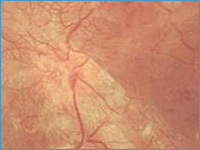
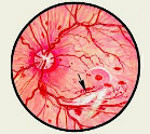
Возникновение внутриглазных кровоизлияний сопровождается появлением перед глазом пелены и плавающих темных пятен, которые обычно через некоторое время бесследно исчезают. В большинстве случаев внутриглазные кровоизлияния приводят к быстрой и полной потере зрения (рис.
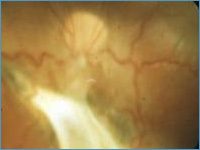
2) в результате образования в стекловидном теле витреретинальных тяжей с последующей тракционной отслойкой сетчатки глаза. Развитие отека центральных отделов сетчатки (см.
строение глаза), ответственных за чтение и способность видеть мелкие предметы, также может вызывать ощущение пелены перед глазом (рис. 3). Характерно появление затруднений при выполнении работы на близком расстоянии или чтении.
Профилактика слепоты при диабете
Большинство больных при длительности заболевания свыше 10 лет имеют те или иные признаки поражения глаза при сахарном диабете. Тщательный контроль уровня глюкозы в крови, соблюдение необходимой диеты и ведение здорового образа жизни позволяют уменьшить, но не исключают риск слепоты от глазных осложнений диабета.
Факторы риска развития диабетической ретинопатии:
- продолжительность диабета,
- некомпенсированный сахарный диабет (неудовлетворительный контроль гликемии),
- беременность,
- генетическая предрасположенность.
Наиболее верный путь предупреждения слепоты — строгое соблюдение периодичности осмотров глазного дна офтальмологом.
Необходимая периодичность осмотров больных сахарным диабетом офтальмологом
| ВРЕМЯ НАЧАЛА ДИАБЕТА | СРОК ПЕРВОГО ОСМОТРА |
| Возраст до 30 лет | Через 5 лет |
| Возраст старше 30 лет | При постановке диагноза |
| Беременность | Первый триместр* |
| РЕЗУЛЬТАТЫ ОСМОТРА | ПЕРИОДИЧНОСТЬ ПОВТОРНЫХ ОСМОТРОВ |
| Отсутствие ДР | Ежегодно |
| Непролиферативная диабетическая ретинопатия | 4-6 мес. |
| Пролиферативная , препролиферативная ДР или диабетический макулярный отек | Назначается лазерное лечение, периодичность между этапами проведения которого колеблется от 2-3 недель до 4-6 мес. |
Назначается лазерное лечение, периодичность между этапами проведения которого колеблется от 2-3 недель до 4-6 мес.
* — при беременности повторные осмотры проводятся каждый триместр даже при отсутствии изменений со стороны глазного дна.
При неожиданном снижении остроты зрения или появлении у больных диабетом каких-либо других жалоб на зрение, обследование должно быть проведено немедленно, вне зависимости от сроков очередного визита к офтальмологу.
Только специалист может определить степень диабетического поражения органа зрения.
Вам проведут все необходимые обследования с помощью современного высокоточного оборудования.
Классификация диабетической ретинопатии
В настоящее время в большинстве европейских стран используется классификация, предложенная Е. Kohner и М. Porta (1991).
Она проста и удобна в практическом применении, и вместе с тем, в ней четко определены степени ретинопатии, стадийность процесса диабетического поражения сетчатки.
Очень важно, что, пользуясь этой классификацией, можно достаточно точно установить, когда, на каком этапе диабетического поражения сетчатки, нужно проводить лазерную коагуляцию сетчатки. Согласно этой классификации выделяются три основные формы (стадии) ретинопатии.
| I. Непролиферативная диабетическая ретинопатия глаз характеризуется наличием в сетчатке патологических изменении в виде микроаневризм, кровоизлияний, отека сетчатки, экссудативных очагов. Кровоизлияния имеют вид небольших точек или пятен округлой формы, темного цвета, локализуются в центральной зоне глазного дна или по ходу крупных вен в глубоких слоях сетчатки. Также возникают кровоизлияния штрихообразного вида. Твердые и мягкие экссудаты локализуются, в основном, в центральной части глазного дна и имеют желтый или белый цвет, четкие или расплывчатые границы. Важным элементом непролиферативной диабетической ретинопатии является отек сетчатки, локализующийся в центральной (макулярной) области или по ходу крупных сосудов. |
| II. Препролиферативная диабетическая ретинопатия характеризуется появлением венозных (выраженное расширение и неравномерность калибра вен, их четкообразность и извитость, сосудистые петли) и интраретинальных микрососудистых аномалий (ИРМА), большим количеством твердых и ватообразных экссудатов, множеством крупных ретинальных геморрагий. Выраженность этих изменений напрямую связана с риском развития пролиферации. |
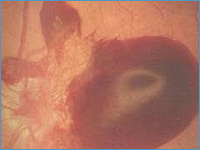
III. Пролиферативная ретинопатия сетчатки характеризуется двумя видами пролиферации – сосудистой и фиброзной. Пролиферация, как правило, формируется в области диска зрительного нерва (ДЗН) или по ходу сосудистых аркад, но может располагаться в любых других участках глазного дна. Новообразованные сосуды растут по задней поверхности стекловидного тела.
Несостоятельность стенки новообразованных сосудов и их тракция ведет к частым геморрагиям, как преретинальным, так и к кровоизлияниям в стекловидное тело. Рецидивирующие кровоизлияния, происходящие вследствие прогрессирования задней отслойки стекловидного тела, и пролиферация глиальных клеток ведут к образованию витреоретинальных тракций, которые могут вызвать отслойку сетчатки.
Пролиферативная диабетическая ретинопатия по такому сценарию может развиваться с различной скоростью — от 3-4 месяцев до нескольких лет. Но, как правило, процесс самостоятельно не останавливается. Острота зрения на этой стадии не отражает тяжести процесса, происходящего на глазном дне.
Довольно часто пациенты, обращающиеся по поводу ухудшения зрения на одном глазу, не подозревают о более тяжелой стадии ретинопатии сетчатки на другом глазу. Патологические изменения идут параллельно в обоих глазах, один глаз лишь несколько опережает другой по клиническим проявлениям.
Степень выраженности фиброза (и витреоретинальных тракций) имеет большое значение для наблюдения за развитием процесса и решения вопроса о целесообразности проведении хирургического лечения лазеркоагуляции сетчатки.
Факторы риска значительного снижения зрения
Диабетическая катаракта. Истинная диабетическая катаракта встречается чаше у детей и молодых людей, чем у пожилых, чаще у женщин, чем у мужчин, и, как правило, бывает двусторонней.
В отличие от возрастной, диабетическая катаракта, прогрессирует очень быстро и может развиться в течение 2–3 месяцев, нескольких дней и даже часов (при диабетическом кризе).
В диагностике диабетической катаракты большое значение имеет биомикроскопия, позволяющая выявить хлопьевидные беловатые помутнения в самых поверхностных субэпителиальных слоях хрусталика, помутнения под задней капсулой, субкапсулярные вакуоли в виде темных, оптически пустых, круглых или овальных зон. Однако в отличие от слепоты при ретинопатии слепота при диабетической катаракте поддается хирургическому лечению.
Неоваскулярная глаукома – это вторичная глаукома, обусловленная пролиферацией новообразованных сосудов и фиброзной ткани в углу передней камеры и на радужке.
В ходе своего развития эта фиброваскулярная мембрана сокращается, что приводит к формированию больших по протяженности гониосинехий и к некупируемому повышению внутриглазного давления.
Вторичная глаукома встречается относительно часто, при ее выраженном развитии плохо поддается лечению и приводит к необратимой слепоте.
Диагностика диабетических поражений органа зрения
Диагностика диабетической ретинопатии должна проводится на современном высокоточном оборудовании и включать следующие исследования:
- определение остроты зрения, что позволяет определить состояние центральной области сетчатки,
- исследование поля зрения (компьютерная периметрия), для определения состояния сетчатки на периферии,
- исследование переднего отрезка глазного яблока (биомикроскопия), что позволяет определить состояние радужной оболочки и хрусталика,
- исследование угла передней камеры (гониоскопия),
- исследование поля зрения (компьютерная периметрия),
- измерение внутриглазного давления (тонометрия).
Если позволяет уровень внутриглазного давления, то дальнейшие исследования проводятся при медикаментозно расширенном зрачке.
- биомикроскопия хрусталика и стекловидного тела,
- электрофизиологические методы исследования для определения функционального состояния зрительного нерва и сетчатки,
- ультразвуковое исследование (сканирование) органа зрения для определения состояния стекловидного тела. Это исследование особенно важно при наличии помутнений в оптических средах, при которых офтальмоскопия глазного дна затруднена.
- исследование глазного дна (офтальмобиомикроскопия), что позволяет выявить состояние сетчатки и ее взаимоотношения со стекловидным телом, определить качественные изменения сетчатой оболочки и их локализацию. Офтальмобиомикроскопия должна проводиться с обязательной регистрацией и фотографированием полученных данных, что дает возможность получить документальную информацию о состоянии глазного дна, степени ретинопатии и достоверные результаты эффективности назначенного лечения.
В процессе исследования выявляются изменения сетчатки, указывающие на наличие ретинопатии с риском прогрессирующего поражения и слепоты, свидетельствующие о вероятности неблагоприятного исхода на протяжении следующего года.
Результаты перечисленных исследований позволят нашему специалисту рекомендовать необходимое Вам лечение для предупреждения потери зрения.
Основные принципы лечения диабетической ретинопатии
На всех стадиях диабетической ретинопатии должно проводиться лечение основного заболевания, направленное на коррекцию метаболических нарушений.
Согласно данным многих клинических и экспериментальных работ существует четкая корреляция между степенью компенсации гликемии и развитием диабетической ретинопатии.
Завершившееся в 1993 году в США исследование влияния степени контроля метаболических нарушений у больных сахарным диабетом на развитие микрососудистых осложнений показало, что чем лучше проводился контроль гликемии, тем меньше были риск и частота развития диабетической ретинопатии.
Поэтому в настоящее время основным способом профилактики диабетической ретинопатии является поддержание длительной и максимально стабильной компенсации сахарного диабета. Строгий контроль уровня гликемии и адекватная терапия сахарного диабета должны быть организованы как можно раньше от начала заболевания.
Использование в лечебных или профилактических целях для оказания влияния на диабетические изменения глазного дна таких ангиопротекторов как трентал, диваскан, доксиум, дицинон, ангинин признано малоэффективным, особенно на фоне неудовлетворительной компенсации углеводного обмена.
По этой причине в системе здравоохранения большинства стран со страховой организацией медицины консервативная терапия диабетической ретинопатии не проводится и общепринятыми методами лечения больных с ДР являются системное ведение диабета, лазеркоагуляция сетчатки и хирургическое лечение глазных осложнений диабета.
Подробнее о лазерных и хирургических методах лечения Вы можете ознакомиться здесь
Диабетическая ретинопатия
06.05.2020
Содержание статьи:
Патология регистрируется более чем у 80% пациентов с сахарным диабетом 1 или 2 типа. Симптомы диабетической ретинопатии проявляются не сразу, поэтому болезнь требует пристального внимания медиков и обязательного комплексного лечения, чтобы не допустить тяжелейшего офтальмологического последствия – слепоты.
Определение и особенности возникновения
Диабетическая ретинопатия – деструктивное поражение сосудистой сетки внутренней оболочки глаза (сетчатки), вследствие прогрессирующего сахарного диабета. Такой вид офтальмонарушений относится к тем, что развиваются как осложнения других заболеваний и называются фоновыми.
Офтальмологическая патология возникает из-за глубоких нарушений процессов метаболизма на клеточном уровне, характерных для диабетиков.
Сахарный диабет — это состояние, при котором существует постоянный дефицит инсулина, отвечающего за круговорот глюкозы в крови.
В результате инсулиновой недостаточности содержание сахара в крови становится стабильно завышенным. Такое явление называется гипергликемией.
Гипергликемия провоцирует другое патологическое состояние, вызванное негативным влиянием переизбытка сахара – глюкозотоксичность.
Выражается оно в том, что на фоне патологических соединений глюкозы и структурных молекул клеток эпителия, происходит постепенная деструкция сосудов, отягощенная излишней выработкой тромбоцитов, эндотелинов. Возрастает влияние окислительных реакций, способствующее активному росту токсичных радикалов.
В сосудистом русле образуются микроскопические тромбы, препятствующие транспортировке кислорода. В результате нарушается внутриклеточный обмен, стенки капилляров истончаются и растягиваются, возникает явление гипоксии.
Негативный патогенез сахарного диабета приводит к выраженным нарушениям обмена веществ, сказывающихся на всех органах, но, в первую очередь, на глазах.
Сетчатка – многослойная и весьма чувствительная структура, поэтому её сосудистая деградация при сахарном диабете в подавляющем большинстве случаев неизбежна.
Риск потери зрения у пациентов с инсулиновой недостаточностью в 25 раз выше, чем у здоровых людей. Лечение необходимо начинать как можно раньше, заведомо пройдя диагностическое обследование.
Стадии развития
В патогенезе выделяют 3 стадии диабетической ретинпатии:
-
Непролиферативная. На этом этапе образуются точечные кровоизлияния, микроаневризмы – результат повышенной проницаемости и хрупкости капиллярной сетки.
Не редко образование мягкого экссудата, макулярного отёка вследствие попадания крови в центральный радиус сетчатки.
Симптоматику на непролиферативной стадии диабетической ретинопатии наблюдают, в основном, у пациентов, страдающих инсулинодефицитом более 10 лет и не входящих в группы риска.
-
Препролиферативная. На этой стадии диабетической ретинопатии изменения уже более глубокие, выражающиеся в окклюзии артериол, нарушениях венозного кровотока, образовании субтотальных геморрагий.
-
Пролиферативная. Связана с неоваскуляризацией сетчатки и других структур глазного яблока, явлением гемофтальма с риском частых рецидивов. Формируются очаги фиброза и витреоретинальных натяжений, приводящих к отслоению внутренней оболочки глаза.
При инсулинозависимой форме основного заболевания стадии диабетической ретинопатии прогрессируют довольно быстро и часто диагностируется уже в пролиферативном состоянии. Диабетики 2 типа не редко страдают макулопатией, т.е. нарушениями, сосредоточенными в центральном пятне сетчатки – макуле.
Симптомы
Диабетическая ретинопатия коварна отсутствием явной клинической картины на начальном этапе развития. При этом симптомы диабетической ретинопатии таковы, что объективного нарушения зрения не ощущается, за исключением состояния макулярного отёка, при котором присутствует размытость, неясность видения.
В большинстве случаев болезнь даёт о себе знать на второй или третьей стадии, и выражается в:
- помутнении, раздвоенности видения;
- неверном восприятии формы, размеров или цвета предметов;
- фотопсии;
- появлении скотом, пятен.
Симптомы диабетической ретинопатии характерны, как правило, для обоих глаз, но возможно, что интенсивность их проявления для каждого зрительного аппарата будет разной.
Тяжелое течение заболевания обусловлено тем, что симптомы диабетической ретинопатии неизбежно усугубляются, приводя к постепенной потере зрения вплоть до полной утраты зрительной функции. Лечение в этом случае требует немедленного хирургического вмешательства и длительной реабилитации.
Факторы риска и возможные осложнения
Диабетическая ретинопатия глаза – частое сопутствующее заболевание диабетиков, однако протекающее не всегда одинаково. Существуют определенные факторы, влияющие на то, как быстро и интенсивно проявляются симптомы диабетической ретинопатии и развивается патогенез.
К ним относят:
- высокий уровень АД;
- избыток холестерина/глюкозы в крови;
- длительность сахарного диабета (чем дольше годовой стаж основного заболевания, тем выше вероятность возникновения офтальмологических патологий);
- беременность (в связи с интенсивной перестройкой организма в этот период, стадии диабетической ретинопатии довольно быстро сменяют одна другую, неизбежно сказываясь на качестве зрения);
- курение, употребление алкоголя.
Пациенты, находящиеся в группах риска, склонны к тому, что диабетическая ретинопатия будет развиваться в тяжелой форме (препролиферативная, пролиферативная стадии диабетической ретинопатии) и может привести к глубоким осложнениям, самые опасные из которых – глаукома, отслойка сетчатки.
С этой статьей читают: Фоновая (вторичная) ретинопатия
Патологические поражения глаз, вызванные деструкцией/дисфункцией кровеносных сосудов сетчатки, называются ретинопатией. Заболевания возникают в силу невоспалительных процессов идеопатической…
Подробнее >> Ретинопатия
Люди, страдающие сахарным диабетом 1 или 2 типа, не понаслышке знают о том, что такое ретинопатия глаз. Однако существуют и другие причины, из-за которых ретинопатия считается довольно распространенным…
Подробнее >> Катаракта и сахарный диабет
В группе повышенного риска развития катаракты находятся все пациенты, страдающие сахарным диабетом. При этом помутнение хрусталика связано со способностью глаза (наряду со всеми клетками головного мозга) поглощать из крови глюкозу напрямую, без участия инсулина.
Подробнее >> Лечение диабетической ретинопатии
Диабетическая ретинопатия является тяжелой болезнью глаз у людей с сахарным диабетом. Заболевание…
Подробнее >>
Диабетическая ретинопатия
Диабетическая ретинопатия – специфическая ангиопатия, поражающая сосуды сетчатой оболочки глаза и развивающаяся на фоне длительного течения сахарного диабета. Диабетическая ретинопатия имеет прогрессирующее течение: в начальных стадиях отмечается размытость зрения, пелена и плавающие пятна перед глазами; в поздних – резкое снижение или потеря зрения. Диагностика включает проведение консультаций офтальмолога и диабетолога, офтальмоскопии, биомикроскопии, визометрии и периметрии, ангиографии сосудов сетчатки, биохимического исследования крови. Лечение диабетической ретинопатии требует системного ведения диабета, коррекции метаболических нарушений; при осложнениях – интравитреального введения препаратов, проведения лазеркоагуляции сетчатки или витрэктомии.
Диабетическая ретинопатия является высокоспецифическим поздним осложнением сахарного диабета, как инсулинозависимого, так и инсулиннезависимого типа.
В офтальмологии диабетическая ретинопатия выступает причиной инвалидности по зрению у пациентов с сахарным диабетом в 80-90% случаев. У лиц, страдающих диабетом, слепота развивается в 25 раз чаще, чем у других представителей общей популяции.
Наряду с диабетической ретинопатией, люди, страдающие сахарным диабетом, имеют повышенный риск возникновения ИБС, диабетической нефропатии и полинейропатии, катаракты, глаукомы, окклюзии ЦАС и ЦВС, диабетической стопы и гангрены конечностей.
Поэтому вопросы лечения сахарного диабета требуют мультидисциплинарного подхода, включающего участие специалистов эндокринологов (диабетологов), офтальмологов, кардиологов, подологов.
Диабетическая ретинопатия
Механизм развития диабетической ретинопатии связан с повреждением ретинальных сосудов (кровеносных сосудов сетчатки): их повышенной проницаемостью, окклюзией капилляров, появлением новообразованных сосудов и развитием пролиферативной (рубцовой) ткани.
Большинство пациентов с длительным течением сахарного диабета имеют те или иные признаки поражения глазного дна. При длительности течения диабета до 2-х лет диабетическая ретинопатия в той или иной степени выявляется у 15% пациентов; до 5 лет – у 28% больных; до 10-15 лет – у 44-50%; около 20-30 лет – у 90-100%.
Факторы риска
К основным факторам риска, влияющим на частоту и скорость прогрессирования диабетической ретинопатии, относят:
Развитию и прогрессированию ретинопатии могут способствовать пубертатный возраст, беременность, наследственная предрасположенность, курение.
С учетом изменений, развивающихся на глазном дне, различают непролиферативную, препролиферативную и пролиферативную диабетическую ретинопатию.
Повышенный, плохо контролируемый уровень сахара крови приводит к повреждению сосудов различных органов, в т. ч. сетчатки.
В непролиферативной стадии диабетической ретинопатии стенки ретинальных сосудов становятся проницаемыми и хрупкими, что приводит к точечным кровоизлияниям, образованию микроаневризм — локальному мешотчатому расширению артерий.
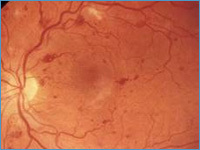
Через полупроницаемые стенки из сосудов в сетчатку просачивается жидкая фракция крови, приводя к ретинальному отеку. В случае вовлечения в процесс центральной зоны сетчатки развивается макулярный отек, что может привести к снижению зрения.
В препролиферативной стадии развивается прогрессирующая ишемия сетчатки, обусловленная окклюзией артериол, геморрагические инфаркты, венозные нарушения.
Препролиферативная диабетическая ретинопатия предшествует следующей, пролиферативной стадии, которая диагностируется у 5-10% пациентов с сахарным диабетом.
К способствующим факторам развития пролиферативной диабетической ретинопатии относят близорукость высокой степени, окклюзию сонных артерий, заднюю отслойку стекловидного тела, атрофию зрительного нерва.
В этой стадии вследствие кислородной недостаточности, испытываемой сетчаткой, в ней для поддержки адекватного уровня кислорода начинают образовываться новые сосуды. Процесс неоваскуляризации сетчатки приводит к повторяющимся преретинальным и ретровитреальным кровоизлияниям.
В большинстве случаев незначительные кровоизлияния в слои сетчатки и стекловидное тело рассасываются самостоятельно.
Однако при массивных кровоизлияниях в полость глаза (гемофтальме) возникает необратимая фиброзная пролиферация в стекловидном теле, характеризующаяся фиброваскулярными сращениями и рубцеванием, что в итоге приводит к тракционной отслойке сетчатки. При блокировании путей оттока ВГЖ развивается вторичная неоваскулярная глаукома.
Заболевание развивается и прогрессирует безболезненно и малосимптомно – в этом заключается ее главное коварство. В непролиферативной стадии снижение зрения субъективно не ощущается. Макулярный отек может вызывать ощущение размытости видимых предметов, затруднение чтения или выполнения работы на близком расстоянии.
В пролиферативной стадии диабетической ретинопатии, при возникновении внутриглазных кровоизлияний перед глазами появляются плавающие темные пятна и пелена, которые через некоторое время исчезают самостоятельно. При массивных кровоизлияниях в стекловидное тело резко наступает снижение или полная потеря зрения.
Пациентам с сахарным диабетом необходим регулярный осмотр офтальмолога с целью выявления начальных изменений сетчатки и профилактики пролиферирующей диабетической ретинопатии.
С целью скрининга диабетической ретинопатии пациентам проводится визометрия, периметрия, биомикроскопия переднего отрезка глаза, биомикроскопия глаза с линзой Гольдмана, диафаноскопия структур глаза, тонометрия по Маклакову, офтальмоскопия под мидриазом.
Наибольшее значение для определения стадии диабетической ретинопатии имеет офтальмоскопическая картина. В непролиферативной стадии офтальмоскопически обнаруживаются микроаневризмы, «мягкие» и «твердые» экссудаты, кровоизлияния.
В пролиферативной стадии картина глазного дна характеризуется интраретинальными микрососудистыми аномалиями (артериальными шунтами, расширением и извитостью вен), преретинальными и эндовитеральными кровоизлияниями, неоваскуляризацией сетчатки и ДЗН, фиброзной пролиферацией.
Для документирования изменений на сетчатке выполняется серия фотографий глазного дна с помощью фундус-камеры.
При помутнениях хрусталика и стекловидного тела вместо офтальмоскопии прибегают к проведению УЗИ глаза. С целью оценки сохранности или нарушения функций сетчатки и зрительного нерва проводятся электрофизиологические исследования (электроретинография, определение КЧСМ, электроокулография и др.). Для выявления неоваскулярной глаукомы выполняется гониоскопия.
Важнейшим методом визуализации сосудов сетчатки выступает флюоресцентная ангиография, позволяющая регистрировать кровоток в хореоретинальных сосудах. Альтернативой ангиографии может служить оптическая когерентная и лазерная сканирующая томография сетчатки.
Для определения факторов риска прогрессирования диабетической ретинопатии проводится исследование уровня глюкозы крови и мочи, инсулина, гликозилированного гемоглобина, липидного профиля и др. показателей; УЗДГ почечных сосудов, ЭхоКГ, ЭКГ, суточное мониторирование АД.
В процессе скрининга и диагностики необходимо ранее выявление изменений, указывающих на прогрессирование ретинопатии и необходимость проведения лечения с целью предупреждения снижения или потери зрения.
Наряду с общими принципами лечения ретинопатий терапия включает коррекцию метаболических нарушений, оптимизацию контроля за уровнем гликемии, АД, липидного обмена. Поэтому на данном этапе основная терапия назначается эндокринологом-диабетологом и кардиологом.
Осуществляется тщательный контроль уровня гликемии и глюкозурии, подбор адекватной инсулинотерапии сахарного диабета; производится назначение ангиопротекторов, гипотензивных средств, антиагрегантов и др. С целью лечения макулярного отека выполняются интравитреальные инъекции стероидов.
Пациентам с прогрессирующей диабетической ретинопатией показано проведение лазерной коагуляции сетчатки. Лазеркоагуляция позволяет подавить процесс неоваскуляризации, добиться облитерации сосудов с повышенной ломкостью и проницаемостью, предотвратить риск отслойки сетчатки.
В лазерной хирургии сетчатки при диабетической ретинопатии используются несколько основных методов. Барьерная лазеркоагуляция сетчатки предполагает нанесение парамакулярных коагулятов по типу «решетки», в несколько рядов и показана при непролиферативной форме ретинопатии с макулярным отеком.
Фокальная лазерная коагуляция применяется для прижигания микроаневризм, экссудатов, мелких геморрагий, выявленных в ходе ангиографии.
В процессе панретинальной лазерной коагуляции коагуляты наносятся по всей зоне сетчатки, за исключением макулярной области; этот метод в основном применяется на препролиферативной стадии для предупреждения ее дальнейшего прогрессирования.
При помутнении оптических сред глаза альтернативой лазеркоагуляции служит транссклеральная криоретинопексия, основанная на холодовой деструкции патологических участков сетчатки.
В случае тяжелой пролиферативная диабетической ретинопатии, осложненной гемофтальмом, тракцией макулы или отслойкой сетчатки, прибегают к выполнению витрэктомии, в ходе которой удаляется кровь, само стекловидное тело, рассекаются соединительнотканные тяжи, прижигаются кровоточащие сосуды.
Тяжелыми осложнениями диабетической ретинопатии могут стать вторичная глаукома, катаракта, отслойка сетчатки, гемофтальм, значительное снижение зрения, полная слепота. Все это требует постоянного наблюдения пациентов с сахарным диабетом эндокринологом и офтальмологом.
Большую роль в предотвращении прогрессирования диабетической ретинопатии играет правильно организованный контроль уровня сахара крови и артериального давления, своевременный прием сахароснижающих и гипотензивных препаратов. Своевременное проведение профилактической лазеркоагуляции сетчатки способствует приостановке и регрессу изменений на глазном дне.
Ретинопатия диабетическая — симптомы и лечение
В этой статье мы расскажем вам:
Диабетическая ретинопатия — это не самостоятельная болезнь, а осложнение диабета, которое поражает сетчатку глаза и может привести к слепоте, если не начать лечение. Оно развивается из-за повреждения кровеносных сосудов светочувствительной ткани в сетчатке.
Диабет — хроническая болезнь, при которой поджелудочная железа не вырабатывает достаточное количество инсулина или когда организм не может его перерабатывать.
Инсулин — гормон, регулирующий уровень содержания сахара в крови.
Частое следствие запущенного диабета — гипергликемия, или повышенный уровень содержания сахара в крови — со временем приводит к серьезному повреждению многих систем организма, особенно нервов и кровеносных сосудов.
Симптомы диабетической ретинопатии:
- Снижение остроты зрения;
- Нарушение цветовосприятия;
- Появление темных пятен перед глазами.
Поначалу она может вовсе не давать о себе знать и лишь незначительно ухудшать зрение. Осложнение может развиться у любого пациента с диабетом I или II типа. Чем дольше человек болеет диабетом и чем хуже контролирует уровень сахара в крови, тем выше вероятность развития диабетической ретинопатии.
Что приводит к диабетической ретинопатии?
Со временем повышенный уровень сахара в крови вызывает закупорку мелких сосудов сетчатки, усложняя её кровоснабжение. Из-за этого она начинает покрываться новыми сосудами, которые могут развиваться неправильно.
Кто обычно страдает ретинопатией? К факторам риска относят:
- Диабет;
- Отсутствие контроля за уровнем глюкозы в крови (гипергликемия);
- Высокое артериальное давление;
- Чрезмерный уровень холестерина;
- Курение.
Диабетическую ретинопатию делят на три типа:
- I стадия — непролиферативная (ранняя, фоновая). Самая распространённая форма, которая обычно не проявляется первые 8-10 лет заболевания. На этой стадии стенки сосудов сетчатки только начинают ослабевать, но глаз ещё не обрастает новыми сосудами. Не обнаруженная вовремя ранняя диабетическая ретинопатия прогрессирует по мере того, как блокируется кровоток, и может перейти в более тяжёлую форму;
- II стадия. Симптомы препролиферативной стадии: вены сетчатки расширяются, становятся извитыми и проницаемыми, кровоизлияния в глазном дне учащаются, могут становиться обильнее;
- III стадия — пролиферативная (прогессирующая) диабетическая ретинопатия. При этом типе поврежденные кровеносные сосуды закрываются, вызывая аномальный рост новообразованных кровеносных сосудов в сетчатке. Они хрупкие, поэтому их содержимое может выйти наружу при разрыве и заполнить стекловидное тело глаза.
В конце концов, рубцовая ткань от роста новых кровеносных сосудов может привести к отслойке сетчатки от задней части глаза. Если новые кровеносные сосуды мешают нормальному оттоку жидкости из глаза, повышается глазное давление.
Это может повредить зрительный нерв, который переносит изображения от вашего глаза к мозгу, и привести к глаукоме. Когда жидкость просачивается в сетчатку из сосудистых стенок, развивается диабетический макулярный отек (ДМО), который деформирует ткани и вызывает ухудшение зрения.
При отсутствии лечения ДМО может привести к полной потере центрального зрения.
Можно ли предотвратить диабетическую ретинопатию, если следить за уровнем сахара в крови?
Нет, но можно замедлить её развитие и не допустить потери зрения, если начать лечение на ранней стадии. Поэтому так важно регулярно наблюдаться у врача-офтальмолога — своевременная диагностика увеличивает шансы на сохранение зрения.
Для профилактики диабетической ретинопатии важно не запускать диабет:
- Следите за уровнем глюкозы и фиксируйте показатели несколько раз в день;
- Регулярно сдавайте анализы на кетоновые тела;
- Контролируйте артериальное давление;
- Пересмотрите своё питание, не курите и не употребляйте алкоголь;
- Сделайте физическую активность частью своей повседневной жизни — старайтесь давать себе по крайней мере 2,5 часа умеренной аэробной нагрузки каждую неделю. Отлично подойдёт ходьба;
- Принимайте назначенные эндокринологом лекарственные препараты или инсулин.
Для постановки диагноза специалисту понадобятся результаты следующих обследований:
- Визометрии — проверки остроты зрения;
- Периметрии — оценки периферического зрения;
- Биомикроскопии — изучения переднего отрезка глаза (роговицы, передней камеры, хрусталика, конъюнктивы и век);
- Офтальмоскопии — осмотра глазного дна через офтальмоскоп при расширенном зрачке или с использованием специальной линзы;
- Контактной тонометрии — измерения глазного давления.
Пациентам с сахарным диабетом обязательно нужно ежегодно проходить офтальмологический осмотр. Беременные с этой патологией должны обследоваться каждый триместр. Симптомы ухудшения и затуманенности зрение — повод для срочного визита к окулисту и немедленного лечения диабетической ретинопатии.
Как лечат диабетическую ретинопатию?
При макулярном отёке показано лечение диабетической ретинопатии с использованием специальных (анти-VEGF) препаратов, которые предотвращают образование новых сосудов, препятствуют прогрессированию заболевания, снимают отёк и улучшают зрение. Они вводятся в глаз инъекционно, количество и частота уколов зависит от стадии отёчного процесса.
При лечении некоторых стадий диабетической ретинопатии медикаментозного лечения недостаточно. В таких случаях проводится лазерная коагуляция сетчатки. С помощью лазера на поверхности сетчатки делают микроскопические ожоги, благодаря которым увеличивается поступление кислорода, слабые кровеносные сосуды запаиваются (коагулируются).
Коагуляция проводится в несколько подходов (обычно 4-6), между которыми должно пройти не меньше месяца. Один сеанс длится 10-40 минут. Это не вызывает болезненных ощущений, пациент только видит вспышки света и слышит щелчки. При этом лечении не требуется длительного восстановления: уже через час после него вы самостоятельно отправляетесь домой.
Процедура способствует укреплению сосудов и сетчатки глаза. Коагуляция не улучшает зрение, а останавливает его ухудшение. Патологические изменения стенок кровеносных сосудов носят рецидивирующий характер и, как правило, проявляются повторно. Терапия способна лишь замедлить этот процесс.
Основные методы коррекции:
- Барьерная лазерная коагуляция околомакулярной зоны показана для лечения первой (непролиферативной) стадии с макулярным отёком;
- Панкоагуляция (панретинальная лазерная коагуляция сетчатки, ПРЛК) — нанесение микроожогов с помощью лазера на поражённые участки сетчатки, за исключением макулярной области. Такой вид операции обычно выполняют при второй стадии диабетической ретинопатии с обширной ишемией сосудов. Правильно и вовремя выполненная ПРЛК — действенный способ лечения диабетической ретинопатии;
- Фокальная лазерная коагуляция (ФЛК) проводится на участках, где есть микроаневризмы, кровоизлияния, признаки несостоятельности стенок сосудов;
В особо тяжёлых случаях (при постоянных кровоизлияниях, наличии спаек, при отслойке сетчатки) приходится прибегать к субтотальной витрэктомии — почти полному удаление стекловидного тела и задней пограничной мембраны, которая прикреплена по окружности диска зрительного нерва.


 06.05.2020
06.05.2020 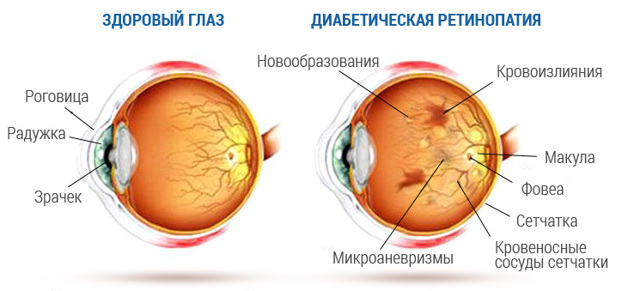
 Для профилактики диабетической ретинопатии важно не запускать диабет:
Для профилактики диабетической ретинопатии важно не запускать диабет: