Глаза являются одним из самых чувствительных органов человека. Их можно назвать своеобразным отростком мозга, потому что в каждом глазном яблоке имеется огромное количество нервных окончаний, которые воспринимают информацию об окружающем мире. При различных заболеваниях могут возникать неприятные ощущения в глазах, в том числе и колющая боль.
Причины колющей боли в глазу
Покалывания в глазу может быть связано с различными причинами. При этом сами ощущения могут быть как незначительными, так и довольно существенными и приводить к дискомфорту. Чаще всего колющая боль в глазу возникает в результате:
- Переутомления мышечного аппарата глазного яблока, в том числе на фоне неправильно подобранных контактных линз или очков;
- Головной боли, которая связана с переутомлением, хроническим стрессом и другими внешними причинами;
- Травмы глаза;
- Патологии органов оптической системы;
- Проникновения инородного предмета в глаз (чаще всего это требует медицинской помощи в кабинете офтальмолога).
Вне зависимости от причины появления колющей боли в глазу, не стоит игнорировать этот симптом, так как таким образом организм сигнализирует о проблеме.
Заболевания глаз, приводящие к колющей боли
Среди офтальмологических проблем, которые могут приводить к появлению этого симптома, выделяют:
- Закрытоугольную глаукому (боль при этом резкая и возникает внезапно);
- Отрытоугольная глаукома (болевые ощущения обычно умеренной интенсивности);
- Астигматизм (особенно при невозможности выполнить его коррекцию);
- Блефарит, сопровождающийся воспалением век (при этом также появляется ощущение инородного тела в глазу);
- Конъюнктивит (сопровождается неинтенсивной болью, а также зудом, гнойным отделяемым);
- Ячмень (при этом интенсивность колющей боли во многом зависит от стадии патологического процесса).
Методики лечения колющей глазной боли
При появлении этого неприятного симптома вне зависимости от причины желательно посетить офтальмолога. Врач после осмотра и обследования установит истинную причину появления колющей боли в глазу и посоветует терапию. Если выявлена серьезная патология, то для сохранения зрения может потребоваться даже хирургическое вмешательство.
Чем можно помочь?
Если у вас появилась колющая боль в глазу, то лучше придерживаться следующего алгоритма:
Важно отметить, что любая боль, а тем более в глазу, требует внимательного отношения к себе, так как сигнализирует о какой-то проблеме. Именно забота о своем здоровье поможет избежать некоторых травм, болезней и других отклонений в работе оптической системы.
Ощущение соринки в глазу: причины и лечение
Глазное яблоко чувствительно к любому внешнему воздействию. Наиболее уязвимой его частью является роговица, которая не окружена твёрдыми тканями и костями. Защитную функцию выполняет тонкий слой слёзной плёнки.
При его отсутствии на поверхности роговицы появляются микротрещины, которые и становятся причиной раздражения и ощущения инородного тела.
Схожую реакцию вызывает механическая травма или, действительно, попадание на роговицу крупных частиц пыли, что может усложнить диагностику заболевания.
Без специального оборудования определить, что стало причиной раздражения глаза, затруднительно. Косвенным признаком того, что в глаз попала соринка, является внезапное ощущение боли и дискомфорта при моргании.
Травмы глаз
Различают несколько видов травм глаза: ранение, тупая травма, химический ожог. Повреждения могут быть как поверхностными, так и проникающими, с инфицированием или без.
Попадание инородного тела
При попадании в глаз инородного тела степень травмирования глаза может быть разной: от раздражения роговицы до выраженного конъюнктивита, кератита, помутнения и разрыва роговицы. Чем дольше в глазу остаётся инородное тело, тем выше риск инфицирования и гнойного воспаления наружных и внутренних структур глазного яблока.
Как правило, речь идёт о попадании в глаз микрочастиц мусора, декоративной косметики, волоса, шерсти животных. При несоблюдении техники безопасности на производстве в глаз попадают мелкие фрагменты строительных материалов: кусочки металлической или древесной стружки, бетона, пластика.
Как поступить, если в глаз попало инородное тело? Попробовать удалить его самостоятельно или обратиться к специалисту? Соринки, ворсинки ткани, ресницы, как правило, удаляются самостоятельно при быстром моргании. Из-за раздражения начинается усиленная выработка слезы, которая вымывает инородное тело с роговицы, не повреждая её.
Если инородное тело находится в труднодоступном месте, например, в уголке глаза или застряло глубоко под веком, то разумнее обратиться к офтальмологу.
Если чувство соринки в глазу не проходит, то интуитивно возникает желание промыть глаза. Делать это в домашних условиях не рекомендуется, поскольку велик риск более глубокого травмирования роговицы и занесения инфекции.
Ушибы
При ушибах рекомендуется наложить на глаз повязку, а сверху приложить лёд. Это поможет уменьшить боль. Обезболивающим действием обладают некоторые виды глазных капель.
Ожоги
При химическом ожоге – то есть при попадании в глаза чистящих средств, клея, краски, иных производственных или бытовых жидкостей или испарений — в качестве первой помощи можно с большой осторожностью промыть глаза проточной водой, раскрыв пальцами оба века, и наклонив голову вниз и вбок – чтобы вода могла свободно стекать. После нужно наложить стерильную повязку и обязательно обратиться к врачу.
Ощущение, что в глазу что-то мешает, появляется при некоторых глазных заболеваниях, например, при конъюнктивите или синдроме сухого глаза. На самом деле в глазу нет инородного тела, а чувство дискомфорта появляется из-за раздражения роговицы, которое возникает в результате её недостаточного увлажнения и снабжения кислородом.
Если во время работы за компьютером, на открытом воздухе колет в глазу, ощущается резь и жжение, появляется чувство сухости или напротив, усиливается слезотечение, можно говорить о развитии синдрома сухого глаза (ССГ).
Заболевание характеризуется снижением качества и скорости выработки слезы и может привести к тяжёлым последствиям, вплоть до потери зрения. Нарушение работы зрительного аппарата провоцирует несколько факторов:
- работа в тяжёлых условиях, в офисах, на вредных производствах;
- использование контактных линз с низкой газопроницаемостью;
- неблагоприятная окружающая среда;
- экстремальные погодные условия;
- глазные заболевания;
- хирургические операции на глазах;
- возраст старше 45 лет.
Синдром сухого глаза (ксерофтальмия) опасен своими последствиями.
Без адекватного лечения заболевание переходит в хроническую форму, что не только снижает общее качество жизни, но и приводит к необратимым структурным изменениям глаза.
Обращаться к врачу надо при появлении нескольких симптомов сразу: ощущение, как будто в глазу застряла соринка, быстрая утомляемость глаз, снижение остроты или чёткости зрения.
Что нельзя делать при ощущении соринки в глазу?
Если появилось чувство «песка» в глазах, не надо тереть их руками или промывать водой. При попадании на раздражённую поверхность роговицы инфекции быстро развивается воспаление, которые может затронуть внутренние структуры глаза.
Возможные осложнения
Синдром сухого глаза трудно поддаётся лечению, если процесс запущен. Распространённым осложнением заболевания является эрозия роговицы, хроническое нарушение качества слёзной жидкости, что приводит к невозможности носить контактные линзы, водить автомобиль, выполнять определённые работы.
Офтальмологи отмечают, что синдрому сухого глаза меньше всего подвержены люди с крепким иммунитетом.
Соблюдение гигиены при ношении контактных линз, ограничение времени использования гаджетов и работы за компьютером, поддержание общего здоровья снижают риск возникновения сухости глаз.
Для снижения негативного влияния окружающей среды рекомендуется использовать увлажняющие капли на основе натуральных компонентов.
Препарат «Гилан» содержит гиалуроновую кислоту, которая является естественным источником увлажнения роговицы. Он относится к группе слезозаменителей, которые показывают эффективность в лечении ССГ. Раствор «Гилан» совместим со всеми видами контактных линз, защищает глаза от пересыхания, быстро снимает боль и раздражение при травмах роговицы.
Кератит
Оглавление
Кератит — это воспалительное заболевание роговицы глаза, которое проявляется болями в глазу, покраснениями, слезотечениями. Если вовремя не начать лечение, кератит приводит к помутнению роговицы вплоть до появления бельма и снижению зрения. О классификации, причинах, клинической картине, симптомах и лечении кератита глаза мы расскажем ниже.
Что за болезнь — кератит
Роговица — это передняя бессосудистая оболочка глаза. В норме это прозрачная, сферическая, блестящая и гладкая ткань с высокой чувствительностью. Роговица выполняет не только защитные функции — это главная преломляющая среда оптической системы глаза. Именно поэтому ее состояние во многом определяет остроту и четкость зрения.
Кератит глаза — воспалительное поражение роговицы. В зависимости от вида заболевания оно может быть следствием вирусной или бактериальной инфекции, травмы, аллергической реакции и др. Самые распространенные причины развития воспалительного кератита следующие:
- Повреждения глаз, которые приводят к нарушению целостности роговицы (посттравматический кератит).
- Бактериальные и грибковые поражения глаз. Из-за них на поверхности роговицы формируются язвы или гнойные инфильтраты. Возбудители — стрепто-, стафило-, пневмококки, кишечная палочка, хламидии и другие бактерии. Среди патогенных грибков чаще всего болезнь провоцируют аспергиллы и кандиды.
- Конъюнктивиты и их осложнения. В конъюнктивальной полости присутствует микрофлора, которая при поражении роговицы может вызвать воспалительный процесс. Если трогать глаза руками во время болезни, велик риск спровоцировать кератит.
- Вирусное повреждение. Самый популярный возбудитель кератита — герпес (60-70 % случаев). Также причиной может стать аденовирус, корь, оспа и другие вирусы.
- Аллергия.
- Ультрафиолетовое излучение (фотокератит).
- Авитаминоз (в частности нехватка витамина А).
- Индивидуальная чувствительность к контактным линзам или неправильное их использование.
- Некоторые болезни (артрит, болезнь Шегрена и др.).
Вот как кератит выглядит на фото.
Основываясь на том, насколько глубоко в ткани проник патологический процесс, выделяют поверхностный и глубокий кератит. Поверхностный уходит вглубь не более чем на 1/3 роговицы.
Такой кератит хорошо поддается лечению каплями и другими методами, проходит без последствий или оставляет легкое помутнение роговицы.
Глубокий кератит затрагивает всю роговицу, требует сложной терапии и может оставить после себя рубцовые изменения, которые негативно сказываются на зрении.
По месту локализации поражение подразделяют на:
- центральный кератит — повреждена роговица в зоне зрачка;
- парацентральный кератит — локализован в районе радужки;
- периферический кератит — затрагивает области за пределами радужки и зрачков.
Методы диагностики кератита
Подобрать адекватное лечение кератита можно только после выяснения причин появления заболевания. Главный инструмент диагностики — щелевая лампа: с ее помощью определяют глубину, распространенность, локализацию воспалительных очагов.
При подозрении на бактериальную, грибковую или вирусную природу заболевания назначаются бактериологические и цитологические исследования мазков с поверхности роговицы.
Может быть прописана флюоресцеиновая проба, чтобы проверить целостность эпителия, и аллергопроба для выявления аллергенов.
Симптомы кератита
- Болевые ощущения в глазах. Это наиболее распространенное проявление заболевания: человек чувствует резь, покалывания, возникает ощущение, что в глазах есть инородное тело.
- Покраснение склеры. Глаза краснеют, роговица становится тусклой.
- Светобоязнь. Яркий свет вызывает болезненные ощущения.
- Слезоточивость.
- Непроизвольное смыкание век (рефлекторный блефароспазм).
- Пониженная чувствительность роговицы.
При осмотре офтальмолог может заметить на роговице следы крови или лимфы. Из-за этих инфильтратов острый кератит может вызвать рубцевание ткани: это негативно скажется на зрении и может привести к необходимости операции.
Чем лечат кератит глаза
Кератит — заболевание с тяжелыми последствиями, поэтому лечение часто проводится в стационаре. При подборе подходящей терапии учитываются три фактора: причина заболевания, тяжесть симптомов и глубина поражения роговицы.
Медикаментозные препараты — прежде всего капли от кератита для взрослых пациентов — используются для лечения вирусного и бактериального типов заболевания. Также используются антисептики для эпителизации на роговой оболочке глаза.
Если на роговице формируются глубокие язвы, рубцы, глаукома, то необходима хирургическая помощь при кератите. Используются лазеро- и микродиатермокоагуляция, склерэктомия, трепанация склеры и другие операции.
Вот таблица, которая поможет подобрать правильные глазные капли и мази при кератите у взрослых.
| Тип кератита | Препараты для лечения |
| Бактериальный | Назначаются антибиотики («Офлоксацин», «Данцил», «Офтаквикс», «Офломелид», «Левофлоксацин»). Они закапываются в виде капель, закладываются в виде мазей. При серьезных поражениях роговицы при кератите назначаются инъекции в клетчатку вокруг глазного яблока или в конъюнктиву глаза. |
| Вирусный | Используются противовирусные препараты. Самые популярные — «Флореналь», «Пимафукорт», «Зовиракс», «Локоид», «Ацикловир». |
| Грибковый | Назначаются противогрибковые средства — «Пимафуцин», «Амфолип», «Амфотерицин В». |
| Аллергический | Врачи прописывают антигистаминные препараты. В глаза закапывают «Опатанол», «Визаллергол», «Аллергодил». Перорально назначаются «Кларитин», «Цитрин», «Лоратадин», «Зодак» и др. |
| Травматический | При травматическом кератите используют восстанавливающие капли и мази для быстрого восстановления роговицы, например «Корнерегель» и «Таурин». |
При легком течении кератита и своевременно начатом лечении инфильтраты расположены на поверхности, поэтому удается полностью восстановить прозрачность роговицы. При тяжелом протекании заболевания возможно ухудшение зрения. В любом случае окулисты рекомендуют обратиться к врачу при первых же ощущениях дискомфорта или рези в глазах, чтобы предотвратить развитие опасных заболеваний.
Медицинский центр Prima Medica
Глаза человека недостаточно защищены, и вполне реальна угроза проникновения в них предметов, которых там быть не должно: песчинка, небольшого размера насекомое, кусочек древесины, стекла или пластмассы и тому подобное. Ощущение инородного тела в глазу знакомо практически всем. Резкий порыв ветра и все глаза засыпаны песком.
Что делать, чтобы как можно скорее избавиться от такого дискомфорта, при этом, не навредив самому органу зрения?
Причины ощущения инородного тела в глазу
Это неприятное чувство дают нервные окончания, находящиеся на роговице глаза, которая является передним, защитным, слоем глазного яблока. Тканевые составляющие органа зрения просто испещрена нервными рецепторами – именно они и дают понять организму, что в глаз попало инородное тело, и поверхность глаза повреждена. Причины ощущения инородного тела в глазу могут быть такими: •
Физическая травма.
- Непосредственное попадание чужеродного предмета. Существует множество профессий, которые наиболее подвержены такому травмированию. Это лесорубы, камнетесы, столяры, сварщики и многие другие. Особенно повышает риск патологии отсутствие специальных защитных очков. Но это совсем не значит, что среднестатистический человек, не обремененный такой профессией, застрахован от получения ощущения инородного тела в глазу.
- Химическая травма глаза. Роговица может быть повреждена благодаря ее контакту с летучими химическими веществами (может быть получен химический ожег).
- Климатический аспект проблемы. Если на улице сильный ветер, то, по возможности, непогоду лучше переждать дома. Этого сделать не получается – необходимо постараться защитить свои глаза. В идеале — это надеть защитные очки.
- Причиной ощущения инородного тела в глазу могут стать линзы, которые современный человек носит достаточно активно. Спровоцировать дискомфорт может игнорирование элементарных правил их сберегания и ношения: плохое санирование, не очень аккуратное «одевание» и снятие. Могут появиться небольшие ранки, они то и побуждают возникновение такого ощущения.
- Нанести травму, вызывающую дискомфорт, могут и пары воды, капля кипятка или горячего масла. Небольшой точечный ожог способен создать неприятное ощущение. Потому необходимо быть очень аккуратными на кухне при работе с режущими предметами и горячими продуктами.
- Различные заболевания офтальмологического характера.
Симптомы ощущения инородного тела в глазу
Попав на глазную роговицу, чужеродный предмет приносит достаточно неприятный дискомфорт. Симптомы ощущения инородного тела в глазу:
- Повышенное слезоотделение.
- Наблюдается умеренная болезненность.
- Появляется ощущение жжения, покалывания.
- Чрезмерная раздражающая восприимчивость к дневному свету, проявляемая резью в роговице и слезливостью.
- Можно наблюдать гиперемию интересующей области.
- В некоторых случаях можно ощущать ухудшение четкости зрительного восприятия.
- Блефароспазм — неподконтрольное сокращение круговых глазных мышц. Часто является как ответная реакция организма на болевые проявления.
Некоторые предметы, например, стекло или металлическая стружка, при попадании в орган зрения могут не только повредить наружный эпителярный слой, но и более глубоко расположенные ткани (строму).
Такой ущерб более серьезен и при неоказании немедленной помощь провоцирует развитие воспалительного процесса, а в последствие отечность рогового слоя и гиперемию конъюнктивы. Если причина раздражения немедленно не устранена, может случиться инфицирование тканей.
В особо запущенных случаях, неоказание своевременной помощи способно вызвать необратимые некротические процессы в тканях, что неизменно приводит к полной или частичной потере зрения.
Такие симптомы способны себя проявлять и еще некоторое время после изъятия чужеродного предмета, вплоть до времени, когда полностью пропадет раздражение.
Диагностика ощущения инородного тела в глазу
В большинстве случаев диагностика ощущения инородного тела в глазу не представляет особых трудностей.
Само заключение о патологии основывается:
- На обработке жалоб пострадавшего.
- Результатах офтальмологического осмотра.
- Офтальмолог обычно очень аккуратно оттягивает, попеременно, верхнее и нижнее веко, чтобы убедиться в отсутствии инородных веществ в этих местах.
Если предмет проник глубоко, и разрушение затронуло не только слой эпителия, диагностика ощущения инородного тела в глазу несколько усложняется. В таком случае добавляются такие методы исследования:
- Тестирование на остроту зрения.
- Рентгенографический метод исследования глазной орбиты.
- Биомикроскопия – методика скрупулезного тестирования глазных тканей и структур глаза с использованием специально разработанной медицинской аппаратуры – щелевидной лампы.
- Диафаноскопия глаза и его придатков — просвечивание глазных тканей источником проходящего света.
- Ультразвуковая диагностика.
- Тестовая визуализация с применением офтальмоскопа.
- Гониоскопия – методика анализа угловой зоны передней камеры, запрятанной за полупрозрачной тканью роговицы (лимбом), который выполняют с использованием гониоскопа и специального щелевидного источника света.
Лечение ощущения инородного тела в глазу
Первое, что необходимо сделать, начиная лечение ощущения инородного тела в глазу – это аккуратно и быстро удалить чужеродный предмет из области глаза. Если это не особо тяжелый случай, который предусматривает немедленное вмешательство офтальмолога, то первую медицинскую помощь нужно оказать себе самостоятельно.
Для этого существует несколько способов удаления тела:
- Можно взять чистый носовой платок, который обязан быть у любого уважающего себя человека. И кончиком очень осторожно попытаться достать, предмет, выведя его за пределы глаза.
- Аналогично можно сделать и мокрым полотенцем.
- Особо «тонкослезым» людям можно постараться вымыть соринку слезой.
- Для этого случая подойдет и глубокий сосуд с чистой водой. Необходимо окунуть в него лицо: попробовать несколько раз под водой глаза то открывать, то закрывать. Такой метод даст возможность промыть глаза.
Если наблюдается более тяжелый случай поражения роговицы, то возникает необходимость использования анестетиков, специальных глазных капель, обладающих анестезирующим действием. Для этой роли подойдет, например, 0,25% раствор дикаина.
Дикаин – высокоэффективное сильное лекарственное средство, анестетик локального действия. По уровню активности существенно превышает показатели кокаина и новокаина.
Препарат прекрасно всасывается слизистой, но при этом отличается достаточно большой токсичностью, что в два раза выше данного параметра у кокаина и в десять, чем у новокаина.
Эта его характеристика и приводит к требованию особой осторожности в использовании дикаина.
Лекарственное средство вводят в пострадавший глаз по две – три капли.
При этом врач – офтальмолог может назначить, в зависимости от случая, различную концентрацию препарата: это может быть 0,25%, 0,5%, 1,0% или 2,0 % раствор, который еще дополнительно разводится 0,1% адреналина гидрохлоридом.
«Разбавитель» берется из расчета трех – пяти капель адреналина на 10 мл препарата дикаина. Полученная смесь используется либо как капли, либо как смазка слизистой оболочки глаза.
К противопоказаниям можно отнести общее тяжелое состояние больного или возраст пациента до 10 лет.
Данным раствором закапывают глаза и только после того, как начало действовать обезболивающее преступают к ликвидации попавшего в глаз предмета. Весь используемый для этой процедуры материал должен быть стерильным: дистиллированная вода, ватные тампоны. Тампон обмакивают в воде и очень аккуратно протирают им глаз. Движения должны быть плавными, в одном направлении.
Если присутствует ощущение инородного тела в глазу, но при этом причина визуально не видна, поскольку имеет небольшой размер, в поврежденный глаз капают специальные глазные капли, в состав которых входит специфическое подкрашивающее вещество флюоресцеин. Данный реактив дает возможность увидеть инородное тело и без труда его удалить.
После удаления, врач – офтальмолог оценивает степень поражения роговичного слоя. Если он незначителен, выписывается глазная мазь с антибиотиками, например, неомицин или неоспорин.
Повязки из неомицина (Neomycin) необходимо делать на протяжении двух – трех дней. Мазь наносят непосредственно на пораженный участок, можно немного выдавить на бинтовой тампон и уже его приложить к пораженному месту.
Бинт с мазью необходимо менять от одного до пяти раз в сутки (по назначению врача). Одноразово при концентрации 0,5% препарат можно применять в количестве от 25 до 50 г, если мазь имеет концентрацию в 2 %, доза снижается до 5 – 10 г.
При этом суточная дозировка соответственно не должна превышать цифр в 50 – 100 г (0,5% концентрация) и 10 – 20 г (при концентрации 2%).
К противопоказаниям применения данного препарата можно отнести индивидуальную непереносимость составляющих препарата, в том числе к другим аминогликозидам.
Неоспорин – препарат тонким слоем наносят на пораженный участок один – три раза в день. Сверху необходимо наложить повязку.
Использовать большие дозировки или большее число смен повязок не стоит – повысить эффективность все равно не удастся, а вот получить негативную побочную симптоматику вполне возможно.
Но если уж случайно получена передозировка лекарственного средства, необходимо в срочном порядке обратиться к своему лечащему врачу за помощью.
Если же поражение тканей роговицы значительно, то после удаления инородного предмета из глаза, доктор приписывает пострадавшему капли, которые позволяют расширять зрачок.
Одним из таких лекарственных средств может быть 1% раствор для закапывания атропина сульфат (сернокислая соль алкалоида атропина, используемая как спазмолитическое средство для купирования спастических процессов и позволяющая, при необходимости, получить медикаментозный мидриаз (расширения зрачков)). Параллельно с этим больному назначаются и глазные капли с антибиотиками.
- В этот период пострадавшему необходимо постоянно накладывать на глаз повязку, защищая его от внешней инфекционной нестерильной среды и раздражающего действия солнечного света.
- Курс лечения обычно занимает от трех до пяти дней.
- Если инородный предмет вошел достаточно глубоко в глазные ткани, вполне возможно, что возникнет необходимость в классическом микрохирургическом вмешательстве.
Желательно все — таки доверить удаление инородного тела профессионалам, так как самостоятельные попытки могут только навредить.
Зачастую такие действия впоследствии приводят к внутриглазной инфекции, на роговице могут образоваться грубые рубцы, ведущие за собой падение зрения.
Обратившись к врачу-офтальмологу в специализированную клинику, можно получить квалифицированную помощь амбулаторно, непосредственно в кабинете доктора. И это не займет у Вас очень много времени, зато при этом значительно выше вероятность оставить глаз и не потерять зрение.
Профилактика ощущения инородного тела в глазу
Что можно сказать по этому вопросу. Преимущественно чужеродное вещество попадает на роговицу в случае, когда не соблюдаются элементарные правила по технике безопасности. Поэтому профилактика ощущения инородного тела в глазу – это, прежде всего, не игнорирование, а выполнение всех правил, позволяющих защитить свое лицо, в том числе и глаза от негативного воздействия внешних факторов.
- В случае профессиональной необходимости, для защиты глаз необходимо использовать специальные защитные очки или шлем.
- Строго соблюдать всех правил техники безопасности.
- При климатических катаклизмах (сильный порывистый ветер, шторм) при малейшей возможности необходимо оставаться в защищенном помещении, если такого сделать не удается, необходимо защитить глаза аналогично как в предыдущих пунктах.
Не забывайте, во многом, Ваше здоровье в Ваших руках.
Прогноз ощущения инородного тела в глазу
Все зависит от степени и тяжести поражения, а так же от того насколько своевременно была оказана первая медицинская. Поэтому благоприятный прогноз ощущения инородного тела в глазу – это, прежде всего, слаженная работа пациента и офтальмолога.
Не раз уже звучало, что причины, когда появляется ощущение инородного тела в глазу, могут быть достаточно разные. Поэтому не стоит откладывать на потом поход к врачу – офтальмологу. Необходимо внимательно подойти и к выбору специализированной клиники, где окажут действительно профессиональную помощь, сведя к минимуму негативные последствия этого дискомфортного состояния.
Не затягивайте с обращением к специалисту, ведь потерять зрение гораздо легче, чем впоследствии его восстанавливать. И еще не факт, будет ли вообще этот шанс снова видеть!
Все новости Предыдущая Следующая
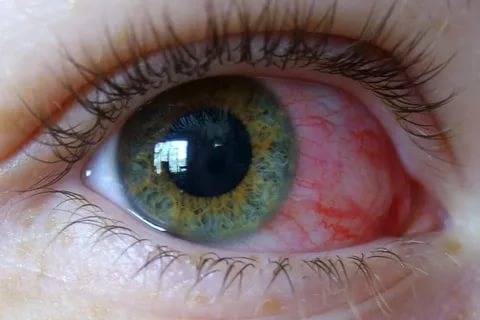
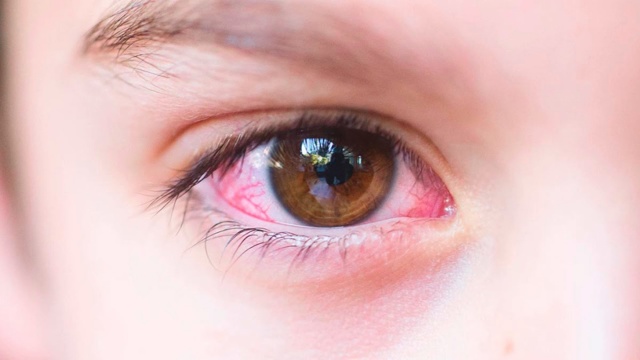
Красный глаз. Причины и лечение
Покраснение склеры может быть вызвано многими заболеваниями, не только офтальмологического характера, но другими системными болезнями. Среди наиболее частых причин красного глаза выделяют:
Конъюнктивит
Это воспаление слизистой оболочки глаза, вследствие попадания грибков, бактерий, инфекции или вследствие аллергической реакции. Сопровождается слезотечением, зудом, отёком.
Для лечения конъюнктивита используют капли, мази, лекарства для внутреннего приёма, в зависимости от происхождения заболевания.
Как правило, врач назначает антибактериальные препараты Эритромицин, Альбуцид, при отёках назначаются противовоспалительные препараты —Диклофенак, при аллергических реакциях — антигистаминные.
Также по усмотрению лечащего врача могут назначаться антибиотики. По согласованию с офтальмологом дополнительно можно использовать настой ромашки, так как он обладает антисептическим и противовоспалительным действием. При гнойных выделениях можно использовать настой шиповника, также по рекомендации врача.
Кератит
Это воспалительное заболевание роговой оболочки глаза, вызывающее повреждение ткани роговицы. Кератит развивается в результате инфицирования бактериями, вирусами или после травм. Сопровождается покраснением склеры, слезотечением, ухудшением зрения, светобоязнью.
Программу лечения при кератите назначает врач-офтальмолог исходя из причины заболевания. Это могут быть капли местного применения: антибактериальные (Флоксал), противовоспалительные (Наклоф), противовирусные и препараты, активизирующие эпителиализацию роговицы. Также курс лечения включает препараты для приёма внутрь, наружные мази.
Блефарит
Тяжёлое воспалительное заболевание краев век, которое сопровождается покраснением, гнойными выделениями, зудом, жжением. Как правило, болезнь развивается при сниженном иммунитете. Имеет несколько возможных причин:
- аллергия;
- вирусная инфекция;
- внутренние болезни организма;
- паразиты (демодекс).
Для лечения врач назначает местные противовоспалительные и антибактериальные препараты. Курс подбирается в зависимости от этиологии заболевания. Обычно используются Офлоксацин. Выполняется туалет глаза – блефаролосьон, блефарогель. Берется мазок и ресница.
Иридоциклит (передний увеит)
Это сложное заболевание радужной оболочки глаза, этиология которого многообразна. Врачи сходятся во мнении, что это заболевание может иметь вирусную, грибковую, бактериальную, аллергическую, аутоиммунную природу или провоцироваться другими внутренними причинами. Установлено, что наиболее подвержены иридоциклиту люди, перенёсшие вирусную инфекцию, и страдающие системными заболеваниями соединительной ткани. Часто является признаком системного заболевания и сочетается с другой патологией — циститы, уретриты (синдром Рейтера), заболевания позвоночника (болезнь Бехтерева), желудка (синдром Шегрена).
Заболевание сопровождается покраснением, болью, которая усиливается при прикосновении к органу зрения, слезоотделением, снижением зрения, ощущением пелены перед глазами.
Для лечения используется комплексная программа, которая включает препараты местного и общего значения по этиологии процесса.
Как правило, в программу входят противовоспалительные гормональные препараты (Дексаметазон), антибиотики по этиологии процесса, антисептики (Тобрекс, Окомистин), физиотерапия. При иридоциклите нельзя заниматься самолечением, необходимо срочно обращаться к врачу.
Эписклерит
Это воспалительное заболевание поверхностного слоя склеры. По симптоматике он схож с конъюнктивитом. Появляется покраснение, отёки, избыточное слезоотделение. Эписклерит может самостоятельно проходить спустя несколько недель, однако недолеченное заболевание может перейти в хроническую форму. Поэтому при появлении первых признаков стоит обратиться к офтальмологу. Рецидивирующее покраснение в одной из зон глаза говорит о хроническом течении процесса, который может быть самостоятельным и быть проявлением хронической инфекции или системного заболевания соединительной ткани (синдром Рейтера).
В зависимости от состояния больного врач назначает увлажняющие капли по типу искусственной слезы или непродолжительный курс гормонотерапии. В норме особое лечение эписклерита не требуется.
Острый приступ глаукомы
Покраснение глаз может быть симптомом серьёзной патологии — острого приступа глаукомы, который возникает у людей, страдающих закрытоугольной формой первичной глаукомы. Краснеет один глаз, второй остается интактным. Сопровождается покраснением слизистой оболочки, болью, иррадиирующей в половину головы со стороны больного глаза, в висок, в верхнюю челюсть. Сопровождается снижением зрения, расширением зрачка, появлением радужных кругов вокруг источника света, летающих черных мушек.
Чаще всего приступы возникают на фоне психоэмоционального стресса, длительной работы с наклоном головы вниз. Также сопровождаются резким повышением ВГД, глазное яблоко становится более плотным по сравнению с другим, при длительном отсутствии лечении происходит резкое сужение поля зрения с носовой стороны.
Необходимо срочно обратиться к врачу или вызвать скорую помощь. До прибытия скорой помощи рекомендуется принять мочегонный препарат Диакарб 0.25, закапывать 1% раствор пилокарпина через каждые полчаса.
Гипертония
«Красный глаз» может быть симптомом резкого подъема артериального давления (гипертонический криз). При этом краснеют оба глаза. Помимо покраснения наблюдаются также тошнота, головная боль, снижение зрения, ухудшение координации. Во избежание развития экстренного состояния — инсульта, необходимо немедленно вызвать скорую помощь.
Покраснение склеры при гипертонии устраняется путём лечения основного заболевания. Во время ожидания скорой помощи стоит принять таблетки для нормализации давления, которые пациент обычно принимает по назначению врача.
Сахарный диабет
Для сахарного диабета более характерны осложнения внутри глаза, катаракта, ретинопатия, повышение внутриглазного давления, но иногда отмечается отек и гиперемия конъюнктивы, как правило, сочетается с поражением сосудов глаза. При этом покраснение выступает как один из симптомов этого заболевания. Лечение – коррекция углеводного обмена. В качестве профилактики используются препараты, укрепляющие сосудистую стенку – Докси-Хем, Аскорутин.
Зрительное и общее переутомление
Зрительное переутомление может быть вызвано интенсивной зрительной нагрузкой, особенно при нарушениях рефракции органа зрения (дальнозоркость, близорукость) с неправильной коррекцией. При этом аккомодационный аппарат находится в напряженном состоянии длительное время, что вызывает часто покраснение конъюнктивы и развитие блефарита. Особенно часто покраснение появляется при длительной работе за монитором компьютера, а также при наличии сопутствующего заболевания — синдрома сухого глаза (снижение количества и качества слезной жидкости). В этом случае нет достаточного смачивания роговицы и происходит ее пересыхание.
Кроме покраснения, переутомление может характеризоваться:
- сухостью, ощущением песка в глазах;
- дискомфортом в области органа зрения и головными болями;
- тёмными кругами вокруг глаз;
- неприятными ощущениями при повороте глазных яблок;
- тяжестью век.
Перенапряжение может возникать при:
- длительном чтении;
- плохом освещении при чтении или письме;
- неправильно подобранных очках или линзах;
- постоянном пребывании в помещении со слишком сухим климатом;
- длительном вождении машины;
- вредных привычках, малой подвижности, отсутствии регулярных прогулок на свежем воздухе.
Если симптомы переутомления возникают часто, имеют затяжной характер, необходимо обратиться к врачу для полного обследования. Если причина перенапряжения установлена и заключается в долгом сидении перед монитором компьютера, чтении, сопровождается сухостью, для лечения назначаются увлажняющие капли.
Также при сильной сухости и покраснении врач может назначить глазные капли — Визомитин (капли Скулачева). Он способствует восстановлению всех слоёв слёзной плёнки, предотвращает дальнейшее развитие синдрома сухого глаза. Для снятия покраснения при усталости могут назначаться различные заменители слезы. Особенно эффективны капли, содержащие гиалорунидазу (Хило-Комод).
Кровоизлияние под конъюнктиву
Кровоизлияние происходит при нарушении целостности сосуда конъюнктивы у взрослых при подъеме артериального давления или сильных физических напряжениях. Если кровоизлияния под конъюнктиву происходят часто, следует обратиться к врачу для исключения гипертонической болезни и повышения хрупкости сосуда на фоне нарушенного липидного, углеводного обмена и аутоиммунного процесса. В этом случае, «красный глаз» выглядит как гомогенное красное пятно.
Как правило, пятно самостоятельно проходит через 3-5 дней, если кровоизлияние очень большого размера рекомендуется закапывать антибактериальные капли (Альбуцид 30%, Левомицетин 0.25%).
Для ускорения рассасывания кровоизлияния рекомендуются капли (Эмоксипин 3 раза в день). Для укрепления сосудистой стенки необходим прием препаратов Аскорутин 0.5 — 3 раза в сутки в течение 1 месяца.
Одновременно, помимо офтальмолога, необходимо обратиться к врачу-терапевту для выяснения причин ломкости сосуда.
Следует сказать, что кровоизлияние под конъюнктиву, вне травмы и сильного физического напряжения, свидетельствует о проблемах в сосудистой системе всего организма и может сопровождаться такими же кровоизлияниями в головной мозг и другие органы.
Аллергия
Аллергические реакции нередко сопровождаются синдромом красного глаза, выделениями, отёками, хемозом конъюнктивы. Симптомы могут проявляться при непосредственном контакте с аллергеном — косметика, химические вещества или же в период сезонного цветения растений. В этом случае чаще всего появляются ещё выделения из носа.
Отдельного диагноза для такой аллергии нет, по сути это аллергический конъюнктивит. Для его лечения в первую очередь необходимо определить аллерген. Поэтому пациент наблюдается совместно у офтальмолога, аллерголога и иммунолога.
Лёгкая форма аллергического конъюнктивита, как правило, проходит самостоятельно в течение нескольких дней. При более тяжёлых проявлениях назначаются антигистаминные, противовоспалительные препараты местного и внутреннего применения.
Травма
Красный глаз от сварки
Травмы органа зрения могут быть вызваны разными причинами: химический ожог, попадание инородного тела, механическое повреждение, воздействие высокой температуры и т.д. В результате этого может появиться гиперемия и кровоизлияния в конъюнктиву. Помимо покраснения также отмечаются:
- боль;
- дискомфорт;
- слезоотделение;
- снижение зрительных функций.
При травме глазного яблока необходимо сразу же обратиться к врачу или вызвать скорую помощь. До приезда врачей необходимо закапать дезинфицирующие капли (альбуцид 30%, левомицетин 0.25 %), при светобоязни и слезотечении заложить корнерегель. При химических ожогах промыть глаза чистой водой.
В нашем Центре используется комплексный подход для диагностики и лечения болезней органа зрения. Для каждого пациента мы подбираем индивидуальную программу лечения исходя из специфики его заболевания, особенностей организма. В клинике работают врачи разного профиля, что позволяет максимально быстро поставить диагноз и приступить к комплексному лечению.
В Центре можно пройти лечение в дневном стационаре, а также посещать физиотерапевтический кабинет. Для выявления нарушений кровотока мы применяем метод капилляроскопии.
С помощью капилляроскопа «ОКО» мы фиксируем состояние капилляров бульбарной конъюнктивы.
Так как система микроциркуляции едина для всего организма, по состоянию сосудов конъюнктивы можно судить о состоянии всего организма и ещё на ранней доклинической стадии выявить нарушения.