Сосудистая оболочка (см. строение глаза) поражается у детей и взрослых сравнительно часто. Различные изменения в этой оболочке в структуре общей глазной заболеваемости составляют около 7%. Болезни сосудистой оболочки включают в себя воспалительные заболевания инфекционного или токсико-аллергического характера, дистрофические процессы, врожденные аномалии.
Аномалии развития сосудистой оболочки
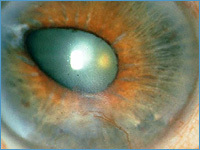
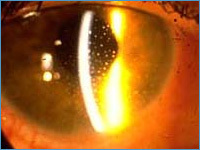
| Заболевание, при котором отсутствует радужная оболочка (см. строение глаза). При этом за роговицей имеется картина как бы максимально расширенного зрачка, то есть чернота. Иногда видны ободок – остаток (рудимент) корня радужки и ресничные отростки (см. фото 1). Аниридия нередко сопровождается светобоязнью. Острота зрения у таких больных очень низкая и слабо поддается коррекции. Эта аномалия иногда сочетается с врожденной глаукомой вследствие врожденной патологии дренажной системы угла глаза – основного пути оттока внутриглазной жидкости. Лечение данной патологии только оперативное – пластическое восстановление радужной оболочки. |
Подробнее о хирургическом лечении Вы можете ознакомиться здесь
Колобома радужки
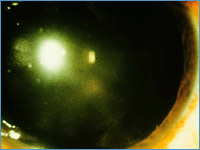
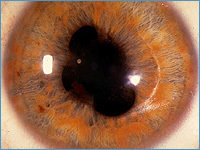
| Обычно колобома радужной оболочки располагается внизу на 06.00. часах, напоминая грушу или замочную скважину (см. фото 2), в то время как искусственная колобома бывает вследствие травм или операций и может располагаться в любом месте. Обычно врожденная колобома бывает неполной, на всем протяжении прослеживается неповрежденный зрачковый край. Возможно одно и двустороннее поражение, острота при этом значительно снижена, требуется косметическое восстановление радужки. |
О пластическом восстановлении зрачка Вы можете узнать в нашем видеоролике
Установите Flash Player для просмотра фильма.
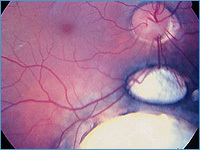
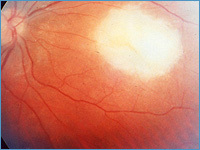
| Обнаруживается при офтальмоскопии в виде различной величины и формы белого сектора с отчетливыми и неровными краями, над которыми проходят, не изменяясь, сосуды сетчатки (см. фото 3). Колобома собственно сосудистой оболочки в зависимости от ее локализации может более или менее значительно отражаться на зрительных функциях (остроте зрения и поле зрения). |
Поликория
Характеризуется наличием множественных дырчатых дефектов в радужке. Наблюдается зрительный дискомфорт и некоторое снижение зрения. Лечение поликории радужки в случае значительного снижения заключается в иридопластике.
Подробнее о хирургическом лечении Вы можете ознакомиться здесь
Гетерохромия радужки
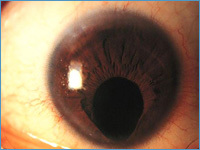
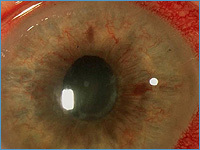
Гетерохромия радужки – различный цвет радужки правого и левого глаза или неодинаковая окраска различных участков радужки одного глаза (см. фото 4).
Воспаление сосудистой оболочки
Воспаление сосудистой оболочки (иридоциклиты, циклиты, увеиты) является одной из частых причин слабовидения и слепоты (до 25% случаев).
Сравнительно большая частота поражения сосудистого тракта глаза обусловлена выраженной разветвленностью кровеносных сосудов и в связи с этим замедленным током крови в сосудистой оболочке.
Особенности кровоснабжения глазного яблока обуславливают, что передний и задний отдел сосудистой оболочки поражаются обычно раздельно. Соответственно этому встречаются иридоциклиты, или передние увеиты (изолированные ириты и циклиты встречаются редко) и хориоидиты, или задние увеиты.
Передний увеит (иридоциклит, ирит, циклит)
Передний эндогенный увеит занимает первое место среди заболеваний сосудистой оболочки. Передние увеиты, вызываемые эндогенными факторами, могут быть метастатического происхождения (при попадании возбудителя в сосудистое русло), так и токсико-аллергическими (при сенсибилизации) организма.
Передний экзогенный увеит
Является вторичным и бывает лишь при прободных ранениях глазного яблока, после операций, язв роговицы и других ее заболеваниях.
Всех лиц с подозрением на увеит вне зависимости от возраста следует госпитализировать и обследовать в условиях стационара, и после лечения они должны находится под диспансерным наблюдением.
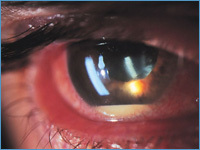
| Передний увеит характеризуется, как правило, следующими кардинальными симптомами: перицилиарной инъекцией, изменением цвета радужной оболочки, сужением зрачка и неправильной его формой, замедленной реакцией зрачка на свет, полиморфными преципитатами (отложениями) на заднем эпителии роговицы (эндотелии) или экссудатом (гной, кровь) в передней камере, задними спайками (сращение заднего края радужки с передней капсулой хрусталика) (см. фото 5). |
Возможны жалобы больного на боли в глазу и снижение зрения. При пальпации глаза может отмечаться болезненность.
В зависимости от остроты, тяжести, длительности, формы и этиологии процесса клиническая картина иридоциклита может быть многообразной и в ней не всегда обнаруживаются все перечисленные симптомы.
Боли могут быть не только в глазу, но и одноименной половине головы. Они возникают и усиливаются главным образом по ночам и сопровождаются рефлекторным слезотечением, светобоязнью, блефароспазмом.
| Вследствие экссудации возникает помутнение водянистой влаги передней камеры; в ней появляется белок, клетки крови, пигмент, взвешенные нити фибрина, гной. Гипопион обычно опускается в нижнюю часть передней камеры и оседает в виде желтоватого горизонтального уровня (см. фото 6). Гифема появляется при геморрагической форме иридоциклита, имеет красную окраску и горизонтальный уровень. Преципитаты чаще располагаются в нижней части роговицы в виде треугольника основанием книзу, однако могут покрывать всю ее заднюю поверхность (см. фото 7). |
| Изменения радужки возникают вследствие расширения сосудов и воспалительного отека. Экссудация из сосудов радужки изменяет ее цвет и рисунок. Задние спайки радужки возникают из-за отложения экссудата в области зрачкового края и передней поверхности хрусталика, что приводит к деформации зрачка (см. фото 8). Эти спайки бывают отдельными или могут сливаться, образуя круглые сращения зрачкового края радужки с хрусталиком, может возникнуть заращение зрачка (см. фото 9). Так как круговые спайки нарушают сообщение между передней и задней камерами глаза, может возникнуть повышение внутриглазного давления, то есть вторичная глаукома. В результате повышения внутриглазного давления нарушается питание глаза, и может развиться катаракта, что значительно снижает остроту зрения. |
Выраженные и длительные иридоциклиты вызывают изменения в стекловидном теле. Оно мутнеет, в нем могут образовываться соединительнотканные тяжи, что ведет к резкому снижению зрения. Швартообразование в стекловидном теле может вовлекать в патологический процесс и сетчатку, вплоть до развития отслойки сетчатки.
Задний увеит (хориоидит)
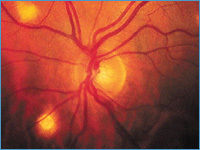
Задний увеит характеризуется тем, что при офтальмоскопии на глазном дне через прозрачную или измененную сетчатку при гранулематозном процессе видны различной величины, формы, цвета и контуров проминирующие или плоские, единичные или множественные воспалительные очаги с явлениями перифокального воспаления (отека или гиперемии). Обычно соответственно этим очаговым изменениям (фокусам) вовлекается в воспалительный процесс и сетчатка, а нередко и диск зрительного нерва.
Поскольку воспалительный процесс локализуется за иридо-хрусталиковой диафрагмой обнаружить изменения может только врач-офтальмолог!
Явления хориоидита всегда отображаются на состоянии поля зрения, так как соответственно очаговым процессам возникают выпадения в нем (микро- и макроскотомы).
Если воспалительные фокусы (очаги) расположены в центральных отделах глазного дна, резко снижается острота зрения (вплоть до светоощущения), появляются центральные абсолютные или относительные скотомы, фотопсии, искривление изображения предметов, темные пятна перед глазами при взгляде на белые объекты.
Наиболее частыми причинами увеитов можно считать вирусную инфекцию, токсоплазмоз, ревматизм, туберкулез, сифилис, бруцеллез.
Токсоплазмозный увеит
| Может быть врожденным и приобретенным. Заболевание глаз при врожденном токсоплазмозе чаще двустороннее (70-80% случаев). Процесс локализуется преимущественно в собственно сосудистой оболочке и протекает в виде хориоретинита. Передний отдел глаза, как правило, не вовлекается в процесс. Первым косвенным симптомом увеита является ухудшение центрального или сумеречного зрения и искривленное изображение рассматриваемых предметов. Характерной офтальмоскопической картиной хориоидита при врожденном токсоплазмозе является центральное поражение, сочетающееся с изменением в сетчатке. Возникающий воспалительный очаг имеет желто-белый или беловато-коричневый цвет (см. фото 10). Постепенно зона очага подвергается атрофии и на месте поражения остается круглый большой белый очаг с четкими, неровными границами, окруженный пигментом (см. фото 11). |
В случаях острого течения процесса могут быть кровоизлияния, экссудат, помутнения стекловидного тела. Нередко отмечаются такие сопутствующие заболевания, как прогрессирующая близорукость, птоз, катаракта, колобома сосудистой оболочки.
Приобретенный токсоплазмоз возникает в любом возрасте путем заражения от домашних животных (кошки, собаки) и птиц.
Клиническая картина характеризуется выраженным покраснением глазного яблока, помутнением заднего эпителия роговицы из-за множества преципитатов, гиперемией радужки, задними синехиями и помутнением в стекловидном теле.
Процесс, как правило, односторонний, острый с повышением температуры тела. Зрение резко падает.
Туберкулезный увеит
Как первичная форма туберкулезного заболевания глаз в последние годы отмечается значительно реже. Процент увеитов туберкулезной этиологии снизился более чем в два раза. Туберкулезные увеиты по форме делятся на узелковые (гранулематозные), развивающиеся преимущественно в детском возрасте, и негранулематозные – чаще у взрослых.
Наиболее типичными для туберкулезного поражения глаза являются незаметное начало, вялое, хроническое течение, вовлечение в процесс чаще одного глаза, рецидивы, незначительные явления раздражения, появление новообразованных сосудов в радужке, «сальные» преципитаты на эндотелии роговицы, большая экссудация, широкие и мощные задние спайки, массивные помутнения в стекловидном теле.
| Гранулематозный туберкулезный увеит протекает с незначительным покраснением глазного яблока, боли отсутствуют или выражены умеренно. В радужке на фоне отечной или ее гиперемированной стромы обнаруживаются мелкие серовато-розоватые узелки размером с просяное зерно, окруженные сосудами. По строению узелки являются истинными туберкулами. Сливаясь, они могут образовывать солитарный туберкул. В дальнейшем реактивное воспаление вокруг туберкула может привести к образованию спаек, сращению зрачка. При диффузной форме в самом начале заболевания на заднем эпителии роговицы видны крупные «сальные» преципитаты (см. фото 12). Иридоциклит этой формы протекает более длительно и с частыми рецидивами. |
Негранулематозный туберкулезный увеит развивается в тех случаях, когда микобактерии туберкулеза попадают в сосудистую оболочку человека, имеющего стойкий иммунитет, чаще это бывает у взрослых.
Клиническая картина при этом характеризуется незначительной гиперемией глазного яблока, выраженным расширением сосудов радужной оболочки, «запотеванием» эндотелия и отдельными преципитатами на роговице. В ряде случаев на радужке появляются так называемые летучие узелки, имеющие округлую форму, сероватый цвет. Заболевание протекает вяло, длительно, с ремиссиями и обострениями.
Повышение внутриглазного давления связано с накоплением в дренажной системе глаза экссудата, образованием гониоспаек. Помутнения в стекловидном теле, хрусталике прогрессируют и обуславливают резкое снижение зрения.
Однако, чаще, воспалительный процесс при туберкулезном инфицировании поражает преимущественно задний отдел глаза (см. строение глаза) – собственно сосудистую оболочку (хориоидею).
| На глазном дне обнаруживается образование серовато-желтоватого цвета, расположенное в собственно сосудистой оболочке (см. фото 13). При обратном развитии процесса в сосудистой оболочке и сетчатке возникают атрофические изменения, появляются округлые очаги, белесовато-желтоватые, с отчетливыми, неровными контурами и отложением глыбок пигмента по краю. Процесс может сопровождаться экссудативной отслойкой сетчатки. Локализации и площади поражения сосудистой оболочки и сетчатки соответствуют различные зрительные расстройства (искажения формы предметов, скотомы, понижение центрального зрения, сужение поля зрения). Могут быть множественные милиарные полиморфные, розовато-желтые очаги с нечеткими границами, рассеянные по всему глазному дну. |
Ревматический увеит
| Воспаление сосудистой оболочки глаза, является частью сложного синдрома ревматизма, представляющего собой общее инфекционно-аллергическое заболевание. В юношеском возрасте наблюдается преимущественно ретиноваскулит с рецидивирующими кровоизлияниями в сетчатку. Частота увеитов у больных ревматизмом колеблется от 3 до 8% случаев. Ревматический увеит возникает и вне острой фазы ревматического процесса, но чаще на фоне хронического процесса, присоединяясь к заболеванию суставов. Начинается заболевание остро и течет бурно. Болезнь характеризуется резкой гиперемией глазного яблока. Экссудат в передней камере может иметь желатинозный характер. Быстро возникают множественные пигментные задние спайки (см. фото 14). На задней поверхности роговицы обнаруживают много разнокалиберных, но преимущественно мелких серых преципитатов. Радужка изменяется в цвете, становится полнокровной, видны ее расширенные сосуды. В стекловидном теле выраженная деструкция и помутнения отмечаются в случае длительного течения заболевания и частых рецидивов, возникающих обычно осенью и весной. На глазном дне могут быть выраженные изменения в виде мелких розовато-желтых очажков на периферии и в парамакулярной области, по ходу вен сетчатки скопление экссудата. Заболевание продолжается более месяца. Поражаются чаще оба глаза. Рецидивы заболевания совпадают, как правило, с ревматической атакой. |
Вирусный увеит
Последние годы характеризуются нарастанием удельного веса и частоты вирусных увеитов, что связано не только с повсеместным возрастанием роли вирусных инфекций в патологии органа зрения, но и с улучшением диагностики вирусных инфекций, внедрением в клиническую практику специальных методов исследования.
Гриппозный увеит
Гриппозный увеит протекает остро, с выраженными субъективными явлениями, покраснением глазного яблока. В передней камере может появиться серозный экссудат, на заднем эндотелии роговицы откладываются мелкие сероватые преципитаты.
Быстро возникают сращения зрачкового края радужки с передней капсулой хрусталика в виде отдельных пигментных задних спаек и помутнение стекловидного тела. Исход чаще благоприятный, но возможны рецидивы. Поражается, как правило, один глаз.
Герпетический увеит
| Герпетический увеит составляет до 25% всех воспалительных заболеваний радужки и ресничного тела и чаще протекает как кератоувеит (см. фото 15). По характеру течения бывает острым, подострым, вялотекущим с серозным или серозно-фибринозным экссудатом. Всегда снижена чувствительность роговицы. Характерен слабо выраженный болевой синдром, наличие полиморфных сероватых преципитатов, изменение цвета и рисунка радужной оболочки с очаговой атрофией в области гранулем, задние спайки, помутнение стекловидного тела, развитие вторичной глаукомы в связи с облитерацией дренажной зоны. Иногда на глазном дне обнаруживают поражения сосудов сетчатки, кровоизлияния вдоль сосудов, отек диска зрительного нерва и центральной зоны сетчатки – макулы. |
Только врач-офтальмолог может правильно поставить диагноз. В нашей клинике Вам проведут все необходимые обследования с помощью современного высокоточного оборудования и назначат необходимое лечение.
Лечение и диагностика центрального серозного хориоретинита в клинике ММЦ ОН КЛИНИК
Часто пациенты к симптомам относятся не достаточно серьезно и считают их легким недомоганием от недостатка отдыха. Между тем, хориоретинит может приводить к таким тяжелым осложнениям, как:
- отслойка сетчатки;
- тромбоз вен сетчатки;
- неоваскулярная мембрана;
- многократные ретинальные кровоизлияния и т.д.
Любая из этих патологий со временем приводит не просто к ухудшению зрения, а к полной его потере. Поэтому, во избежание развития подобных осложнений при первых же симптомах обратитесь в Международный медицинский центр ОН КЛИНИК – наши опытные специалисты не только остановят развитие патологии, но и вернут Вам «остроту» зрения.
И главное, не теряйте время на самолечение? Народные средства здесь бессильны. Вы только потеряете время и навредите сами же себе.
Что нужно знать о хориоретините?
Каковы причины появления заболевания?
Среди причин развития заболевания врачи выделяют:
- инфекционные заболевания (вирус герпеса, токсоплазмоз, туберкулез и т.п.), а также локальные заболевания лор-органов и полости рта;
- плохая экология;
- аллергия;
- аутоиммунные болезни;
- травмы.
Соответственно, люди, которые страдают выше перечисленными состояниями, попадают в группу риска развития хориоретинита.
Какие типы хориоретинита существуют?
Воспаление заднего отдела сосудистой оболочки глаза может состоять из одного очага, нескольких очагов или быть диффузным, то есть без четких границ. В острой фазе хориоретинит может продолжаться до трех месяцев.
Заболевание может поражать как центральную область сетчатки (макулу), так и перифирическую: в области вокруг диска зрительного нерва, а районе экватора, а также около зубчатой линии.
Какие диагностические процедуры необходимы для выявления болезни?
В Международном медицинском центре ОН КЛИНИК мы предоставляем широкий спектр различных методов для проведения диагностики офтальмологических заболеваний. Точный диагноз – это не только работа высококвалифицированного специалиста, но и достойное, высоко технологичное оборудование. Диагноз хориоретинит ставится на основе следующих исследований:
- оценка остроты зрения;
- компьютерная периметрия – для оценки чувствительности сетчатки;
- биомикроскопия – для выявления изменения стекловидного тела;
- офтальмоскопия и др.
Какие профилактические методы можно порекомендовать?
Предупредить заболевание можно благодаря своевременному выявлению и лечению хронических инфекционных заболеваний. Не забывайте раз в год посещать офтальмолога для профилактических осмотров.
Обратитесь к специалистам медицинского центра ОН КЛИНИК: они помогут Вам сохранить зрение!
Медикаментозное, лазерное, хирургическое лечение глаз при помощи новейших технологий
Современная офтальмология располагает достаточным арсеналом методик лечения данного заболевания. Медикаментозное лечение болезни в Международном медицинском центре ОН КЛИНИК направлено на устранение причин хориоретинита (особенно инфекционного характера), повышение механизмов защиты организма и скорейшее рассасывание воспалительного очага.
Консервативное лечение в нашей клинике эффективно дополняется физиотерапевтическими методами и уникальными авторскими методиками, что в полной мере способствует более выраженному эффекту от применения медикаментозной терапии.
При отслойке сетчатки или образовании хориоретинальной мембраны показано хирургическое вмешательство. В Центре Офтальмологии ОН КЛИНИК проводятся лишь малоинвазивные нетравматичные оперативные вмешательства. Они характеризуются максимально коротким периодом реабилитации.
Однако все перечисленные методики способны лишь приостановить развитие заболевания, не восстанавливая при этом потерянное зрение.
Очень важным фактором в лечении хориоретинита является своевременное обращение пациента к врачу-офтальмологу. Чем раньше диагностировано заболевание и начато лечение, тем выше шансы продлить «зрячую» жизнь.
Как лечить хориоретинит глаза
Центральный серозный хориоретинит
Явной причины возникновения серозного хориоретинита не выявлено. Патология может поразить как один глаз, так и оба сразу.
Заболевание протекает в три этапа:
-
в глазном дне появляются округлые помутнения. На данном этапе симптоматика заболевания самая выраженная.
-
стадия наступает через несколько месяцев, имеющиеся помутнения рассасываются, в глазном дне появляются беловатые точки.
-
на данном этапе происходит восстановление зрительных функций, в глазном дне можно заметить остатки заболевания в виде беловатых или желтоватых участков.
Токсоплазмозный хориоретинит
Причиной возникновения данного вида хориоретинита является внутриутробное заражение от матери, которая во время беременности болела токсоплазмозом.
Данной патологией можно заразиться и во взрослом возрасте из-за снижения иммунитета. В данном случае изначально воспаляется сетчатка, а затем уже сосудистая оболочка глаза.
В связи с этим могут возникнуть отслойка сетчатки, кровоизлияния в сетчатку, образование новых сосудов.
Туберкулезный хориоретинит
Если человек болеет туберкулезом, то изменения, которые возникают в организме человека из-за данного заболевания, могут коснуться и глаз. Первичный туберкулезный хориоретинит не имеет никаких симптомов.
Его может заметить только офтальмолог при осмотре пациента. При вторичном заражении, заболевание протекает уже с явными симптомами, в глазном дне формируются бугорки, которые после себя могут оставить рубцы.
Патология данного вида имеет ряд осложнений: отслойку сетчатки, катаракту, ухудшение остроты зрения.
Сифилитический хориоретинит
Данным заболеванием можно заразиться либо внутриутробно, либо во взрослом возрасте. Патология приводит к явному нарушению зрения, кровоизлияниям в сетчатку, патологическим изменениям. Врожденный хориоретинит данного типа вносит изменения по периферии глазного дна.
Это могут быть черные или бледно желтые пятнышки, множество крупных пигментированных очагов с незначительными участками атрофии или наоборот много травмированных участков с маленьким количеством пигментации. Также встречаются случаи, когда все по периферии в пигменте, а атрофии вовсе нет. В случае приобретенной патологии поражается большая часть глазного дна.
В другой статье мы рассказывали, как остановить зрительную атрофию.
Лечение хориоретинита [причины, симптомы, диагностика] – ГКДБ
Хориоретинитом называют воспаление заднего отдела увеального тракта (сосудистой оболочки глаза), затрагивающее также сетчатку.
Иначе говоря, он представляет собой осложнённую форму заднего увеита. Развитие заболевания может иметь тяжёлые последствия — сильное ухудшение зрения, вплоть до слепоты.
Поэтому важно «знать врага в лицо» и при первых тревожных симптомах обращаться к врачу-офтальмологу.
Хориоретинит: причины
Среди причин хориоретинита можно выделить следующие состояния, которые в основном связаны с общими заболеваниями организма:
- Инфекционные заболевания (туберкулез, сифилис, герпес, цитомегаловирусная инфекция, токсоплазмоз), в том числе локальные (ЛОР-органов, ротовой полости)
- Воздействие радиации
- Токсины (при длительном гемофтальме разрушившиеся форменные элементы крови могут быть токсичными)
- Аллергия
- Аутоиммунные нарушения
- Саркоидоз
- Иммунодефициты (у носителей ВИЧ, ослабленных людей, при восстановлении после длительного лечения)
- Проникающие травмы глаза.
Хориоретинит: симптомы
Симптоматика заболевания сходна с другими формами увеита, она включает:
- Плавающие чёрные пятна (мушки)
- Затуманивание зрения
- Болезненные ощущения, покраснение глаз
- Повышенная светочувствительность
- Слезотечение
В зависимости от локализации болезни могут проявляться и другие симптомы. По локализации хориоретиниты подразделяют на:
- Центральные (в зоне макулы, жёлтого пятна),
- Перипапиллярные (в области слепого пятна, вокруг диска зрительного нерва),
- Экваториальные (в область экватора глаза)
- Периферические (вблизи зубчатой линии, перехода сосудистой оболочки в ресничное тело).
Периферический хориоретинит иногда протекает бессимптомно и выявляется лишь при профилактическом осмотре. Наиболее заметны изменения зрения при центральной локализации процесса (в макулярной области).
Пациенты отмечают появление тумана перед глазами, ухудшение зрения, появление мушек и искр.
Также могут искажаться формы и размеры предметов — метаморфопсии (состояние, при котором отмечается нарушение восприятия человеком формы предметов, их цвета, размера, характера движения), микропсии (также называют синдромом Алисы в стране чудес — расстройство зрения, при котором размеры видимых Пациентом предметов, выглядят меньше, чем на самом деле) и макропсии (патологическое изменение зрения, при котором окружающие объекты кажутся больше своих размеров), наступает гемералопия («сумеречная слепота»).
Заболевание может быть очаговым (единичные участки) и диффузным (множество очагов по всей поверхности). По характеру протекания оно бывает острым (длится около трёх месяцев) или хроническим (продолжается неопределённо долго, даёт рецидивы).
Хориоретинит: лечение
Лечение хориоретинита осуществляется исключительно в условиях стационара, под постоянным наблюдением врачей и с контролем проведения процедур. Терапия включает:
- Гормональное лечение
- Приём антибиотиков
- Нестероидные противовоспалительные средства
- Курсы инъекций (парабульбарные, внутримышечные, внутривенные)
- Лечение основной причины развития заболевания (например, СПИДа).
В глазной клинике доктора Беликовой не проводится стационарное лечение, однако при подозрении на хориоретинит вам срочно назначат лечение и дадут необходимые рекомендации. Установление точного диагноза, выявление причины заболевания, стадии его развития — первые и главные шаги к выздоровлению.
Современные подходы к комплексному лечению хориоретинитов различной этиологии
Полунин Г.С., Воробьева O.K.
Modern approaches to the complex treatment
for chorioretinitis of various aetiology
G.S. Polunin, O.K. Vorobyeva
Authors examine modern peculiarities of chorioretinitis aetiology and treatment. They also give the results of the treatment of 512 patients (623 eyes) with chorioretinitis of various aetiology.
В последние годы отмечается увеличение числа больных с хориоретинитами различной этиологии, при этом отмечается значительный рост вирусных и цитомегаловирусных хориоретинитов, в меньшей степени – бактериальных, токсоплазмозных, бруцеллезных, при системных заболеваниях, а также при ВИЧ-инфекции, сифилисе, туберкулезе, различных микст–форм (хориоретиниты смешанной этиологии, например туберкулезный с вирусом простого герпеса и пр.).
Довольно часто клиническое течение хориоретинитов различной этиологии, отличающихся от передних увеитов более длительным и тяжелым воспалительным процессом, сопровождается такими серьезными осложнениями, как помутнения и кровоизлияния в стекловидное тело, преретинальные кровоизлияния и геморрагии сетчатки, формирование субретинальных неоваскулярных мембран, витреоретинальных шварт. Эти осложнения приводят к снижению зрения, вплоть до слабовидения и слепоты, и стойкой утрате трудоспособности.
Проблема эффективного лечения острых хориоретинитов и их осложнений не раз поднималась в отечественной и зарубежной литературе.
Обсуждается эффективность различных методов лечения, но все они в основном сводятся к своевременному применению кортикостероидов и антибиотиков, как наиболее эффективных противовоспалительных средств, и различных методов, направленной на разрешение осложнений, возникших после обострения или острого начала хориоретинита. Особенного подхода к терапии требуют хориоретиниты, вызванные вирусом простого герпеса.
В настоящей статье приводятся результаты комплексного лечения рецидивирующих хориоретинитов различной этиологии и их осложнений, с учетом подходов, разработанных в нашем институте за последние годы.
Материал и методы
Под наблюдением находились 512 больных (623 глаза) с хориоретинитом. Возраст больных колебался от 29 до 76 лет.
Этиологический диагноз устанавливали на основании поиска инфекционного агента и выявления этиологического фактора.
Для этого больные были консультированы отоларингологом, стоматологом, ревматологом, фтизиатром, ретгенологом, гинекологом, нефрологом, иммунологом и другими специалистами.
Комплексное лечение острого хориоретинита было направлено на купирование острого воспалительного процесса и лечение осложнений, вызванных перенесенным заболеванием.
В случае клинико–лабораторного подтверждения этиологии заболевания лечение острого хориоретинита начинали с терапии этиологического заболевания.
При фокальной инфекции в организме проводили антибактериальную терапию антибиотиками широкого спектра действия – гентамицин, клафоран, кефзол в виде парабульбарных инъекций, а также сумамед, абактал, ципробакт, максаквин в сочетании с нистатином и гепатопротекторами.
При туберкулезной инфекции проводилась противотуберкулезная терапия совместно и под активным наблюдением фтизиатра.
При герпетической этиологии назначалась противовирусная терапия: полудан (биосинтетический интерфероноген, который устраняет иммунодепрессию и усиливает активность естественных киллеров) в виде парабульбарных инъекций № 10–20; ацикловир по 200 мг 5 раз в день внутрь до 10 дней или по 250 мг внтутривенно 2 раза в день в течение 5–10 дней. В дальнейшем с целью профилактики обострения хориоретинита проводили курсы вакцинации.
- При цитомегаловирусной инфекции препаратами выбора являлись фоскарнет, фамцикловир, ридостин, изопринозин в таблетках.
- При системных заболеваниях проводилась совместно и под наблюдением ревматолога длительная терапия кортикостероидами и цитостатиками.
- При лечении острого воспалительного процесса на глазном дне при хориоретините применялись:
- • кортикостероиды (при невирусной этиологии хориоретинита) – в виде парабульбарных инъекций дексаметазона (а также дипроспана, кеналога, целестона), внутривенно в виде пульс–терапии;
- • нестероидные противовоспалительные средства – вольтарен (по 3,0 внутримышечно № 5–10), а также диклофенак, пироксикам (парабульбарные инъекции, таблетки, свечи), целебрекс (таблетки, свечи);
- • неспецифическая иммуномодулирующая терапия: тималин или тактавин внутримышечно, циклоферон внутривенно или внутримышечно, декарис внутрь, лейкоферон, амиксин в таблетках.
- • ферментотерапия: в остром периоде – ингибиторы ферментов гордокс или контрикал внутривенно и парабульбарно, в период ремиссии – лекозим, коллализин, гемаза парабульбарно до 10 инъекций на курс;
- • антиоксиданты (эмоксипин, цитохром С, гистохром парабульбарно и внутривенно капельно), ангиопротекторы, гемостатики (дицинон парабульбарно, внутривенно, в таблетках);
- • при необходимости добавляли лазеротерапию глазного дна, плазмаферез.
- Результаты и обсуждение
Офтальмогерпетические хориоретиниты характеризовались разнообразием клинической картины. Рецидивирующий характер хориоретинит приобретает у 35–50% инфицированных вирусом простого герпеса (ВПГ). Для уточнения диагноза офтальмогерпеса проводили исследование с помощью очаговой аллергической пробы с герпетическими вакцинами (авторское свидетельство № 986418 от 1982 г.).
Помимо этого применяли реакцию бласттрансформации лимфоцитов периферической крови, определение циркулирующих иммунных комплексов, циркулирующих антител (степень напряженности вирусемии).
К факторам, определяющим хроническое течение рецидивирующего хориоретинита, были отнесены наличие сенсибилизации к инфекционным агентам (к туберкулину, ВПГ, цитомегаловирусу (ЦМВ), стрептококку, стафилококку, токсоплазмину, S–антигену и пр.). Выявляли дисбаланс иммунорегуляторных субпопуляций, депрессию функциональной активности Т–лимфоцитов.
Содержание основных субпопуляций определяли методом непрямой иммунофлюоресценции с помощью моноклональных антител к дифференцированным антигенам СD3+, СD4+, СD8+, СD16+. Исследовался также фагоцитарный индекс, и для исследования ДНК ВПГ применялась полимеразная цепная реакция.
Острое начало хориоретинита было вызвано вирусной герпетической инфекцией у 253 больных, фокальной инфекцией – у 168, туберкулезом – у 29, системными заболеваниями соединительной ткани – у 21, ЦМВ – у 9, микст–формы выявлены у 32 больных.
При хориоретинитах туберкулезной этиологии очаги по форме были округлой, овальной формы, разбросанными по всему глазному дну и локализованные, как правило, в хориоидее, с последующей выраженной пигментацией.
При хориоретинитах, вызванных ВПГ, очаги локализовались чаще всего в центральной зоне, носили сливной характер и локализовались как в сетчатке, так и сетчатке–хориоидее, пигментация была их слабо выраженной, и как правило, присоединялись ретинальные кровоизлияния.
При остром воспалительном процессе локальный отек сосудистой и сетчатой оболочек вокруг очага воспаления наблюдали у всех больных.
При длительном воспалительном процессе клеточная инфильтрация с экссудацией приводила к помутнениям стекловидного тела, выявленным у 128 пациентов. Преретинальные кровоизлияния и геморрагии были отмечены у 203 пациентов.
Формирование субретинальной неоваскулярной мембраны отмечалось в случаях центральной локализации очага при хориоретините, вызванном ВПГ.
При офтальмогерпесе очаговая аллергическая проба с герпетической вакциной была положительной, а при туберкулезной этиологии – отрицательной. И наоборот, очаговая аллергическая проба с туберкулином была положительной при туберкулезной этиологии хориоретинита, и отрицательной – при ВПГ.
Оценку эффективности лечения проводили по следующим критериям: повышение остроты зрения, купирование признаков воспаления, резорбция воспалительного экссудата и клеточной инфильтрации стекловидного тела, купирование активных воспалительных очаговых изменений на глазном дне, удлинение периодов ремиссии, улучшение иммунологических показателей, уменьшение сроков лечения; уменьшение проявлений аутоагрессии, нормализация показателей фагоцитарного индекса и функциональной активности нейтрофилов, уменьшение дисиммуноглобулинемии, активация противовирусного иммунитета.
Купировать воспалительный процесс удалось у всех пациентов в сроки 18–27 дней. Быстрой ремиссии удалось достичь у пациентов с хориоретинитом, возникшим в результате наличия в организме очагов фокальной инфекции. Более длительное лечение острого воспаления потребовалось у пациентов с вирусными хориоретинитами, а также при микст–формах и системных заболеваниях.
Средства, используемые нами у больных с хориоретинитом в период ремиссии, были направлены на рассасывание помутнений в стекловидном теле и лизис ретинальных геморрагий.
После комплексной терапии хориоретинитов у больных с фокальной инфекцией выраженный терапевтический эффект отмечен у 109 больных, стабилизация – у 47, количество рецидивов – 27. У больных с хориоретинитами ВПГ–этиологии выраженный терапевтический эффект отмечен у 230 пациентов, стабилизация у 18, количество рецидивов – 5.
У больных с туберкулезными хориоретинитами выраженная положительная динамика отмечена у 20, стабилизация у 7, рецидивы у 2. При микст–форме – выраженный эффект у 24, стабилизация у 6, рецидив у 1. У больных с ЦМВ – выраженный эффект лечения у 5, стабилизация – у 3, рецидив – у 1.
При системных заболеваниях – выраженный эффект у 12, стабилизация у 7, рецидив у 3.
Таким образом, проведенные клинические исследования подтвердили высокую эффективность комбинированного лечения больных с хориоретинитами различной этиологии.
Правильно подобранная специфическая и неспецифическая антибактериальная и противовирусная химиотерапия, а также иммуномодулирующая терапия, обладая синергическим эффектом, способствовала уменьшению вероятности формирования резистентных к проводимой терапии форм заболеваний, и приводила к более быстрому купированию острого воспаления, уменьшению сроков лечения и количества рецидивов, эффективному лечению осложнений.
Хориоидит
Когда воспаляется сосудистая оболочка глаза (хориоидея), пациенту ставят диагноз хориоидит. В редких случаях хориоидея воспаляется одиночно. В основном, патологическим процессом затрагивается сетчатка, в результате чего наблюдается развитие хориоретинита или ретинохориоидита.
Воспалительные заболевания сосудистой оболочки глаза вызваны различными инфекциями (туберкулезная, токсоплазмозная, стрептококковая, стафилококковая, вирусная, сифилитическая, бруцеллезная). Из-за особого строения и функций хориоидеи, в ней задерживаются бактерии, вирусы, простейшие, гельминты, токсины и другие возбудители. Они проникают в сосудистую оболочку с кровотоком.
Основная роль при зарождении и развитии заболевания отведена иммунной реакции. Клиническая картина хориоидита зависит непосредственно от морфологических изменений. Причиной таких изменений являются антигены и иммунный комплекс, которые поступили в глаз. Источник антигенов – внеглазной инфекционный очаг.
Кроме этого, хориоидит способен развиваться из-за переохлаждения, острого или хронического инфекционного заболевания, травмирование зрительного органа.
Определенная роль в возникновении хориоидита отведена микробной аллергии, проявлением которой является гиперергическое воспаление.
В такой ситуации возбудитель это пусковой механизм, а развитие воспаления происходит аналогично аутоиммунному процессу.
Разновидности заболевания
Хориоидит может быть эндогенным и экзогенным. В большинстве случаев, пациенты сталкиваются с эндогенным видом. Он, в свою очередь, бывает туберкулезным, вирусным, токсоплазмозным, стрептококковым, бруцеллезным.
Учитывая характер поражения, заболевание может быть очаговым и диффузным. Очаговый хориоидит характеризуется наличием единичных (изолированных) и множественных (рассеянных) воспалительных очагов. В зависимости от того, где расположен воспалительный инфильтрат, заболевание может быть центральным, перипапиллярным, экваториальным, периферическим.
При центральном хориоидите локализацией инфильтрата является центральная область глазного дна. При перипапиллярном инфильтрат накапливается около диска зрительного нерва. При экваториальном локализацией инфильтрата является экватор глаза. При периферическом инфильтрат расположен в периферическом отделе глазного дна, около зубчатой линии.
Описание патологической анатомии
Неспецифические воспалительные процессы в сосудистой оболочке глаза вызывают различные изменения, которые являются однотипными. Очаговый хориоидит характеризуется наличием ограниченного инфильтрата, в состав которого входят лимфоидные элементы. Они расположены около расширенных сосудов. В большинстве случаев, инфильтрат расположен по всей толщине хориоидеи.
Диффузный хориоидит характеризуется наличием воспалительного инфильтрата, в состав которого входят лимфоциты, эпителиоидные или гигантские клетки. Распространение таких элементов происходит по всем тканям сосудистой оболочки глаза. При этом сдавливается сосудистое сплетение.
Воспалительный процесс хориоидеи является провоцирующим фактором патологических изменений, которые развиваются в сетчатке. Среди проявлений можно выделить деструкцию слоя пигментного эпителия. Кроме этого, происходит развитие отечности и кровоизлияния.
Если начато своевременное лечение, может наблюдаться рассасывание воспалительного инфильтрата. В большинстве случаев, происходит замещение клеточных элементов.
На их месте появляются фибробласты и соединительнотканные волокна. В результате чего, образовывается рубцовая ткань. Новообразованный рубец содержит в себе оставшиеся измененные крупные сосуды хориоидеи.
Также, по периферии рубца отмечают пролиферацию пигментного эпителия сетчатки.
Морфологические изменения, которые характерны туберкулезному хориоидиту, зависят от того, на какой стадии находится туберкулезный процесс. Первичный туберкулез характеризуется экссудативным типом течения воспалительного процесса. Происходит возникновение диффузной лимфоидной инфильтрации с эпителиоидными и гигантскими клетками.
Вторичный туберкулез характеризуется продуктивным воспалением, когда начинают формироваться типичные туберкулезные гранулемы с казеозным некрозом. Если процесс начнет прогрессировать, гранулемы будут сливаться, в результате чего сформируется крупный конглобированный очаг.
Как проявляется заболевание
При наличии хориоидита пациент не ощущает боли, отсутствует зрительное расстройство. Выявить заболевание можно, пройдя офтальмоскопию.
Если в патологический процесс вовлечены прилежащие отделы сетчатки, происходит нарушение зрительной функции.
При расположении хориоретинального очага в центральном отделе глазного дна, будет резко снижаться зрительная функция, искажаться рассматриваемые предметы. Кроме этого, наблюдается появление вспышек и мерцаний.
Если поражены периферические отделы глазного дна, произойдет снижение сумеречного зрения. В отдельных случаях появляются мушки. Можно выявить ограниченный дефект в зрительном поле – скотома. Они расположены в том месте, где локализуется воспаление.
Офтальмоскопия способна выявить воспалительный очаг, который может быть как единичным, так и множественным. Кроме этого, воспаление отличается по величине и форме. В большинстве случаев, очаг воспаления имеет округлую форму. Если воспаление прогрессирует, наблюдается появление сероватых или желтоватых очагов, у которых нечеткий контур, вдающийся в стекловидное тело.
Поражение сосудов может спровоцировать кровоизлияние в сосудистую оболочку, сетчатку, стекловидное тело. Если заболевание прогрессирует и распространяется на окружающую ткань, развивается помутнение, локализацией которого является задний отдел стекловидного тела.
Когда начинается лечение, происходит уплощение хориоретинального очага. Он станет прозрачным с четкими контурами. Также, наблюдается появление пигментации (мелкие точки), исчезновение мелких и средних сосудов. Хориоидея становится такой тонкой, что есть возможность увидеть склеру.
Проведение офтальмоскопии выявляет наличие белого очага, который отличается крупными сосудами и пигментными глыбками. Появление резких границ и пигментации воспалительного очага свидетельствует о том, что активное воспаление переходит в стадию, когда атрофируется хориоидея.
Если локализацией воспалительного очага является околодисковая область, может пострадать зрительный нерв. В такой ситуации происходит появление характерной скотомы. Офтальмоскопическое исследование выявляет, что стушевались границы зрительного нерва. Наблюдается развитие перипапиллярного хориоретинита.
Вышеперечисленные признаки не характеризуют какой-либо определенный вид заболевания. Симптоматика может появиться как при вирусном, так и при стрептококковом хориоидите.
Диагностические мероприятия
Прямая и обратная офтальмоскопия, флюоресцентная ангиография глазного дна являются основанием для того, чтобы поставить точный диагноз. Благодаря таким методам, устанавливается стадия болезни. Это очень важно перед назначением лечения.
Выяснить этиологию удается в 70 процентах случаев. Для этого пациенту необходимо пройти комплексное обследование. Сейчас широко пользуются иммунологическими методами диагностики. В такие методы входит серологическая реакция, выявляют сенсибилизацию и полисенсибилизацию к антигенам, определяют иммуноглобулины, выявляют очаговую реакцию в глазу путем введения в глаз аллергена.
Особенности лечения
Специфическая гипосенсибилизация способна понизить чувствительность тканей зрительного органа при туберкулезном, токсоплазмозном, вирусном, стафилококковом и стрептококковом хориоидите. Необходимо неоднократное введение малой дозы антигена. Это перспективный метод лечения, благодаря которому снижается риск возникновения рецидива.
Неспецифическую гипосенсибилизацию проводят на любом этапе лечебных мероприятий. Это и активный воспалительный процесс, и рецидив, и профилактика обострений. Пациента назначается прием антигистаминных препаратом. Это может быть лечение димедролом, супрастином, тавегилом, диазолином и т.д.
Особое значение при лечении хориоидита имеют антибактериальные препараты. Антибактериальную терапию назначают для санации инфекционного очага, в зависимости от этиологии процесса. Если этиологию не установили, используется антибиотик с широким спектром действия.
Прием кортикостероидов (дексаметазона, преднизолона, кортизона, гидрокортизона) показан параллельно с остальными медикаментами. Такой комплекс необходим, когда воспалительный процесс находится в активной стадии или произошел рецидив. Также, в такие периоды пациенту могут назначать прием иммунодепрессивных средств. А именно: имурана, метатрексата, фторурацила, циклофосфана.
Чтобы рассосался экссудат и кровоизлияние, необходимо использование ферментов (трипсина, фибринолизина, лидазы, папаина, лекозима, стрептодеказы).