25.09.2018
Содержание:
Термин «дистрофия роговицы» охватывает гетерогенную группу приобретенных и двусторонних генетически обусловленных не воспалительных заболеваний внешней части глазного яблока. При этом в эпителиальном слое происходят разнообразные биохимические и структурные изменения, ведущие к прогрессивному снижению зрения вплоть до полной слепоты.
Роговица состоит из прозрачной, куполообразной ткани, что обеспечивает преломление световых лучей. В ее состав входят коллагеновые волокна, она состоит из пяти основных слоев, включая эпителий, слой Боумена, строму, мембрану Десцемета, и эндотелий. Ее толщина в норме примерно 500 мкм и она составляет две трети преломляющей силы.
Это одна из самых чувствительных областей человеческого организма, она сильно иннервирована, с большой плотностью нервных окончаний, примерно в 300-600 раз выше, чем у кожи.
На периферии присутствуют сенсорные нервные волокна, которые сверху покрыты миелиновой оболочкой. Центральная область, иннервируемая зрительным нервом, имеет тенденцию быть менее чувствительной вдоль вертикального меридиана и более восприимчивой вдоль горизонтального меридиана.
Передняя фиброзная капсула внешне выглядит как выпукло-вогнутая линза, при это выполняет двойную биологическую роль: защищает от пыли, микробов и других вредных или раздражающих веществ, и преломляя лучи, действует как внешний объектив. Она не содержит кровеносных сосудов.
Проходящий через нее свет направляется на внутренний хрусталик, а затем на сетчатку. Ретина преобразует световые лучи в изображения, которые затем передаются в головной мозг.
Внешняя пластинка должна всегда оставаться идеально прозрачной, чтобы правильно сфокусировать входящий свет.
Этиология
Дистрофия роговицы глаза характеризуется накоплением постороннего материала в одном или нескольких из слоев, например кристаллы липидов и холестерина, вызывающих помутнения.
Причины:
- Наследственная предрасположенность;
- Аутоиммунные реакции;
- Нейротрофические и гормональные перестройки;
- Травматические повреждения;
- Попадание бактериальных и вирусных агентов;
- Установка ИОЛ после экстракции хрусталика.
Предрасполагающие факторы:
- Повышенная солнечная инсоляция;
- Курение;
- Сахарный диабет;
- Сердечно-сосудистые проблемы;
- Плохая экологическая обстановка;
- Недостаточное поступление питательных веществ и витаминов.
Большинство дистрофий глаза являются наследственными, при этом передача дефектного гена осуществляется по аутосомно-доминантному типу.
Иногда офтальмологи не могут со 100% точностью установить пусковой механизм образования «бельма».
Классификация
По происхождению:
- Первичные (или семейно-наследственные);
- Вторичные (приобретенные).
Клинически кератопатии можно разделить на формы, основанные на единственном или преобладающем анатомическом положении аномалий:
- Эпителиальная;
- Эндотелиальная;
- Стромальная;
- Мембраны Боумена.
Виды:
- Решетчатая;
- Пятнистая;
- Крошковидная;
- Кристаллическая;
- Лентовидная.
Определение локализации (центральные или периферические) дегенеративных перерождений возможно только после проведения патоморфологических и генетических исследований.
Клиническая симптоматика
- Первые признаки прогрессирующей болезни проявляются, как правило, в возрасте от 10 до 40 лет, иногда видны сразу после рождение ребенка (неонатальный период).
- Несмотря на то, что в офтальмологии имеется огромное разнообразие кератопатий, их проявления между собой схожи.
В большинстве случаев проявляется роговичный синдром, при котором человек жалуется на ощущение инородного тела, отмечается болезненность и покраснение, слезотечение и светобоязнь. Чаще всего отмечается двухстороннее поражение.
Оболочка отечна, нарушается ее прозрачность и снижается острота визуального восприятия. Возможна непереносимость яркого света, рези.
Характерным симптомом при этом недуге считается ухудшение визуального восприятия утром (сразу после ночного сна), с постепенным «прояснением» в вечерние часы. Это явление объясняется тем, что ночью скапливается влага, которая постепенно испаряется.
Помутнения достаточно часто сопровождаются аметропией, например, близорукостью, дальнозоркостью или астигматизмом.
Диагностика
- Наличие дегенеративных трансформаций можно найти случайно при обычном плановом медосмотре в поликлинике.
- Способы:
- Оценка остроты зрения;
- Оценка ошибки рефракции;
- Осмотр с помощью щелевой лампы;
- Измерение толщины с использованием пахиметрии;
- Определение внутриглазного давления;
- Генетическая консультация.
Для постановки правильного диагноза необходимо провести тщательное обследование. При этом недуге специалист выявляет отек и утолщение оболочки, а также снижение ее естественной прозрачности. Это выглядит как серовато-белые линии, круги или мелкие узелки.
Клинические характеристики и способ наследования кератопатии в настоящее время хорошо известны и подтверждаются в ряде случаев гистопатологически или с соответствующим анализом ответственного гена.
Лечение дистрофии роговицы
Консервативная терапия на современном уровне развития медицины эффективна только на первых стадиях недуга. Но к сожалению она дает только временный эффект и не полностью устраняет симптоматику, а также требует проведения повторного курса.
Применяются различные медикаменты, которые помогают сохранить целостность корнеальных клеток и защищают их от агрессивного воздействия повреждающих факторов (кератопротекторы). На первых этапах прогрессирования офтальмологической патологии помогает инсталляция глицерина и глюкозы, физиотерапевтические процедуры (электрофорез).
В виде капель и мазей применяются увлажняющие и противотечные средства. К ним относятся Тауфон, Ретинол, Корнерегель, Баларпан, Эмоксипин, Солкосерил, Тауфон и другие.
Капли назначаются в течение светового дня, а мазь на ночь, так как она обладает более длительным фармакологическим действием.
Анатомические и физиологические барьеры, которые имеет роговая оболочка против проникновения бактерий и других патогенов, способны также затруднять доступ и эффективность медикаментозных препаратов.
Для того, чтобы ускорить восстановительные реакции и уменьшить болевой синдром рекомендовано постоянное ношение мягких линз обладающих лечебным эффектом. Кроме того, это способствует восстановлению целостности поверхности при эрозиях.
У некоторых больных используется лазерная обработка расфокусированным лучом гелий-неонового лазера. Она предназначена для удаления дефектных очажков и стимуляции обмена веществ.
В таблетках и уколах назначаются поливитаминные комплексы и биогенные стимуляторы, такие как экстракт алоэ, лидаза, ФиБС, стекловидное тело. При присоединении инфекционного поражения и кератита в медикаментозную схему подключаются антибактериальные средства.
Мази, а также газопроницаемые специальные контактные линзы оказывают не только терапевтическое воздействие, но и выполняют своеобразную роль искусственного барьера, предохраняя нервные окончания органа от различных раздражений и повреждений.
Кросслинкинг – малоинвазивная манипуляция представляет собой фотополимеризацию соединительного белка коллагена.
Она не только способна приостановить процесс дегенерации, но и придать ему регрессирующий характер с последующим восстановлением физиологической функций поврежденных частей. Технология практически безболезненна, занимает нескольких минут, выполняется в амбулаторных условиях. Ее цель — создание плотного роговичного каркаса.
Операции
Хирургическое лечение заключается в удалении дефекта в оптической зоне. Постепенно на зону кератоэктомии нарастает эпителий с неповрежденных участков.
Единственной радикальной методикой при этом заболевании считается сквозная кератоплатика. При пересадке удаляется «бельмо», и на его место пересаживается донорский трансплантат.
В медицинском центре имени Федорова в Москве применяются все современные способы лечения от лекарственных и физиотерапевтических до сквозной кератопластики.
Эта операция является одной из наиболее распространенных разновидностей пересадки твердой ткани. По статистике, ежегодно во всем мире проводится более 100 000 таких процедур. Критерии успеха включают улучшение зрительной функции, уменьшение боли и обеспечение наружной защиты. Во всем мире имеются глазные банки, в которых хранятся донорские органы.
Это достаточно безопасная и малоинвазивная процедура, которая выполняется офтальмологическим больным всех возрастов. Врачи рекомендуют предварительно пролечить активную или хроническую инфекцию или снять признаки воспаления. Круговой разрез делается не скальпелем, а с помощью микрохирургического инструмента, называемого трефином.
Однако, данная инновационная методика не гарантирует, что дистрофия глаз остановится, так как главная причина появления дефекта не устранена и продолжает действовать. Иногда требуется повторная пересадка.
Проникающая кератопластика – данный способ оперативного вмешательства имеет самый высокий уровень отторжения, интраоперационные и послеоперационные осложнения, и риск послеоперационного астигматизма по сравнению с другими.
Ламеллярная технология приобрела популярность в течение последнего десятилетия, и она включает сохранение здоровых частей и замену только дефектных. Эта тенденция привела к улучшению приживаемости, вероятно, из-за уменьшения нагрузки аллогенной структуры.
Реакция отторжения клинически характеризуется локальным отеком и воспалительными клетками, которые можно видеть циркулирующими в передней камере или прикрепляющимися как кератические осадки к имплантату.
Поскольку предназначение эндотелиальных клеток заключается в обеспечении ясности и прозрачности, их потеря является важным условием, которое следует оценивать после пластики.
Высокоскоростной фемтосекундный лазер — одно из самых важных нововведений в трансплантации.
Он позволяет оперирующему хирургу предельно точно сфокусировать лазерную энергию на определенной глубине, а затем быстро произвести разрез необходимой длины, не вызывая каких-либо дополнительных механических повреждений окружающих микроструктур. Врач делает пластинчатое рассечение с высокой точностью.
| Уникальная анатомия роговицы и физиология передней камеры обеспечивает низкую иммуногенность и поддержание толерантности – иммунологическая привилегия. |
Ткань, взятая у донора, аккуратно прикрепляется очень тонкими швами. Оперативное вмешательство выполняется под местной анестезией или под общим наркозом и длится не более 30-90 минут.
- Распространенность отторжения варьирует от 5% до 40%, в зависимости от васкуляризации наружной пластинки реципиента и предшествующих эпизодов неудачной подсадки.
- Традиционно для стимуляции приживаемости донорской ткани применяют иммуносупрессию, главным образом, путем использования местных и системных кортикостероидов либо в качестве монотерапии, либо в сочетании с другими иммунодепрессантами.
- Гормональная терапия обладает агрессивным профилем побочных эффектов: повышение внутриглазного давления, образование катаракты, нарушение заживления ран и предрасположенность к оппортунистическим инфекциям, что требует тщательного мониторинга.
- Прогноз течения болезни при своевременной диагностике и адекватной медикаментозной терапии обычно благоприятный, трудоспособность сохраняется.
Клиника имени Федорова в Москве укомплектована новейшим оборудованием, которое позволяет в самые короткие сроки и с большой точностью диагностировать малейшие дефекты. При обращении в нашу клинику вы можете быть уверены в высокопрофессиональной медицинской помощи, хорошем результате лечения роговицы.
Цены на услуги при дистрофии роговицы глаза:
| 2014004 | Глубокая передняя послойная кератопластика ( 1 категория сложности) | 96000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 108000 | Записаться |
| 2014006 | Задняя послойная эндотелиальная кератопластика (1 категория сложности) | 72000 | Записаться |
| 2014008 | Задняя послойная эндотелиальная кератопластика+замена ИОЛ на артифакичном глазу или вторичная ИОЛ на афакичном глазу ( 3 категории сложности) | 96000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 84000 | Записаться |
| 2014009 | Набор одноразовых расходных материалов и инструментов для проведения кератопластических операций | 120000 | Записаться |
| 2014000 | Сквозная кератопластика 1 категория сложности | 84000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 120000 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 96000 | Записаться |
Эрозия роговицы. Как лечить? Ответ эксперта
Что такое эрозия роговицы и как её правильно лечить? Можно ли обойтись без операции и какие осложнения могут возникнуть, если затягивать с лечением? Отвечает Доктор Яков Гольдич, Израиль.
Глаза являются одной из самых чувствительных частей организма и повредить их крайне просто, будь то вследствие ожога либо травмы глаза. Некоторые из подобных травм пройдут бесследно в течение короткого времени с лечением или без, другие же приведут к образованию эрозии роговицы и могут привести к серьезным проблемам со зрением.
Что такое эрозия роговицы?
Эрозия роговицы – это повреждение роговицы, которое может возникнуть в следствии попадания в глаза постороннего предмета или едкого химического вещества. Из-за этого на поверхности глаза образуется небольшая ранка или царапина, которая вызывает болевые ощущения и может мешать зрению.
Что может привести к эрозии роговицы глаза
- попадание в глаз постороннего предмета;
- химический ожог;
- неправильное длительное ношение контактных линз;
- патологии, связанные с нарушением роста ресниц;
- демодекоз.
Зачастую, травматическая эрозия роговицы возникает по неосторожности, когда в глаз случайно попал посторонний предмет или же моющее средство.
Даже небольшая, но твёрдая соринка, может привести к образованию эрозии, а потому, при возникновении неприятных ощущений, глаза требуется промыть обильным количеством воды.
Такой же шаг требуется делать и при попадании в глаза химических веществ – не зря ведь об этом пишут в инструкции по безопасному применению химических реагентов.
Что происходит при травме роговицы?
При нарушении целостности роговицы, обнажаются множественные нервные окончания, а потому возникают болевые ощущения, чувство дискомфорта. Вместе с болью, у пациента наблюдается светобоязнь и обильное слезотечение.
- Через некоторое время после травмы, краснеет слизистая оболочка глаза и повреждённый глаз становится чувствителен к любым внешним факторам, например, ветру на улице.
- В некоторых случаях, когда эрозия располагается в середине глаза, может ухудшится зрение, так как при обширной эрозии, роговица мутнеет, что значительно снижает способность четко видеть.
- Вы повредили глаз – что делать?
Первым делом нужно обратиться к офтальмологу, ведь только врач сможет правильно поставить диагноз и назначить лечение. Самостоятельные попытки лечения в домашних условиях, могут привести к ухудшению ситуации и возникновению осложнений, которые могут привести к множеству проблем и длительному лечению.
Не ставьте на себе эксперименты – сразу же обращайтесь к врачу. В большинстве случае эрозия лечится медикаментозно, а потому не стоит настраивать себя на негатив заранее.
Как проводится лечение эрозии роговицы?
Лечение эрозии роговицы глаза, в основном, проводится медикаментозно – при помощи капель и специализированных мазей. Капли при эрозии роговицы снимают воспаление, предотвращают сухость глаз и помогают повреждению быстрее зажить. Тем не менее, у некоторых пациентов эрозия роговицы переходит в хроническую форму.
Рецидивирующая эрозия роговицы
Хроническая эрозия роговицы отличается от обычной тем, что симптомы заболевания постоянно возвращаются, даже при соответствующем медикаментозном лечении.
Как правило, при рецидивирующей форме эрозии роговицы, пациент ощущает резкую боль в глазу в утренние часы, когда только открывает глаза после сна. Связано это с тем, что при открытии глаза, ранка на глазу буквально «распахивается» и даже может стать больше.
Существует несколько методов, которые эффективно проявляют себя в лечении рецидивирующей эрозии роговицы:
- Лазерное лечение;
- Хирургическое лечение. Нет – это не пересадка роговицы, а небольшое хирургическое вмешательство, во время которого по краям эрозии проделываются небольшие надрезы. В результате повреждение быстрее срастается и заживает;
- Медикаментозное лечение – капли и мази помогают увлажнить глаз, а потому даже во время пробуждения, эрозия не увеличивается. Это помогает быстрее побороть заболевание и вернуться к полноценной жизни без периодического дискомфорта и многочисленных визитов к врачу-офтальмологу.
Чем опасна эрозия роговицы? Какие могут возникнуть осложнения?
Как правило, осложнения при эрозии роговицы не возникают, но это правило действует только в том случае, если сразу же начать лечение, а не ждать, пока проблема усугубится.
Если же вы затяните с лечением, то роговица может помутнеть, что приведёт к ухудшению зрения.
Помимо этого, пациенты с рецидивирующей эрозией роговицы, могут столкнуться с неоваскуляризацией – это процесс, во время которого мельчайшие сосуды глаза (капилляры), прорастают в роговицу.
В результате данного осложнения, у пациента резко и значительно ухудшается зрение и необходимо производить дополнительное лечение, чтобы избавиться от появившейся проблемы.
Если же вследствие эрозии роговицы глаза образовалось бельмо, то в таких случаях требуется пересадка роговицы, чтобы вернуть утраченное зрение. Никакие капли или мази в данной ситуации не помогут – нужно проводить операцию по пересадке роговицы.
Профилактика травм глаз
Мы не устаём повторять своим пациентам, что профилактика – это крайне важно и ей не нужно пренебрегать.
- Выполняйте все требования правил техники безопасности;
- Регулярно посещайте офтальмолога и проверяйте зрение;
- При попадании в глаз инородного предмета или химического вещества – обильно промойте его водой и обратитесь к офтальмологу;
- Соблюдайте умеренность при приёме солнечных ванн, а также защищайте глаза очками от солнца.
Берегите свои глаза и не забывайте – профилактика лучше и дешевле любого лечения!
- Доктор Яков Гольдич
- Яков Гольдич – известный хирург-офтальмолог, один из лучших специалистов по лечению заболеваний роговицы в Израиле.
- Образование, стаж и научная работа
- опыт более 15 лет
- окончил медицинский факультет при Иерусалимском Университете
- специализировался в области диагностики и оперативного лечения переднего сегмента глаза в престижном Университете Торонто, Канада
- директор Израильского банка роговицы
Статьи о лечении заболеваний роговицы
Читайте дополнительные публикации
Рецидивирующая эрозия роговицы
Рецидивирующая эрозия роговицы – это повторяющееся повреждение эпителия, наблюдающееся при нарушениях в базальной мембране эпителиального слоя роговицы.
Роговица глаза человека состоит из пяти слоев. Самый наружный слой носит название эпителий роговицы, он состоит из 5-6 слоев клеток, выполняет защитную функцию и достаточно хорошо восстанавливается при повреждении.
Эпителий располагается на, так называемой базальной мембране, которая регулирует восстановление эпителия и его структуру. Под ней располагается тонкая мембрана, которая называется боуменовой оболочкой – это плотная ткань, которая служит опорой для эпителия.
Глубже нее лежит строма, составляющая большую часть объема роговицы, которая состоит из особых клеток – кератоцитов, расположенных в строгом порядке, что обеспечивает прозрачность роговицы. Строма сзади прилежит к самой прочной ткани роговицы – десцеметовой оболочке – плотной мембране, выполняющей защитную функцию.
Последний слой – эндотелий, представляет собой слой из одного ряда клеток, выполняющих функцию насоса, контролирующего обмен жидкостью и питательными веществами между роговицей и влагой передней камеры глаза.
Причины возникновения рецидивирующей эрозии роговицы
Рецидивирующая эрозия роговицы возникает, как правило, после травмы поверхностного слоя роговицы, то есть эрозии роговицы, при которой повреждается базальная мембрана эпителиального слоя.
За счет повреждения базальной мембраны, происходит нарушение структуры вновь образованных эпителиальных клеток, также могут формироваться мельчайшие полости под эпителием, при легком давлении на которые пласт эпителиальных клеток отслаивается, образуя эрозивную поверхность.
Затем постепенно этот дефект зарастает и покрывается эпителием, но в виду того, что базальная мембрана по-прежнему имеет нарушенную функцию, эрозия в дальнейшем также может рецидивировать.
Кроме того, возможно возникновение рецидивирующей эрозии, как следствие дистрофического процесса в роговице глаза. Это возможно как при дистрофии, непосредственно, базальной мембраны эпителия, так и при выраженном отеке роговицы, когда могут формироваться большие наполненные жидкостью пузыри или буллы, при разрыве которых возникает обширная эрозия роговицы.
Симптомы
Проявления эрозии роговицы при рецидивирующем процессе обнаруживаются внезапно, чаще утром, только открыв глаза. Это объясняется тем, что ночью контакт век с эпителием роговицы становится более плотным, а из-за нехватки увлажнения поверхности роговицы, при движении век вместе с ним отрывается и участок эпителиального слоя, доставляя значительные неудобства пациенту.
- Болевой синдром в глазу возникает сразу после появления эрозии и связан с обнажением многочисленных нервных окончаний роговицы, затем при восстановлении повреждения чувство боли может переходить в ощущение инородного тела.
- Покраснение глаза является проявлением реагирования местных сосудов на выраженное раздражение нервных окончаний или быть признаком начинающегося воспалительного процесса при осложнении эрозии инфекцией.
- Одновременно с болью появляется обильное слезотечение из-за болевого синдрома и раздражения нервных окончаний.
- Светобоязнь также является проявлением сильной боли в глазе.
- Снижение зрения может быть при центральном расположении эрозии или очень большом размере поврежденной поверхности, так как окружающая ткань роговицы часто отекает и снижается ее прозрачность.
Диагностика
Производится тщательное офтальмологическое обследование. Производится осмотр всей поверхности роговицы с помощью микроскопа, так называемой щелевой лампы. Небольшие эрозии могут быть пропущены, поэтому дополнительно производится окрашивание роговицы красителем, например раствором флуоресцеина, благодаря этому удается выявить даже самые незначительные участки повреждения.
Лечение
Для снижения неприятных симптомов эрозии роговицы пациентам назначаются препараты искусственной слезы, а также глазные капли, гели и мази, которые восстанавливают эпителиальный слой роговицы. Препараты искусственной слезы и увлажняющие капли назначаются этой группе пациентов на длительное время, для того, чтобы снизить вероятность рецидива.
- Для снижения неприятных симптомов и улучшения восстановления эпителия роговицы могут применяться также мягкие лечебные контактные линзы.
- Для профилактики вторичной инфекции роговицы назначается антибактериальный препарат в виде капель или мази.
- В тяжелых случаях, при частых рецидивах заболевания возможно проведение эксимерлазерной операции – фототерапевтической кератэктомии, суть которой заключается в удалении с помощью лазера поврежденной базальной мембраны эпителиального слоя, за счет чего в последующем исключаются рецидивы эрозии роговицы.
Эрозия роговицы глаза: лечение, симптомы, причины
- Главная >
- Статьи по теме >
- Эрозия роговицы глаза
Роговица – это сферическая и абсолютно прозрачная часть наружной оболочки глаза, по сути, выпукло-вогнутая линза, преломляющая лучи света и фокусирующая изображение на сетчатке.
Помимо проведения и преломления лучей, она защищает светопроводящую систему глаза от внешних повреждений и негативных воздействий.
Однако, попадание в глаз инородных предметов, агрессивных химических веществ, инфекции или хроническое иссушение глазной поверхности (ксероз) могут привести к повреждению, из-за чего развивается эрозия роговицы.
Эрозия представляет собой дефект поверхностного слоя клеток роговицы, из-за чего нарушается ее целостность, эрозия может стать местом проникновения инфекции внутрь глазного яблока. Кроме того, из-за эрозии роговица теряет свою прозрачность, что грозит снижением зрения.
В отличие от язвы, эрозия затрагивает только поверхностный слой (эпителиальный). При более глубоких повреждениях могут развиваться серьезные повреждения, длительно заживающие язвы с помутнением роговицы и нарушением зрения.
Эта патология разделяется на формы, исходя из различных признаков.
- По размерам эрозии делятся на мелкие (точечные) либо крупные участки эрозии (макро-повреждения).
- По локализации процесса – не верхнем полюсе или на нижнем.
- По распространенности – один конкретный участок роговицы либо островки, рассыпанные по всей поверхности.
- По клиническому течению – однократно возникшая эрозия или рецидивирующий процесс.
Травматическая эрозия роговицы
Причиной образования травматической эрозии становятся механические повреждения эпителия (инородные предметы, осложнения контактной коррекции зрения и пр.). Возможно химическое повреждение при контакте глазной поверхности с едкими газами, жидкостями или порошками. Возможно ожоговое поражение, трение ресницами при завороте века.
Рецидивирующая эрозия роговицы
При рецидивирующей эрозии болезнь возвращается вновь и вновь, активная терапия устраняет острые симптомы повреждения эпителия, но через определенный промежуток времени дефект возникает снова. Возможно появление локальной эрозии, тогда дефект строго ограничен только одним фрагментом роговицы.
При разлитой эрозии повреждение как бы «расползается» в стороны по поверхности эпителия. Эта форма формируется при повреждении клеток роговицы, ответственных за регенерацию эпителия. В этом случае эрозия роговицы зарастает дефектным клетками, которые сморщиваются, образуют микроскопические трещины.
К рецидивам эрозии могут приводить воспалительные процессы, хронические общие заболевания в роговице или ее чрезмерная сухость.
Провокаторами повреждения эпителиального слоя в области роговицы могут стать две группы факторов – инфекционные процессы и неинфекционные поражения.
Среди инфекционных поражений наиболее распространены:
- Повреждение роговицы при рецидиве простого герпеса
- Грибковые эрозии
- Хламидийная инфекция
- Бактериальные поражения (стрептококк, стафилококк, синегнойная палочка)
- Смешанная природа поражения (вирусно-микробная или грибково-микробная)
Среди неинфекционных провокаторов поражения можно выделить факторы, приводящие к нарушению питания роговицы (дистрофии), снижению местной иммунной защиты и травмы эпителия.
Самые частые из них это:
- Слишком длительное ношение линз или несоблюдение правил их использования
- Травмы роговицы инородными предметами или едкими веществами
- Последствия офтальмологических операций
- Аутоиммунные процессы, которые приводят к повреждению сосудов, питающих роговицу (например, ревматоидные изменения)
- Эндокринно-обменные расстройства (например, сахарный диабет)
- Новообразования
Синдром «сухого глаза» (ССГ)
Более подробно о ССГ, его симптомах, лечении и последствиях можно прочитать здесь
Нередко на фоне хронической патологии развивается рецидивирующая форма эрозии. Кроме того, нередко эрозия может осложняться вторичной инфекцией, проникновением инфекции, что осложняет терапию.
При эрозии роговицы возникают достаточно типичные жалобы, поэтому врач может заподозрить эту патологию еще во время беседы с пациентом.
Прежде всего, возникает сильная боль в пораженном глазу, которая похожа на ощущение, когда в глаз попадает песок или инородные предметы.
В течение первых двух суток присоединяется слезотечение, отек века и блефароспазм (пациент не может открыть глаз и нормально моргать).
Если эрозия имеет инфекционный характер, типичны дополнительные проявления:
- Краснота и отек тканей глаза с самого начала заболевания
- Гноетечение, корочки на веках и ресницах
- Сильная светобоязнь, усиление боли при ярком свете
В конечном итоге может появиться снижение остроты зрения на поврежденном глазу.
Если это рецидивирующая эрозия, в области повреждения роговицы формируются рубцы, которые хуже пропускают световые лучи. Это приводит к стойкому ухудшению зрения. Кроме того, эрозии могут переходить в более глубокие повреждения – язвы, проникающие до передней камеры глаза. Это грозит распространением инфекции внутрь. Этот процесс может вести к необратимому снижению зрения.
При любых подозрениях на повреждение роговицы необходимо немедленное обращение к офтальмологу. Врач внимательно выслушает жалобы, задаст дополнительные вопросы, уточняющие причину поражения.
Затем проводится детальный осмотр глаз при помощи инструментов.
Это позволяет обнаружить инородные предметы в глазу, увидеть изменения на слизистой и определить характер выделяющейся жидкости (гнойная или слизистая).
Затем выполняется биомикроскопия глаза — осмотр поверхности роговицы прибором с высоким увеличением, определяющий малейшие дефекты поверхности. Это помогает выявить эрозию, ее размеры и глубину повреждения тканей.
Если видны признаки эрозии, но не обнаруживается очаг из-за того, что у него незначительные размеры, используется флуоресцин – краситель, подсвечивающий дефект. Дополнительно используют различные методики измерения внутриглазного давления, УЗИ для выявления патологий внутри глазного яблока или офтальмоскопию, мазки на цитологию и посевы.
Если пациент носит линзы, врач проверяет их под микроскопом, чтобы обнаружить мелкие дефекты, которые могли повредить роговицу. На основании всех этих данных назначается терапия.
Эрозия роговицы – крайне серьезное состояние, требующее незамедлительного обращения к специалисту. При появлении вышеописанных симптомов для правильной постановки диагноза и выбора терапии необходимо срочно обратиться к офтальмологу.
Если это неинфекционная эрозия, применяют препараты кератопротекторного действия – они помогают заживлять дефекты, образуя на поверхности дефекта тонкую пленку, которая защищает от внешних раздражителей. Также показаны препараты, стимулирующие кровообращение и регенерацию. Может быть назначена физиотерапия.
Обязательным компонентом лечения являются увлажняющие капли
Для получения более полной информации о некоторых имеющихся увлажняющих каплях, Вы можете пройти тест «Сухость глаз? Пройдите тест и узнайте, что могло бы подойти именно Вам»
Если консервативное лечение не помогает, показаны микрохирургические операции по восстановлению целостности роговицы.
В случае инфекционного поражения добавляются противомикробные препараты, в зависимости от вида возбудителя.
Эрозия глаза: что это?
Эрозивное поражение роговой оболочки может быть вызвано разными факторами. При инфекционной эрозии наиболее вероятными причинами заболевания становятся:
- заражение вирусом герпеса;
- бактериальные конъюнктивиты (обычно стафилококковой, стрептококковой природы);
- хламидиоз;
- грибковые поражения.
К причинам возникновения неинфекционных эрозивных поражений относится дистрофия роговой оболочки. Чаще всего такое явление наблюдается при снижении иммунных функций, а также под воздействием других факторов:
- травмы роговой оболочки;
- неправильной эксплуатации контактной оптики;
- воздействия химических веществ;
- офтальмологических операции;
- нарушение стабильности слезной пленки.
У пациентов нередко возникает рецидивирующая эрозия роговицы глаза, развитию которой способствует ряд внутренних факторов.
В большинстве случаев повреждение эпителия происходит из-за гормональных, эндокринных, аутоиммунных нарушений. Это патологическое состояние требует своевременной коррекции и специфической терапии.
В большинстве клинических случаев эрозия роговицы глаза травматическая осложняется присоединением инфекции.
Симптомы изъязвления защитной оболочки глаза
Эрозивное поражение тканей приводит к обнажению огромного количества нервных окончаний. Поэтому первый признак патологии – болезненные ощущения. Острый болевой синдром постепенно сменяется ощущением дискомфорта, присутствия инородного тела или «песка». Также наблюдается повышенное слезотечение, которое по мере изъязвления эндотелия нарастает.
Раздражение нервных окончаний в роговой оболочке приводит к возникновению светобоязни, покраснению сосудов. При повреждении роговицы, локализующемся в центральной зоне, в большинстве случаев наблюдается резкое снижение остроты зрения. Четкость зрительного восприятия также нарушается при обширных эрозивных повреждениях роговицы.
Как лечится эрозия роговицы глаза?
Лечение эрозии роговицы глаза зависит от степени поражения. Зачастую экстренной мерой при неинфекционном поражении эпителия роговой оболочки является йодное туширование. Такой метод помогает остановить дальнейшее прогрессирование деструкции глазных тканей. Иногда при эрозии роговицы глаза лечение предусматривает проведение лазерной коагуляции.
После санации патологического очага проводится физиотерапия, основанная на введении лекарственных препаратов в поврежденные ткани разными методами (электрофорез, ультрафонофорез).
В некоторых клинических случаях может применяться магнитотерапия. Чтобы ускорить регенерацию поврежденных тканей применяются специальные средства – кератопротекторы.
В них содержится особое вещество (гипромеллоза), которое образует на поверхности внешней оболочки глаза тонкую защитную пленку.
Для уменьшения неприятной симптоматики, устранения раздражений, а также дополнительной защиты роговицы используют глазные капли. Но далеко не всегда консервативная терапия, основанная на применении слезозаменителей, эффективна.
Чтобы остановить распространение эрозии вглубь тканей, может потребоваться кератопластика (хирургическое восстановление роговой оболочки).
При выраженном снижении слезопродукции (результат пробы по Schirmer – менее 5 мм,) и потребностии в инстилляциях препаратов «искусственной слезы» чаще 6 раз в сутки может потребоваться проведение окклюзии слезных канальцев.
Эрозия роговицы – это повреждение эпителиального слоя, которое не всегда имеет неинфекционную природу. Если заболевание спровоцировано инфекциями, для лечения применяются противовирусные, противогрибковые, противопаразитарные препараты и антибиотики. Выбор лекарства зависит от выявленного возбудителя инфекции.
Чтобы остановить воспаление роговицы, применяются иммуномодуляторы, антигистаминные и противовоспалительные препараты. По форме выпуска это могут быть офтальмологические растворы, мази или внутриглазные инъекции. Длительность курса терапии определяется врачом, исходя из тяжести патологического процесса.
Обычно заживление поврежденных тканей оболочки занимает несколько недель. Но на месте эрозии после заживления часто появляются рубцы, которые приводят к снижению остроты зрительного восприятия. Постепенно рубцовая ткань замещается здоровой, но если этого не произошло, может потребоваться хирургическая операция, которая предусматривает удаление поврежденного слоя эпителия.
Прогнозы при эрозии роговицы глаза и ее последствия
Чтобы избежать осложнений, нужно при первых признаках эрозии обратиться к врачу. При своевременном обнаружении патологического процесса избавиться от эрозии можно за 3-5 недель. Но если заболевание запущено, есть риск возникновения осложнений:
- Неоваскуляризация роговой оболочки. На фоне эрозивного поражения могут образовываться дополнительные сосуды, пронизывающие тонкую ткань. Это явление часто приводит к нарушению зрения.
- Прободная язва с выпячиванием глазного яблока. Патологическое состояние вызывает ущемление радужки, образование атрофии зрительного нерва, глаукомы.
- Инфицированием стекловидного тела. Обычно процесс сопровождается образованием гноя. При отсутствии адекватного лечения инфекция проникает в кровеносную систему, что приводит к массовому поражению внутренних органов.
Во время лечения необходимо соблюдать все рекомендации офтальмолога и только в этом случае есть шансы на положительный исход терапии. При адекватном лечении рецидивы и рубцевание тканей маловероятны.
Дельфанто® – средство от дискомфорта в глазах
Одним из факторов, приводящих к образованию эрозии роговицы, является синдром «сухого глаза» (ксерофтальмия). Капсулы Дельфанто® созданы для того, чтобы предотвратить его развитие. Основной компонент средства стандартизированный экстракт MaquiBright®, который содержит не менее 35% антиоксидантов. Активные вещества, присутствующие в составе капсул, выполняют несколько важных функций:
- восстанавливают поврежденные клетки слезных желез;
- нормализуют продукцию естественной слезы;
- улучшают качество слезного секрета.
Капсулы Дельфанто® устраняют не только симптомы ксерофтальмии, но и причины, вызывающие нарушение целостности слезной пленки. Средство можно применять одновременно с глазными каплями, но уже через несколько недель необходимость в регулярной инстилляции раствора исчезнет.




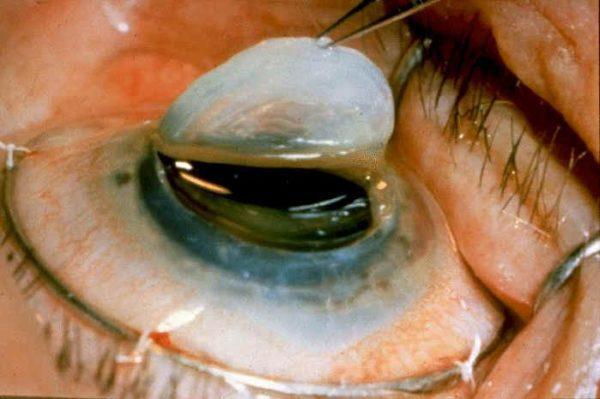 Ткань, взятая у донора, аккуратно прикрепляется очень тонкими швами. Оперативное вмешательство выполняется под местной анестезией или под общим наркозом и длится не более 30-90 минут.
Ткань, взятая у донора, аккуратно прикрепляется очень тонкими швами. Оперативное вмешательство выполняется под местной анестезией или под общим наркозом и длится не более 30-90 минут.