Возрастная макулярная дегенерация (ВМД, макулодистрофия, дистрофия сетчатки, дегенерация «желтого пятна») — это хроническое прогрессирующее заболевание заднего отдела глаза, характеризующееся дистрофическими процессами в центральной зоне сетчатки и сосудистой оболочке глаза. Возрастная макулодистрофия занимает одно из лидирующих мест в мире среди заболеваний, ведущих к стойкому снижению зрения и слепоте у людей старше 50 лет.
Причины развития ВМД
Одной-единственной причины развития макулярной дегенерации нет. Существует несколько причин, являющихся пусковым моментом заболевания. В этой связи принято выделять такие факторы риска развития макулодистрофии как:
- возраст (средний возраст больных ВМД 55-80 лет, но по наблюдениям последних лет неуклонно растет число пациентов среди лиц трудоспособного возраста);
- пол (женщины болеют в 2 раза чаще мужчин);
- наследственность (если среди прямых родственников есть пациенты с ВМД, то риск развития заболевания увеличивается);
- сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз сосудов головного мозга);
- сахарный диабет;
- несбалансированное питание (избыточная масса тела, ожирение, высокий уровень холестерина в крови, дефицит витаминов и антиоксидантов);
- курение;
- продолжительное и интенсивное воздействие прямых лучей солнечного света, а также особенности профессиональной работы (например, работа с лазером или источниками ионизирующего излучения);
- плохая экология;
- перенесенные заболевания или травмы глаз.
Наследственная предрасположенность — одна из основных причин возникновения ВМД. Если кто-то из Ваших близких родственников подвержен этому заболеванию, Вам следует регулярно посещать врача-офтальмолога, чтобы контролировать риск возникновения и развития дистрофии сетчатки.
Симптомы возникновения ВМД
Как правило, начало болезни пациент просто не замечает из-за отсутствия каких-либо «острых» проблем со зрением. Но, учитывая, что при дистрофии сетчатки поражается центральное и цветовое зрение, описать стандартную последовательность развития заболевания можно следующим образом:
- Сначала теряется яркость и контрастность цветового восприятия и искажаются видимые линии, пациенту не хватает освещенности, которой было достаточно раньше;
- На следующем этапе при чтении и письме текстов в привычных очках пациент замечает выпадение отдельных букв или целых слов;Затем отмечается потеря остроты зрения на близком и на дальнем расстоянии;
Позже, при развитии болезни, перед глазом появляется пятно, сначала полупрозрачное, после вовсе непрозрачное, резко ухудшающее зрение, лишающее пациента возможности различать предметы, лица людей.
Возрастная макулодистрофия — это двустороннее заболевание, поражение распространяется на оба глаза. Чаще всего на одном глазу поражение сетчатки проявляется и прогрессирует активнее.
Проявление заболевания на другом глазу возможно через 5-8 лет после установления диагноза ВМД.
Если пациент не проходит регулярные проверки у офтальмолога, сам он может не сразу заметить возникшие проблемы со зрением, так как дополнительную нагрузку берет на себя лучше видящий глаз.
В клинической практике выделяют сухую и влажную формы вмд
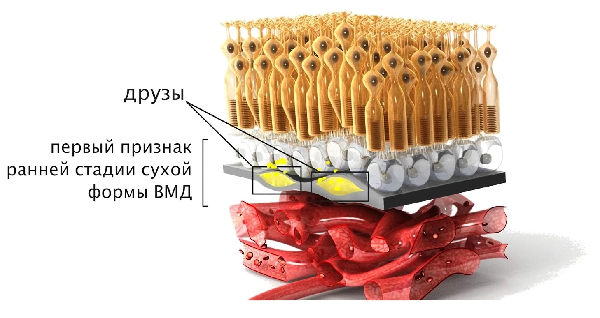
1. Сухая форма ВМД или возрастная макулопатия (ВМ) встречается в 90% случаев, может быть результатом выраженного процесса старения организма. Для данной формы заболевания характерно медленное развитие.
При сухой форме ВМД в слоях сетчатки появляются участки скопления продуктов обмена клеток (друзы), которые снижают прозрачность ткани, нарушая проникновение света к колбочкам (световоспринимающим клеткам сетчатки). В макулярной зоне происходит нарушение пигментного обмена, появляются зоны гипер- и гипопигментации сетчатки.
Как правило, вышеописанные процессы не приводят к субъективно значимому снижению остроты зрения, не вызывают жалоб. Пациент в течение нескольких лет, в некоторых случаях – даже десятилетий, не замечает никаких проблем с боковым зрением и зрением вдаль. Но на близком расстоянии и, в первую очередь, во время чтения или при письме, могут обнаруживаться затруднения.
Необходима своевременная диагностика, профилактика прогрессирования и динамическое наблюдение.
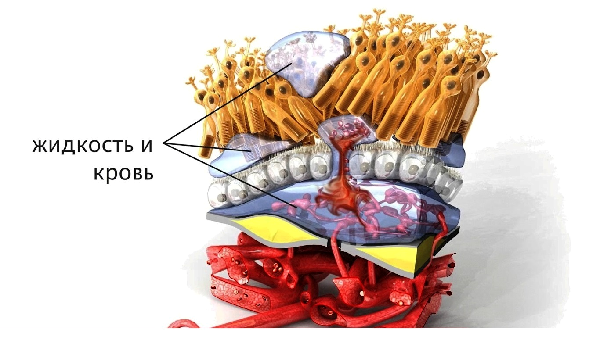
2. Влажная форма ВМД развивается при дальнейшем прогрессировании дегенеративных процессов в центральной зоне сетчатки. Наблюдается увеличение размеров и количества друз, их слияние.
Происходит врастание новых неполноценных сосудов в сетчатку (хориоретинальная неоваскуляризация) и просачивание жидкой части крови через их стенки в толщу ткани, что приводит к появлению отека сетчатки, нарушению взаимодействия слоев сетчатки.
В результате вышеописанных процессов происходит прогрессивное снижение предметного зрения. Буквально за несколько месяцев или недель зрение может сильно ухудшиться.
Методы диагностики ВМД
На сегодняшний день для диагностики дистрофии сетчатки используется комплексный подход.
Наряду с традиционными методами обследования — проверка остроты зрения и осмотр глазного дна (офтальмоскопия) — широко применяются современные компьютеризированные методы: фотографирование глазного дна, компьютерная периметрия, флюоресцентная ангиография (по показаниям), оптическая когерентная томография (ОСТ). И именно оптическая когерентная томография позволяет диагностировать самые ранние проявления заболевания.
Самостоятельный контроль заболевания
Для своевременной диагностики ВМД, следует немедленно обратиться к офтальмологу при появлении любой из перечисленных ниже жалоб:
- снижение остроты зрения как вдаль, так и на близком расстоянии;
- затруднение, возникающее при чтении и письме в прежних очках;
- необходимость большего освещения;
- появление перед глазом полупрозрачного фиксированного пятна;
- искажение контуров предметов, их цвета и контрастности.
Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Людям с пониженными зрительными функциями, носящими очки, следует с большим вниманием относиться к риску возникновения ВМД и регулярно проверять зрение у офтальмолога. Так как начальные симптомы ВМД могут остаться незамеченными из-за привычно сниженной остроты зрения.
Эффективным будет самостоятельный тест зрительных функций для каждого глаза в отдельности. Например, по сетке Амслера — правильно пользоваться этим тестом самодиагностики может обучить ваш лечащий врач-офтальмолог.
Очки и ВМД
Очки не могут решить проблему снижения зрения при дистрофии сетчатки. Представьте, что очки — это объектив фотокамеры, а сетчатка — это светочувствительная фотопленка. И эта пленка повреждена.
Какой бы «сильной» не была оптика Вашего объектива, качественной фотографии не получится — на снимке будут отражаться недостатки пленки. Тоже с глазами — даже при самых качественных линзах проецируемый на поврежденную сетчатку зрительный образ будет искажен.
Увеличительные стекла или лупы призваны максимально использовать сохранившееся зрение.
Современные методы лечения ВМД
- К сожалению, мировая современная медицина не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулярной дегенерации и восстановить зрение.
- Поэтому так важна ранняя диагностика и контроль этого заболевания.
- Для лечения больных с ВМД применяются:
- диета;
- медикаментозное лечение (витамины, минералы, антиоксиданты, пептидные биорегуляторы, препараты для снижения уровня холестерина и препятствующие «сгущению» крови);
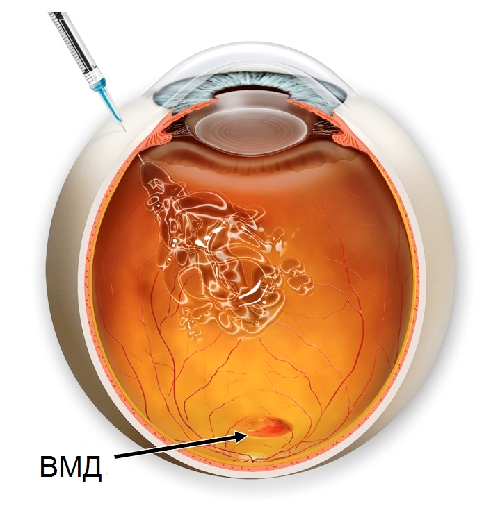
- хирургическое лечение (интравитреальное введение ингибиторов ангиогенеза, стероидов и значительно реже и менее успешно — удаление новообразованных мембран и транслокация макулы)
- лазерная терапия/
Самое эффективное лечение для Вас сможет подобрать только врач-специалист, определив форму и стадию заболевания, и с учетом индивидуальных противопоказаний и возможных сопутствующих болезней (таких как сахарный диабет, атеросклероз или гипертония). Самолечение категорически противопоказано.
Диета при ВМД
Диета – важный и обязательный аспект для профилактики ранних стадий ВМД.
- Необходимо исключить из рациона продукты с повышенным содержанием холестерина.
- Наполнитель ежедневный рацион витаминами, микроэлементами и антиоксидантами.
- Для сетчатки необходимы каратиноиды — лютеин и зеаксантин, которые содержатся в яичных желтках, шпинате, брокколи, болгарском перце, тыкве, томатах, моркови, бобах, капусте, грейпфруте, киви и т.д.
- Антиоксиданты для глаз содержат черника, красная смородина, косточки красного винограда.
- Витамин А (ретинол) входит в состав зрительного пигмента, он содержится в яйцах, молоке, печени морских рыб.
- Витамины группы В поддерживают нервную и имунную системы, здоровый рост и размножение клеток в организме. Их источником являются дрожжи, творог, сыр, молоко, пророщенные зерна, бобовые.
- Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, красная смородина, цитрусовые, зеленый горошек, шпинат и т.д.
- Витамин Е усиливает действие антиоксидантов, улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
- Диета рекомендует разнообразное и сбалансированное питание. Питаться нужно часто и дробно — 5-6 раз в день.
Витаминные комплексы для профилактики и лечения ВМД
Наряду с продуктами питания, необходим обязательный прием препаратов, содержащих каротиноиды (лютеин и зеаксантин), биофлавоноиды, витамины С, Е, А, таурин, гинко билоба, цинк, селен, медь — с целью увеличения содержания желтого пигмента (лютеина) в макуле, защищающего сетчатку от повреждающего действия интенсивного света.
Так как современные методы не позволяют полностью излечить ВМД и восстановить утраченное зрение, они направлены на профилактику заболевания, поддержание существующей остроты зрения и замедление прогрессирования болезни. Период и продолжительность лечения определяет лечащий врач индивидуально в зависимости от клинической картины болезни.
Все существующие глазные капли могут работать только на поверхности глаза и не способны достичь сетчатки, поэтому не являются медикаментозными препаратами для лечения ВМД.
Лечение «влажной» формы ВМД
При «влажной» форме дистрофии сетчатки болезнь развивается стремительно и требует совершенно иной терапии. Применяются следующие методы:
- интравитреальное (в полость глаза) введение ингибиторов ангиогенеза;фотодинамическая терапия (ФДТ);
- лазерное лечение (лазерная коагуляция и транспупиллярная термотерапия);
- комбинация вышеуказанных методов.
Интравитреальное введение препаратов:
1. Интравитреальное введение стероидов (триамцинолона ацетонид). В России разрешен к применению препарат пролонгированного действия в виде имплантата – азурдекс. В результаты лечения на ранних стадиях уменьшается отек сетчатки и в некоторых случаях повышается острота зрения, однако эффект кратковременный.
2. Интравитреальное введение антиваскулярных эндотелиальных факторов роста (анти-VEGF). Применяется при выявлении влажной формы ВМЛ с наличием отека сетчатки. Техника лечения заключается во введении определенной дозы препарата в стекловидное тело в условиях операционной. Через месяц после первой инъекции проводится контрольное исследование — ОСТ.
При положительной динамике рекомендовано провести минимум три введения через каждый месяц для достижения стабильного результата. Применяемые препараты: ранибизумаб (люцентис) — разрешен к применению в РФ, бевацизумаб (авастин) — не зарегистрирован в РФ.
Лечение особенно эффективно при ранних стадиях влажной формы ВМД, однако не может в 100% случаев гарантировать улучшение зрительных функций.
Лазерная коагуляция (лазерное разрушение дистрофического очага). При этом способе «прижигаются» новообразованные сосуды, через стенки которых просачивается кровь. Полное разрушение очага позволяет приостановить ухудшение зрения, но на месте воздействия лазером остается рубец, и в зрительном процессе эта область сетчатки больше не участвует.
Профилактика по снижению риска развития ВМД
- здоровый образ жизни. Соблюдение диеты и употребление в пищу достаточного количества железа и витаминов и микроэлементов, отказ от курения, избегание стрессовых ситуаций, прогулки на свежем воздухе, умеренные физические нагрузки.
- регулярное наблюдение у офтальмолога. Пациентам в возрасте от 40 до 64 лет каждые 2-4 года необходимо проходить полное офтальмологическое обследование. В возрасте 65 лет и старше – каждые 1-2 года. При наличии нескольких факторов риска ВМД — не реже 2-х раз в год.
Помните, любую болезнь легче предотвратить, чем лечить!
Урок № 64. Про возрастную макулярную дегенерацию – дистрофию сетчатки
Уважаемые слушатели нашего университета! Сегодня мы поговорим об очень распространенном заболевании глаза – возрастной макулярной дегенерации сетчатки (ВМД).
1. Что такое возрастная макулярная дегенерация?
Возрастная макулярная дегенерация (ВМД, макулодистрофия, дистрофия сетчатки, дегенерация «желтого пятна») — это хроническое прогрессирующее заболевание заднего отдела глаза, характеризующееся дистрофическими процессами в центральной зоне сетчатки и сосудистой оболочке глаза
2. Количество людей, страдающих ВМД
Приходится признать, что, как и ранее, возрастная макулярная дегенерация является наиболее частых в мировой одним из практике заболеваний, приводящих к снижению и даже полной потере зрения.
По данным статистики только в России заболеваемость ВМД составляет более 15 человек на 1000 населения, и каждый 20-й россиянин находится под угрозой этого серьезнейшего, приводящего к слепоте, заболевания. Мировая научная практика и анализ по ВМД позволяет привести следующие цифры: из 7.3 миллионов россиян, находящихся в группе риска, более 2,3 миллионов страдают ВМД.
Научно доказано, что процент заболеваемости растет вместе с увеличением возраста пациентов в возрастной группе от 52 до 64 лет она составляет 1,6% от 65 до 74 лет 15%, от 75 до 84 лет 25%, а среди лиц старше 85 лет -30%.
Учитывая, что мало кто знает о существовании ВМД, о причинах, определяющих риск, и о мерах профилактики этого заболевания, серьезно беспокоит вероятность того, что в Российской Федерации количество пациентов с ВМД может достигнуть 3,9 миллионов уже в ближайшие 5 лет. Предлагаем Вам ознакомиться с материалами этой брошюры, чтобы самостоятельно определить, подвержены ли Вы риску этого заболевания.
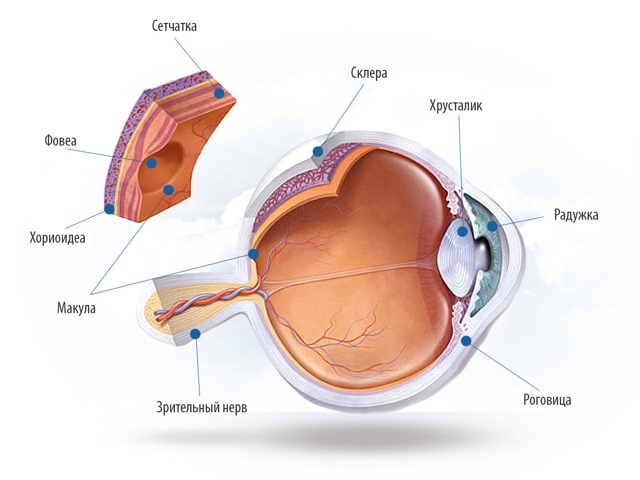
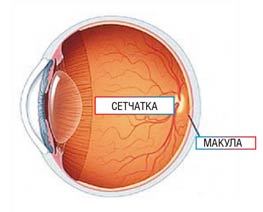
3. Строение сетчатки
Палочки отвечают за ночное и периферическое («боковое») зрение, а колбочки за центральное зрение (остроту, «четкость») и восприятие цвета.
В центральной своей зоне, макуле, также носящей название «центральная ямка» или «желтое пятно», сетчатка наиболее тонкая, а скопление колбочек здесь максимальное.
4. Для чего нужна сетчатка?
Именно сетчатка позволяет глазу различать детали предметов и цвета.
Работу сетчатки можно описать следующим образом: мы видим предмет, отраженный от него поток света направляется через прозрачные среды глаза (роговицу, хрусталик, стекловидное тело) и собирается на сетчатке.
В колбочках и палочках под воз действием энергии света происходит фотохимическая реакции образуется нервный импульс, который через зрительный нерв направляется в кору головного мозга, где и формируется зрительный образ.
5. Причины развития ВМД
Причин возникновения ВМД несколько. Каждая из них или их совокупность могут «запустить» развитие болезни.
Определены следующие факторы риска раз макулодистрофии:
- возраст (средний возраст больных ВМД 55-80 лет, но по наблюдениям последних лет число пациентов неуклонно растет среди лиц допенсионного возраста);
- пол (женщины болеют в 2 раза чаще мужчин);
- наследственность (если среди прямых родственников есть па центы с ВМД, то риск заболеть увеличивается);
- сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз сосудов головного мозга;
- сахарный диабет;
- несбалансированное питание избыточная масса тела, ожирение, высокий уровень холестерина в крови, дефицит витаминов и антиоксидантов),
- курение;
- продолжительное и интенсивное воздействие прямых лучей солнечного света, а также особенности профессиональной работы, например, работа с лазером или источниками ионизирующего излучения);
- плохая экология;
- перенесенные заболевания или травмы глаз.
6. Наследственная предрасположенность к ВМД
Наследственная предрасположенность — одна из причин возникновения ВМД. Если кто-то из ваших близких родственников подвержен этому заболеванию, вам следует регулярно посещать врача-офтальмолога, чтобы контролировать риск возникновения и развития дистрофии сетчатки.
7. Симптомы возникновения ВМД
Как правило, начало болезни пациент просто не замечает из-за отсутствия каких-либо «острых» проблем со зрением. Но, учитывая, что при дистрофии сетчатки поражается центральное и цветовое зрение, описать стандартную последовательность развития заболевания можно следующим образом.
- Сначала теряется яркость и контрастность восприятия цветов и искажаются видимые линии, а также пациенту не хватает освещенности, которой было достаточно раньше.
- На следующем этапе при чтении и письме текстов в привычных очках пациент замечает выпадение отдельных букв или целых слов.
- Затем отмечается потеря остроты зрения на близком и на дальнем расстоянии.
- Позже, при развитии болезни, перед глазом появляется пятно, сначала полупрозрачное, после вовсе непрозрачное, резко ухудшающее зрение, лишающее пациента возможности различать предметы, лица людей.
8. При ВМД поражается один глаз или оба?
Возрастная макулодистрофия — это заболевание парного органа, поражение распространяется оба глаза. Чаще всего на одном глазе поражение сетчатки проявляется и прогрессирует активнее.
Проявление заболевания на парном глазе возможно через 5-8 лет после установления диагноза ВМД.
Если пациент не проходит регулярные проверки у офтальмолога, сам он может не сразу заметить возникшие проблемы со зрением, так как дополнительную нагрузку берет на себя лучше видящий глаз.
9. «Сухая» и «влажная» формы ВМД
Существуют разные формы дистрофии сетчатки — «сухая и «влажная». При этом у большинства (90%) пациентов встречается «сухая» форма, когда в сетчатке скапливаются продукты обмена клеток. Они нарушают прозрачность ткани и препятствуют проникновению света к колбочкам.
В этом случае на глазном дне появляется пигментация — множество очажков светло-желтого цвета округлой формы.
И приблизительно 10% случаев наблюдается «влажная» форма в дистрофии сетчатки. Но именно она является наиболее опасной. При «влажной» форме сетчатка прирастает новыми неполноценными сосудами, через стенки которых жидкая часть крови просачивается в ткань, образуя отек. Это приводит к нарушению взаимодействия слоев сетчатки и резкой потере зрения.
10. Методы диагностики макулодистрофии их эффективность
На сегодняшний день диагностировать у пациента дистрофию сетчатки возможно различными способами.
Наряду с традиционными — проверка остроты зрения и состояния глазного дна (офтальмоскопия), исследование поля зрения (периметрия), — существуют современные компьютеризированные методы.
Такие как, фотографирование глазного дна, компьютерная периметрия, флуоресцентная ангиография, электрофизиологические исследования, компьютерная ретинотомография и оптическая когерентная томография.
И именно когерентная томография позволяет получать наиболее качественные изображения сетчатки глаза, распознавая мельчайшие и самые ранние изменения, сопровождающие мельчайшие макулярную дегенерацию.
11. Оптическая когерентная томография
Если при обычном офтальмоскопическом исследовании обнаруживается несоответствие остроты зрения и картины глазного дна, ОКТ позволит определить окончательный диагноз. Также данное исследование незаменимо для контроля эффективности проводимого лечения.
12. Флюоресцентная ангиография
- Назначается для выявления источника отека сетчатки при определении показаний к лазерному лечению, для уточнения характера дистрофии, а также оценки эффективности проводимого лечения в динамике.
- Перед проведением ФАГ обязателен подкожный тест на аллергическую реакцию к флюоресцеину.
- 13. Самостоятельный контроль заболевания
- Следует немедленно обратиться к офтальмологу при появлении любой из перечисленных ниже жалоб:
- снижении остроты зрения как вдаль, так и на близком расстоянии;
- затруднениях, возникающих при чтении и письме в прежних очках;
- необходимости большего освещения;
- появлении перед глазом полупрозрачного фиксированного пятна;
- искажении контуров предметов, их цвета и контрастности.
Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Людям с пониженными зрительными функциями, носящим очки, следует с большим вниманием относиться к риску возникновения вид и регулярно проверять зрение у офтальмолога. Так как начальные симптомы ВМД могут остаться незамеченными из-за привычно сниженной остроты зрения.
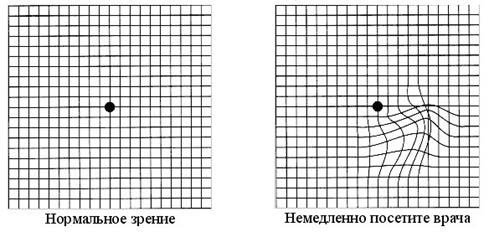
Эффективным будет самостоятельный тест зрительных функций каждого глаза в отдельности. Например, по сетке Амслера, или по привычной и хорошо знакомой картине — виду из окна или фотографии.
14. Тест Амслера
Довольно простой способ самотестирования зрения — тест Амcлера. Выполняется с помощью сетки Амслера в условиях дневного освещения с расстояния 30 см.
Если Вы носите очки, проводить тест необходимо в очках. Закрывая поочередно один глаз, свободным глазом нужно смотреть на круглую точку в центре сетки.
Если линии покажутся вам неровными или прерывистыми, следует незамедлительно обратиться к офтальмологу.
15. Развитие и последствия ВМД
Наиболее распространенная «сухая» форма дистрофии сетчатки, развивается чрезвычайно медленно. Пациент в те нескольких лет, в некоторых случаях даже десятилетий, незамечает никаких проблем с боковым зрением и зрением вдаль.
Но, на близком расстоянии, и в первую очередь, во время чтения или при письме, могут обнаруживаться затруднения. При редко встречающейся, но крайне опасной, «влажной форме, заболевание очень быстро прогрессирует.
Буквально за не сколько месяцев или недель зрение ухудшается и может полностью утратиться.
16. Очки и ВМД
До свидания!
Доктор Дембский!
Возрастная макулярная дегенерация
03.05.2019
Содержание статьи:
Рано или поздно процесс старения и неправильный образ жизни дают о себе знать, это может проявиться в виде ухудшения зрительной функции. Макулярная дегенерация глаза – одно из часто встречающихся возрастных изменений у пациентов после 60 лет, способное при отсутствии должной терапии привести к инвалидности.
Что такое ВМД?
ВМД или возрастная макулярная дегенерация – это прогрессирующая дистрофия центральной зоны сетчатки (макулы), выражающаяся в искажении центральной зрительной зоны.
Макула расположена в самом центре сетчатой оболочки, выстилающей заднюю поверхность глазного яблока, и выглядит как пигментированный овал. Макулярная зона отвечает за остроту зрительной функции и необходима для детального рассмотрения предметов, находящихся непосредственно перед человеком, вождения автомобиля, чтения, письма, распознавания лиц прохожих и многих других ежедневных задач.
Формы макулярной дистрофии
Макулярная дегенерация имеет две формы:
-
Сухой тип – наиболее распространен (более 85% всех случаев). Из-за появления маленьких очагов дистрофии в зоне макулы зрение падает медленно, прогноз заболевания благоприятен.
-
Влажная макулодистрофия (10-15% всех диагнозов) – быстрая, часто стремительная атрофия макулярной зоны, сопровождающаяся кровоизлияниями и отечностью.
| Зрение при влажной форме макулодистрофии существенно ухудшается за короткое время. |
Механизм развития макулярной дистрофии
- Точный патогенез недуга до сих пор не был выявлен, но существует масса различных гипотез.
- Врачи считают, что самым распространенным механизмом развития макулодистрофии является оксидативный или окислительный стресс сетчатой оболочки глазного яблока.
- Окислительным стрессом называют особое состояние человеческого организма, при котором образуется повышенное количество свободных радикалов, которые, в свою очередь, повреждают или полностью разрушают клетки, замещая их на рубцовую ткань.
Причины
Основными причинами начала макулярной дистрофии считаются:
- наследственная предрасположенность к диагнозу;
- недостаточная насыщенность кислородом тканей глаза;
- неблагоприятные условия окружающей среды – солнечный свет, радиационные лучи;
- стрессовые ситуации.
Факторы повышения риска для прогресса макулодистрофии:
- Возраст старше 60 лет.
- Радужка светлых оттенков (голубой, зеленый, серый, янтарный).
- Лишний вес, малая подвижность.
- Гипертония и пр. сердечно-сосудистые болезни.
- Табакокурение – самый опасный фактор из списка. Курильщики имеют диагноз ВМД в 3 раза чаще.
Симптомы ВМД
Классические признаки макулодистрофии при сухом типе появляются довольно поздно, в случае влажной ВМД симптомы выявляются практически сразу. Среди них:
- видимое искажение прямых (стены дома изгибаются, волнистый бордюр и пр.);
- резкое снижение остроты зрения (бывает как в одном глазу, так и в двух);
- текст в привычных книгах кажется размытым;
- необходимость яркого освещения при мелкой работе или чтении;
- резкое падение радиуса видимости в сумраке;
- проблемы с узнаванием лиц;
- все краски кажутся блеклыми.
В случае появления 2 и более вышеперечисленных симптомов необходимо незамедлительно обратиться к окулисту для осмотра и диагностики.
Диагностирование
Первичная диагностика при макулодистрофии состоит из сбора анамнеза и фундоскопии (визуальный осмотр ткани сетчатки с предварительным расширением при помощи особых капель).
Дополнительными диагностическими методами при ВМД могут быть:
- тест Амслера (может также применяться для самодиагностирования);
- ФАГ сетчатой оболочки (флюоресцентная ангиография);
- ОКТ сетчатой оболочки (оптическая когерентная томография);
- офтальмоскопия.
Лечение сухой и влажной форм
Схема лечения макулярной дегенерации зависит от типа заболевания и его прогрессирования.
При лечении сухой формы традиционно применяются методы, приостанавливающие процесс атрофии центральной части сетчатой оболочки:
- специальные витаминные комплексы для улучшения зрения;
- сосудорасширяющие средства (обеспечение улучшения кровоснабжения);
- ноотропные препараты;
- антиоксиданты.
Влажная форма макулодистрофии, помимо вышеописанных методов, нуждается в предварительной остановке роста и образования новых сосудов сетчатки. Для этого применяют:
- уколы в глазное яблоко медикаментов, содержащих ингибиторы ангиогенеза;
- прижигание сетчатки лазером для остановки кровоизлияния (дефект – точка на сетчатке).
Цель лечения
Действенного метода полностью излечить заболевание на сегодняшний день, к сожалению, нет. Главной целью лечебной терапии является замедление прогресса дистрофии сетчатой ткани, устранение кровоизлияний и улучшение качества жизни пациента.
При сухой форме ВМД комфортное зрение достигается при ношении специальных оптических линз и приеме витаминных препаратов.
Диетотерапия при макулярной дегенерации
| Исследования подтверждают, что соблюдение здоровой диеты и прием витаминных добавок способны значительно замедлить прогрессирование ВМД. |
Остановить дегенеративные процессы сетчатки и даже значительно улучшить состояние пациента поможет особая диета, богатая антиоксидантами, витаминами и микроэлементами.
Ее основу должны составлять следующие продукты питания с различными вариациями:
- свежие фрукты (дыня, киви, черные сорта винограда);
- сухофрукты (особенно сушеный абрикос);
- орехи;
- сырые овощи без термообработки (шпинат, кабачок, все сорта капусты, помидоры, фасоль, салат всех сортов, морковь, тыква и редька);
- жирные сорта рыбы.
С этой статьей читают: Возрастная макулярная дегенерация
Макулярная дегенерация глаза – одно из часто встречающихся возрастных изменений у пациентов после 60 лет, способное при отсутствии должной терапии привести к инвалидности.
Подробнее >> Лечение сетчатки
Своевременное выявление и лечение патологий сетчатки – это профилактика необратимого снижения зрения вплоть до слепоты. Особенно важно регулярно контролировать здоровье глаз в зрелом и пожилом возрасте, а также при наличии сопутствующих болезней – сахарного диабета, повышенного давления.
Подробнее >> Лазерная коагуляция сетчатки глаза
Лазерное укрепление (или же коагуляция) глазной сетчатки – наиболее эффективная на сегодняшний день процедура…
Подробнее >> Когда и как лечится отслоение сетчатки
Отслоение сетчатки глаза в офтальмологии относится к неотложным состояниям, за промедление в лечении которых приходится отвечать собственным…
Подробнее >>
Возрастная макулярная дегенерация — диагностика и профилактика
Если коротко охарактеризовать, что такое возрастная макулярная дегенерация, то это поражение клеток, расположенных на сетчатке глаза, вследствие которого снижается качество зрения. Если бы все было так просто, то и на этом можно было бы закончить повествование, что такое возрастная макулярная дегенерация. Но мы расскажем вам подробнее, почему она возникает, каким образом развивается и что делать, чтобы не допустить снижения зрения.
Возрастная макулярная дегенерация (ВМД) – это хроническое, прогрессирующее со временем заболевание, которое провоцируется многими факторами. Патология поражает макулярную область сетчатки и выступает одной из основных причин частичной или полной потери центрального зрения у людей старше 65 лет.
Это заболевание характерно для развитых стран. Оно наиболее часто становится причиной инвалидности по зрению у людей пенсионного возраста. Статистика неутешительная. От этого заболевания страдает 32 % людей старше 65 лет. Но самое страшное то, что в современных условиях возрастная макулярная дегенерация начинает молодеть.
Частота встречаемости среди людей трудоспособного возраста возросла до 21 %. В ближайшем будущем процент людей старше 60 лет среди населения увеличится, что неизбежно повысит распространенность ВМД в развитых странах. Все это заставляет рассматривать возрастную макулярную дегенерацию как значимую медико-социальную проблему.
Сегодня медицина знает, какие факторы влияют на развитие данного заболевания. Одним из них является воздействие коротковолновой части светового спектра, а именно – сине-фиолетового.
Для нормального функционирования сетчатка глаза постоянно нуждается в большом количестве кислорода, однако под воздействием сине-фиолетового света происходят окислительные процессы, которые пагубно влияют на клетки, расположенные в макулярной области.
Существует защитный механизм, расположенный на сетчатке– желтый пигмент, его задача заключается в поглощении коротковолной часть синего света. Все было бы хорошо и защитных функций глаза было бы достаточно, если бы единственным источником вредного коротковолнового света являлось солнце.
Воздействие ультрафиолета развивает риск возникновения катаракты
Воздействие сине-фиолетового света развивает риск возникновения ВМД
Сине-фиолетовый свет есть везде, и он увеличивает риск повреждения сетчатки глаза. Солнце излучает сине-фиолетовый свет на протяжении всего года в любую погоду! Кроме солнца, сине-фиолетовый свет появился и дома: светодиоды, флуоресцентные лампы, экраны мониторов, смартфонов, планшетов и других гаджетов.
Впоследствии воздействия сине-фиолетового света получаем два нежелательных эффекта:
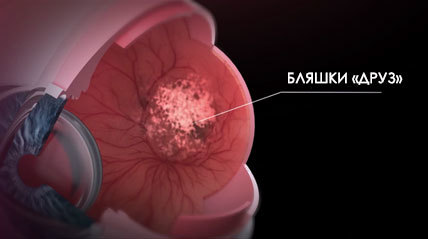
- Увеличивается выработка липофусцина – продукта метаболизма, который накапливается в клетках сетчатки с возрастом. Он известен под названием «возрастной маркер».
- Активируются токсические компоненты, приводящие к гибели клеток сетчатки. Их накопление в клетках сетчатки приводит к формированию старческих бляшек «ДРУЗ» при ВМД.
Так как этиология и точные причины заболевания современной медицине до конца не ясны, можно говорить о факторах риска возникновения ВМД:
- Основной фактор развития поздней стадии ВМД – возраст.
- Курение повышает риск возникновения ВМД в 2 раза. Если бросить курить, снижается и риск развития ВМД. Если человек не курит уже более 20 лет, риск возникновения ВМД такой же, как и у некурящих.
- Генетический фактор. Повышенная склонность к развитию ВМД передается по наследству.
- Длительное воздействие сине-фиолетовго света ускоряет появление и развитие ВМД.
Профилактика
Каждый человек находится в группе риска возникновения возрастной макулярной дегенерации, которая может привести как к частичной, так и к полной слепоте. В связи с этим нужно исключить самые явные факторы, влияющие на развитие ВМД. Что нужно сделать:
- Отказаться от курения.
- Сохранять двигательную активность.
- Использовать сонцезащитные очки.
- Использовать очковые линзы со специальными оптическими покрытиями, блокирующими избыток сине-фиолетового света.
Начальную стадию развития возрастной макулярной дегенерации можно обнаружить на приеме у врача-офтальмолога. Лицам, достигшим возраста 50 лет, мы рекомендуем проходить плановые осмотры у врача-офтальмолога ежегодно. Это поможет вам выявить начальную стадию ВМД.
Если же врач-офтальмолог обнаружит признаки возрастной макулярной дегенерации, то он может назначить консервативное лечение, или хирургическое (лазерное или оперативное). На ранней стадии ВМД специального лечения не требуется, нужна только обязательная профилактика дальнейшего развития этого заболевания.
В первую очередь это применение очков со специальными оптическими фильтрами, например, фотохромных линз Transitions или специального оптического покрытия Crizal Prevencia.
Диагностика выглядит следующим образом
- Визометрия – исследование рефракции глаз.
- Тонометрия – измерение внутриглазного давления.
- Биомикроскопия переднего отдела глаза – исследование глазного дна.
- Офтальмоскопия глазного дна с предварительным медикаментозным расширением зрачков (по показаниям).
- Компьютерная периметрия – тест поля зрения (по показаниям).
Если врач-офтальмолог обнаруживает какие-либо изменения на глазном дне, то может потребоваться более глубокое исследование: оптическая когерентная тонография, ангиография, ультразвуковое исследование глазного яблока.
Клиника коррекции зрения профессора Трубилина
Возрастная макулярная дегенерация – основная причина слепоты у людей старше 60 лет. Заболевание характеризуется повреждением макулы, которая является наиболее чувствительной к свету областью сетчатки. В лечении используют хирургические подходы и лекарственные средства, позволяющие замедлить прогрессирование патологии.
Причины возникновения
Выявить конкретную причину развития возрастной макулярной дегенерации (ВМД) не удается. Заболевание развивается у людей в пожилом возрасте. Известно, что болезнь имеет генетическую предрасположенность и может носить семейный характер. Если в семье уже отмечались случаи заболевания у родственников первой линии, то вероятность развития болезни у наследников очень велика.
Основные факторы риска развития возрастной макулярной дегенерации:
- Возраст старше 60-65 лет, когда организм подвергается естественному старению и износу тканей.
- Европеоидная раса.
- Случаи макулярной дегенерации в семье. Вероятность развития патологии при наличии ВМД у одного из родителей – более 20%.
- Хронические заболевания сердечно-сосудистой системы: атеросклероз, гипертоническая болезнь и прочие патологии этого профиля.
- Табакокурение, так как никотин негативно влияет на сосуды в сетчатке, замедляет кровообращение в организме.
- Питание с высоким содержанием насыщенных жирных кислот и холестерина.
- Любой вариант катаракты в анамнезе пациента.
При наличии указанных факторов риска человеку рекомендуется регулярно посещать врача-офтальмолога для своевременного выявления макулярной дегенерации. Визит в клинику для стандартного осмотра обязателен с частотой не реже 1 раза в год.
Формы патологии
Возрастная макулярная дегенерация может протекать в двух вариантах: сухом и влажном. Основное отличие между ними – наличие при влажной форме экссудата и новообразованных сосудов. Вне зависимости от типа ВМД, болезнь развивается из-за образования в клетках сетчатки большого количества свободных форм кислорода. Они повреждают чувствительные к свету клетки, вызывая нарушения зрения.
Сухая форма болезни встречается у 85% больных. При осмотре у офтальмолога специалист отмечает образование в области макулы желтоватых пятен различного размера. Это участок атрофии, характеризующийся разрушением ретинальных клеток. В отсутствии лечения его размеры быстро прогрессируют.
Влажная форма макулярной дегенерации имеет худший прогноз для пациентов. Она возникает остро, характеризуется резким снижением остроты зрения. В сетчатке выявляют образование большого количества сосудов. Они имеют аномальное строение и приводят к формированию экссудата, который скапливается в области макулы, нарушая питание клеток.
Клинические проявления
Возрастная макулярная дегенерация характеризуется медленной, безболезненной и необратимой потерей зрения. Слепота у некоторых больных может наступить резко. Первые симптомы заболевания: снижение остроты зрения, трудности при чтении, шитье, особенно при недостаточном освещении.
Некоторые пациенты жалуются на искажение форм и размеров предметов. Реже страдает цветовосприятие. Клинические проявления возрастной макулярной дегенерации при поражении одного глаза выражены слабо. Как правило, люди обращаются к офтальмологу при двустороннем поражении сетчатки.
Ухудшение предметного зрения с выпадением его центрального поля – основной признак возрастной макулярной дегенерации.
Пациент отмечает появление пятен черного или серого цвета, а также нечеткость предметов, изменение их формы при попытке их рассмотреть.
В результате этого больной не может смотреть ТВ, управлять автомобилем, читать, писать и распознавать лица. При прогрессировании болезни ухудшается периферическое зрение.
Снижение центрального зрения приводит к искажению восприятия контрастности. Человек не отличает текстуру и незначительные изменения в предметах. Например, некоторые больные не видят ступеньки или переходы высоты на тротуарах. В результате этого возможны падения и травмы.
Диагностика возрастной макулярной дегенерации
Выявлением заболевания и его терапией занимается офтальмолог. Самолечение недопустимо, так как макулярная дегенерация имеет тенденцию к постоянному прогрессированию с развитием тяжелых осложнений, вплоть до полной слепоты.
Обследование начинают с беседы. Специалист собирает имеющиеся жалобы, их характер и время появления, а также расспрашивает больного об имеющихся факторах риска. Это позволяет заподозрить ВМД, а при необходимости назначить дополнительные методы исследования:
- Фундоскопия (осмотр глазного дна). Офтальмолог выявляет участки атрофии желтоватого цвета в области макулы. Если на сетчатке имеется большое количество извитых сосудов, то это свидетельствует о влажной форме болезни.
- Тест Амслера ― позволяет выявить нарушения восприятия предметов. Исследование проводят с помощью одноименной сетки. Если у пациента имеется макулярная дегенерация, то линии приобретают изломанный и волнистый характер. В центре поля зрения появляются темные пятна, затрудняющие обзор, нарушающие видение.
- Флуоресцентная ангиография ― проводят при подозрениях на влажную форму ВМД, которая проявляется образованием аномальных сосудов в области макулы. Повышенная флюоресценция сетчатки подтверждает диагноз.
- Современный метод диагностики – оптическая когерентная томография, в результате которой получают трехмерное изображение сетчатки. При ее дегенерации, в области макулы появляется участок атрофии.
В процессе лечения проводятся повторные исследования. Они необходимы для выявления осложнений патологии и перехода сухой формы ВМД во влажную, которая имеет худший прогноз. Динамическое обследование проводят по 2-3 раза в год.
Лечение возрастной макулярной дегенерации в Москве
Полное выздоровление невозможно. При правильном подборе лечения прогрессирование болезни останавливается, а у больного можно добиться улучшения зрения. Терапия включает в себя лекарственные препараты, диету и хирургические вмешательства.
Хирургический метод лечения применяется только в том случае, если иные методы коррекции не дали прогнозируемого результата. Он позволяет устранить поврежденные участки сетчатки.
Операции проводят при наличии показаний: геморрагических осложнений в виде кровоизлияний, быстром прогрессировании патологии. Больным осуществляют витрэктомию, во время которой удаляют стекловидное тело, иссекают мембрану под сетчаткой.
При выраженных морфологических изменениях возможности оперативного вмешательства ограничены.
При влажной форме болезни высокой эффективностью обладают ингибиторы ангиогенеза. Они блокируют образование новых сосудов. Препараты вводятся интравитреально, то есть в стекловидное тело. Основные лекарственные средства: Пегаптаниб, Ранибизумаб, Афлиберцепт и прочие. Указанные средства позволяют улучшить зрение и предупредить последствия влажной формы возрастной макулярной дегенерации.
Высокой эффективностью при влажной форме обладает лазерная коагуляция. Воздействие лазером позволяет нарушить кровоток в аномальных сосудах и предупредить образование экссудата. Недостаток метода – повреждающее действие лазерной энергии на фоторецепторы в области макулы. Это ограничивает его применение в клинической практике.
Фотодинамическая терапия основана на разрушении кровеносных сосудов после введения препарата Визудина. Он повышает чувствительность клеток сетчатки к свету с определенной длиной волны. Это позволяет закрыть просвет кровеносных сосудов и предупредить прогрессирование влажной формы ВМД.
Прогноз для пациента
Возрастная макулярная дегенерация относится к неизлечимым болезням. Полное выздоровление невозможно, так как фоторецепторы на сетчатке не восстанавливаются. Основная задача терапии – предупредить прогрессирование нарушений. Без терапии болезнь прогрессирует, и может стать причиной полной слепоты.
Потеря центрального зрения и нарушения восприятия предметов – основные признаки возрастной макулярной дегенерации. При обнаружении первых симптомов патологии обратитесь в Клинику доктора Трубилина. Здесь вам подберут лучшие варианты терапии, чтобы остановить болезнь и нормализовать здоровье зрительного органа.






 03.05.2019
03.05.2019