СВАО ВАО ЮВАО ЮАО ЮЗАО ЗАО ЦАО СЗАО САО 01 02 03 05 06 07 08 09 1 0 1 1 1 2 14 18 15 16 17 Бабушкинская Проспект Мира Первомайская Бауманская Павелецкая Теплый Стан Шипиловская Пражская Академическая Университет Баррикадная Речной Вокзал Октябрьское Братиславская Таганская Академика Янгеля Октябрьское поле
Автор
Осипова Виталина Сергеевна
Ведущий врач
Офтальмолог
Дарим 1000р на все услуги за визит в декабре Подробнее Все акции
Покраснение глаз – это не только эстетическая проблема, это еще и медицинский симптом, которым могут проявляться различные заболевания. Если у Вас покраснели глаза, стоит разобраться, какая именно причина вызвала их покраснение.
Почему краснеют глаза
Под покраснением глаз обычно понимают покраснение склеры – белковой оболочки глаза. Склера содержит значительное количество капилляров – мельчайших кровеносных сосудов.
Обычно они незаметны, но под воздействием ряда обстоятельств кровеносные сосуды склеры могут расширяться, стенки сосудов при расширении растягиваются, и тогда мы их видим, вернее, видим наполняющую сосуды кровь.
Кровь красного цвета, поэтому глаза выглядят покрасневшими.
В большинстве случаев расширение сосудов склеры вызвано резким усилением кровообращения. Так организм отвечает на достаточно широкий круг проблем. Кровь – это внутренний транспорт, с помощью которого доставляются питательные вещества, удаляются токсины.
Приток крови способствует повышению местной иммунной защиты, ускоряет заживление. Во многих случаях покраснение глаз довольно быстро проходит; это означает, что кровоснабжение склеры нормализовалось.
Если покраснение сохраняется длительное время, то, очевидно, проблема, которая его вызвала, достаточно серьёзна.
Что делать при покраснении глаз
В первую очередь следует устранить причину, вызвавшую покраснение глаз.
Если покраснение глаз – следствие переутомление, надо дать глазам отдых. Устранению покраснения способствует сон: ведь когда мы спим, наши глаза отдыхают. Полноценный восьмичасовой сон во многих случаях поможет убрать покраснение глаз.
В современном мире многие виды деятельностей связаны с работой за компьютером. Глаза очень устают, если приходится всё время смотреть в экран. Необходимо отводить глаза в сторону, специально моргать, а ещё лучше давать глазам отдых время от времени закрывая их на пару минут.
Возможно, покраснение глаз – это аллергическая реакция. Необходимо убрать то, что способно вызвать аллергию. Если Вы начали пользоваться новой косметикой, отложите её. Пользуйтесь только натуральными средствами гигиены. Исключите контакты с домашними животными.
Если краснота глаз не проходит, следует обратиться к врачу.
Причины
Физиологические причины покраснения глаз
К физиологическим причинам покраснения глаз относят:
- усталость глаз в результате длительного зрительного напряжения, в том числе при неправильно подобранных очках;
- усталость глаз на фоне нервного напряжения;
- недостаток сна;
- сильные физические нагрузки;
- длительный плач;
- продолжительный кашель или чихание.
Покраснение глаз при физиологическом происхождении не приводит к развитию воспаления. Как только фактор, вызвавший покраснение, исчезает, покраснение проходит без каких-либо последствий для организма. Усталость глаз, как правило, проявляется покраснением склер к концу рабочего дня или вечером. При этом покраснение может сопровождаться ощущением жжения или рези в глазах.
Физическое или химическое воздействие
Причиной покраснения глаз может быть воздействие различных раздражителей. Наиболее типичны следующие ситуации:
- попадание в глаза воды;
- попадание в глаза средств бытовой химии (моющих и чистящих средств, дезодорантов, репеллентов и т.п.);
- попадание в глаза дыма (в том числе сигаретного);
- воздействие солнечного излучения (нахождение на ярком солнце без светозащитных очков);
- длительное пребывание на холоде или на сильном ветре;
- попадание в глаза инородных предметов (пыли, соринок и т.п.);
- раздражение глаз контактными линзами.
- Если глаза будут довольно часто испытывать химическое или физическое раздражение, это может привести к развитию различных заболеваний глаз, одним из симптомов которых будет покраснение, проявляющееся в периоды
- обострений.
Офтальмологические заболевания
Покраснение глаз может быть симптомом следующих заболеваний:
- конъюнктивит (воспаление слизистой глаза);
- кератит (воспаление роговицы);
- воспаление слёзной железы (дакриоаденит);
- воспаление слёзного мешка (дакриоцистит);
- каналикулит (воспаление слёзных канальцев);
- блефарит (воспаление век);
- увеит (воспаление сосудистой оболочки глаза);
- ячмень на глазу;
- синдром сухого глаза;
- глаукома;
- неврит зрительного нерва;
- а также других, более редких глазных заболеваний.
Когда при покраснении глаз надо обратиться к врачу?
Незамедлительно обратиться к врачу необходимо, если покраснение глаз сопровождается такими симптомами, как:
К какому врачу следует обратиться?
С жалобой на покраснение глаз необходимо обращаться к врачу-офтальмологу.
Сайт использует cookies. Правила использования.
Глаза устают и краснеют: утром после сна, к вечеру. Глаза краснеют на солнце
Важно!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Многие люди время от времени сталкиваются с покраснением белков или усталостью глаз. Чаще всего данные симптомы связывают с перенапряжением зрения, а также воздействием внешних факторов, к примеру, сильного ветра, пыли.
Однако причины, почему глаза устают и краснеют, могут быть и более серьезными. Данные проявления могут свидетельствовать о воспалительном процессе, аллергии или патологии сосудов.
Зачастую заболевания глаз сопровождаются и другими неприятными проявлениями.
Сопутствующими симптомами могут быть:
- чувство жжения в глазу;
- боль;
- зуд;
- повышение температуры;
- выделения из глаз;
- светобоязнь;
Воздействие факторов окружающей среды — наиболее частые причины покраснения белков. При этом глаза могут слезиться или болеть, может возникать помутнение зрения. Если глаза краснеют на солнце, скорее всего, в этом нет ничего страшного. Однако если вы наблюдаете это постоянно, стоит обратиться к врачу.
Среди внешних факторов, которые вызывают покраснения глаз, называют сухой воздух, недостаточное освещение. В этом случае симптом проходит в течение кроткого времени самостоятельно. Иногда покраснение может быть следствием аллергической реакции на пыль или пыльцу растения.
Причины покраснения глаз и появления чувства усталости
Покраснения глаз и чувство усталости в глазах может свидетельствовать о развитии самых разных заболеваний. Этот симптом может проявляться как утром, так и в вечерние часы. Так же существенное влияние оказывают условия окружающей среды, соблюдение правил личной гигиены и наличие других заболеваний.
Самые частые причины покраснения глаз :
- синдром сухого глаза;
- слабость глазной мышцы;
- воспалительные заболевания глаз;
- инфекционные заболевания;
- артериальная гипертензия и повышение внутричерепного давления;
- аллергическая реакция;
Дискомфорт, ощущение жжения и покраснение белков с утра может говорить о недосыпании, нервном перенапряжении или стрессе. Данное проявление, к тому же, часто встречается у девушек, которые забывают снять косметику на ночь.
Если краснеют глаза утром в течение длительного времени, стоит насторожиться. Причиной может являться синдром усталости глаз — астенопия. Данное заболевание чаще всего наблюдается у людей, чья деятельность связана с работой за компьютером или постоянным напряжением зрительных мышц.
Оно требует вмешательства специалистов, поскольку может стать причиной развития осложнений.
Среди причин, почему краснеет глаз по утрам специалисты выделяют и другие патологии. Это может быть:
- синдром сухого глаза;
- конъюнктивит;
- повышенное внутричерепное давление.
Офтальмологи также отмечают распространенность подобных симптомов среди пациентов, страдающих от остеохондроза шейного отдела позвоночника. Для лечения красноты и усталости глаз необходимо точно установить диагноз.
Почему краснеют глаза к вечеру?
Многие пациенты, которые обращаются в медицинские центры, жалуются на покраснение глаз к вечеру. Зачастую этот связано с перенапряжением зрения в течение дня, раздражением, вызванным сухим ветром или пылью. Бывают и более серьезные причины, которые требуют безотлагательного медицинского вмешательства.
Покраснение глаз к вечеру может говорить о наличии инфекции или воспалительного процесса. Оно может быть симптомом следующих заболеваний:
- блефарит (воспаление ресничных фолликул);
- увеит (воспаление сосудистой оболочки глаз);
- конъюнктивит (воспаление конъюнктивы);
Чтобы не запустить заболевание и вовремя выяснить причину нужно обратиться за помощью к врачу — офтальмологу. На приеме врач соберет анамнез и проведет диагностический осмотр. Он состоит из:
| Биомикроскопия глаза | 15-30 минут |
| Общий анализ крови | 10 минут |
| Рефрактометрия глаз | 10 минут |
Консультация специалиста и первичный осмотр в Москве вам обойдется в 800-1500 рублей. В более сложных случаях офтальмолог может назначить проведение УЗИ или направить вас к другому доктору.
При помутнении в глазах стоит обратиться к врачу следующей специальности
офтальмолог
который поставит верный диагноз.После осмотра, врач назначит необходимую в вашем случае диагностику. Некоторые заболевания сложно диагностировать как говорится «на глаз». Поэтому нужно довериться врачу при назначении исследований. После всех анализов врач сможет составить правильный курс лечения. Запомните: точная диагностика и правильный диагноз — уже 50% успеха в лечении!
Важно!
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам Вы можете на сайте или по телефону 8 (495) 255-37-37.
Запишитесь на прием
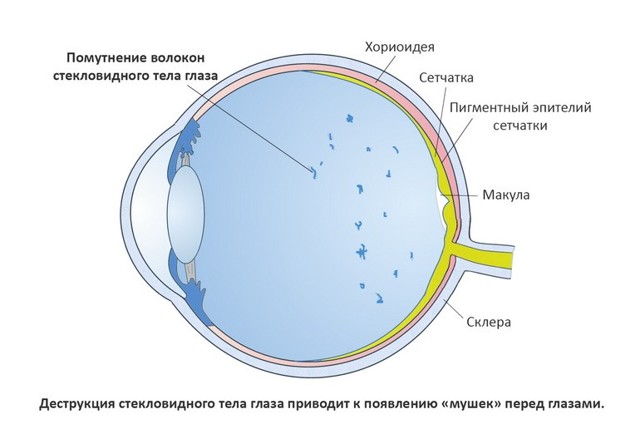
Мушки, звездочки и пятна перед глазами — причины заболевания
«Доктор, у меня перед глазами мушки!». В настоящее время жалобы такого плана остаются самыми распространёнными на приеме у врача-офтальмолога.
В обширном клиническом исследовании, проведенном британским доктором, среди опрошенных пациентов офтальмологических кабинетов около 80% людей испытывают неудобство, связанное именно с этим явлением. При выраженном дискомфорте это может вызвать депрессивное состояние и значительное снижение качества жизни.
Так почему они появляются, чем это опасно и самое главное — как лечить?
Факторы риска — миопия высокой степени, нарушения обменных процессов организма (сахарный диабет, атеросклероз), высокое артериальное давление, травмы головы и глаз в анамнезе, перенесенные офтальмологические операции, физическое истощение и др.
Виды помутнений.
1) Идиопатические плавающие помутнения — это первично возникшие помутнения. Под воздействием различных факторов структура гиалуроновой кислоты изменяется, что ведет к ее уменьшению. Волокна коллагена уже ничто не разделяет, они соединяются друг с другом и, утолщаясь, теряют свою прозрачность.
Наиболее распространенной причиной являются возрастные изменения — обычно это 40-60 лет. Помутнения становятся особенно заметны на ярком фоне, периодически попадая в поле зрения и двигаясь соответственно движениям глаза. Могут появляться в обоих глазах, но не синхронно.
Плавающие помутнения стекловидного тела небольшого размера не являются патологией, но большие пятна, попадая в поле зрения, отбрасывают на сетчатку тень и вызывают значительный зрительный дискомфорт.
2) Вторичные помутнения не связаны с изменением структуры стекловидного тела. Это всегда непрозрачные молекулы извне.
- Отслойка или разрыв сетчатки — может вызывать появление схожих жалоб — плавающих мушек, пятен перед глазами. Ощущение занавеси, вспышек и молний, снижение остроты зрения являются дополнительными симптомами. Данная патология очень серьезна, может грозить полной и необратимой потерей зрения. Любое промедление опасно! Поэтому при возникновении комплекса симптомов необходимо экстренное обращение ко врачу-офтальмологу.
- Кровоизлияние в стекловидное тело — гемофтальм. Возникает спонтанно, на фоне уже существующих изменений на глазном дне по причине сахарного диабета или артериальной гипертензии. Также причиной 18% всех кровоизлияний является тупая травма глаза или проникающее ранение.
При разрыве сосудов сетчатки, в полость глаза проникают элементы крови. Стекловидное тело теряет свою прозрачность в течение нескольких минут. В зависимости от интенсивности кровотечения потеря зрения может быть частичной или полной. Если кровоизлияние в легкой степени, то это проявляется в небольшой мутности зрения.
В дальнейшем кровь сворачивается и может сформироваться тяж от сетчатки в стекловидное тело. Этот тяж, оказывая сильное тянущее воздействие, в дальнейшем может вызвать разрыв или отслойку сетчатки. Поэтому раннее лечение гемофтальма обеспечит быстрое рассасывание сгустков крови и профилактику дальнейших осложнений.
- Воспаление стекловидного тела. Вызывается инфекцией, например токсоплазмой или цитамегаловирусной инфекцией. Из-за наличия воспалительных элементов в стекловидном теле, возникают плотные тяжи, которые будут снижать остроту зрения. Воспалительный процесс охватывает не только прозрачную структуру, но и соседние области (сетчатку, сосудистую оболочку глаза), поэтому зачастую помимо «мушек» перед глазами, пациенты чувствуют боль, выпадение целых областей поля зрения.
- Глазная мигрень. Пациент при этом страдает от приступов нарушения зрения, процесс может сопровождаться головной болью, может протекать без нее. При данной патологии отсутствует органическое поражение глаз. В группе риска молодые пациенты, преимущественно женщины с высоким уровнем стресса и физических нагрузок. Симптомы со стороны органов зрения: «мушки» перед глазами, молнии, вспышки света, мерцающие точки. Обычно, после таких симптомов, в течение нескольких часов наступает восстановительный период и зрение возвращается.
Диагностика.
- Когда стоит обратиться к врачу?
- Если число помутнений увеличивается, отмечаются другие зрительные симптомы — молнии и вспышки перед глазами, потеря бокового зрения, глазная боль — это все является признаком серьезной патологии.
- Если уже в анамнезе есть травмы или перенесенные операции на глазах — возникновение помутнений может говорить об ухудшение состояния и наличии осложнения.
- Во всех этих случаях необходим осмотр врача-офтальмолога!
На приеме.
Прием начинается со сбора анамнеза: врач уточнит время возникновения симптомов, скорость их развития, степень дискомфорта, были ли перед этим травмы или операции. Необходимо рассказать врачу о хронических имеющихся заболеваниях. Результаты анализов также могут помочь найти причину возникновения помутнений.
Объективное обследование.
Необходимо провести полное обследование состояния органа зрения пациента. Для этого проверяют остроту зрения по специальным таблицам, проводят осмотр полей зрения, оценку движения глазных яблок.
При помощи специального микроскопа проводят внешний осмотр глаз, также измеряют внутриглазное давление. Самой важной частью осмотра является исследование глазного дна в условия расширенного зрачка.
Для этого закапывается средство, эффект которого сохраняется в течение 3-4 часов после осмотра. При помощи специальных линз проводят осмотр состояния стекловидного тела и сетчатки.
Дополнительные методы исследования необходимые для уточнения диагноза, обычно назначаются врачом после проведенного осмотра, исходя из полученных данных. Например, при воспалении может понадобится микробиологическое обследование, при гемофтальме или отслойке назначают УЗИ-глаза. При глазной мигрени необходима консультация невролога.
Лечение.
Лечение возрастных изменений стекловидного тела не требует консервативного вмешательства. Обычно пациенты привыкают к небольшим плавающим помутнениям, и они не вызывают значительного дискомфорта. Лечение вторичных помутнений основано на исключении патологических состояний, вызвавших эти симптомы.
Если же лечение все-таки требуется, в арсенале современных врачей имеются методы как консервативного, так и хирургического лечения.
1) Консервативное лечение
Фармакологический витриолизис — это разжижение и растворение плотных помутнений с помощью специальных препаратов. Метод является перспективным, но малоизученным, его применение не так широко распространено.
2) Хирургическое лечение
- AG — лазерный витреолизис. Лечение помутнений в стекловидном теле стало возможным только в последнее время, благодаря совершенствованию технических особенностей лазерных установок. При лазерном воздействии происходит точечное удаление помутнения. В силу небольшого размера помутнения и расположения в заднем отделе, в данном методе важна точность и опытность хирурга. Поэтому этот метод сопряжен с рисками осложнений и прибегать к нему не рекомендуется при малых размерах помутнений. В литературе описаны случаи лечения лазером при обширных кровоизлияниях. Эффективность при этом достигла 70%, что является высоким результатом.
- Витрэктомия. Самый радикальный метод лечения. Заключается в удалении стекловидного тела с помутнениями. При этом объем удаленного вещества полностью заполняется прозрачным физиологическим раствором. Данный метод позволяет достигнуть самых высоких клинических результатов. Из минусов метода является инвазивность (т.е. необходимость выполнения проколов глаза), из-за чего повышается риск послеоперационных осложнений, наиболее частыми из которых являются помутнение хрусталика, отслойка сетчатки и внутриглазное воспаление. Витрэктомия считается последним рекомендуемым методом, в случае, когда помутнения в стекловидном теле значительно снижают остроту зрения.
Многочисленные исследования и статьи заявляют, что более 70% пациентов, имеющих плавающие помутнения, признают это скорее неприятностью, чем состоянием требующего лечения. Со временем мушки, появляющиеся в силу возрастных изменений, перестают быть заметными.
При возникновении этих симптомов необходимо исключить опасные состояния и в дальнейшем можно принять решение, исходя из влияния помутнений на качество жизни пациента.
Берегите свои глаза и будьте здоровы!
Покраснение глаз | Частые заболевания, при которых краснеют глаза
Покраснение может проявляться разнообразно: красной точкой, появлением капиллярной сетки, пятном маленького или большого размера или полностью заплывшим красным белком.
Покраснение часто является признаком воспаления глаз.
Причины
Причин для красных глаз может быть множество, но их можно разделить на 2 большие группы:
покраснение или кровоизлияния глаз, вызванные внешними причинами
покраснение, вызванное внутренними причинами (заболеваниями человека).
Покраснения глаз, как ответная реакция на внешнее негативное воздействие (1-ая группа), могут возникнуть в случае:
Влияния внешних раздражителей, таких как яркое солнце, белый снег, ветер, морская или речная вода, пыль, низкая температура и т.д. Защищаясь от них, человек щурится, трет глаза, чем еще сильнее травмирует, раздражает орган зрения.
Использования контактных линз. В настоящее время многие люди, носившие очки, заменили их этим аксессуаром. С каждым годом производители линз совершенствуют их, делая все более комфортными, увеличивая влагосодержание, кислородопроницаемость и другие параметры. Однако в любом случае, линза – инородное тело, оказывающее определенное влияние на глаз.
При избыточно длительном ношении, а также при нарушении правил использования, ухода за контактными линзами могут возникнуть осложнения, наиболее частым из которых является синдром «сухого глаза». Особенно часто травмирование глазной поверхности происходит при ношении цветных или карнавальных (меняющих цвет глаза либо с рисунками) линз из-за их толщины.
Раздражения, вызванные вредными факторами профессии. К категории, имеющей определенные факторы вредности,относятся сварщики, у которых часто случаются ожоги глаз; полевые и дорожные рабочие, токари, столяры, которым в глазамогут попасть жесткие частицы, нанося ранения.
Долгой монотонной работы, требующей концентрации внимания на одном предмете – книге, мониторе компьютера, вышивке, бисере и т.д. Краснота часто сопровождается сухостью, жжением.
Употребления алкоголя, психоактивных веществ. При этом кровеносные сосуды вначале расширяются, затем сужаются, что может привести к разрыву мелких капилляров. Курения.
Табачный дым вызывает резкие спазмы сосудов конъюнктивы, оказывает раздражающее действие.
Красные глаза у курильщиков являются начальным этапом возникновения некоторых глазных заболеваний (катаракты, дегенерации желтого пятна и патологических изменений сетчатки), впоследствии приводящие к ослаблению зрения и слепоте.
Неправильно подобранных очков, которыми пользуется человек. Это ведет к постоянному напряжению в глазахи их покраснению. Травм. Они могут иметь различный характер, но всегда сопровождаются краснотой глаз. Механические повреждения в быту, на работетребуют обязательного осмотра офтальмологом.
Химических, термических ожогов, которые опасны не только покраснением, но и дальнейшими осложнениями, например, потерей зрения, формированием бельма.
Воздействия аллергенов (пыльцы, шерсти домашних животных и пр.). Проявляется как часть общей сенсибилизации организма аллергической воспалительной реакцией глазной поверхности (покраснение глаз, слезотечение, светобоязнь и пр.
) Несбалансированного рациона питания. Для нормального функционирования органов зрения необходимо полноценное поступление в организм и усвоение им витаминов А, В, С, Е.
Самыми полезными для здоровья глаз продуктами являются рыба, говяжья печень, черника, морковь.
Красные глаза: усталость или признак заболевания?
Первое, что приходит в голову, когда белковая часть становятся красной, это переутомление, возникающее из-за напряженной работы за компьютером, постоянного использования гаджетов, длительного пребывания за рулем. Недостаток отдыха становится причиной хронической усталости, покраснения кровеносных сосудов, пересыхания роговицы, депрессии, нарушения сна.
Нередко красный глазной белок говорит о наличии аллергической реакции. Причем прямую связь между появлением симптома и воздействием аллергена установить несложно. Однако конкретный вид раздражителя иногда выделить трудно.
Симптомы аллергии и зрительного переутомления часто идентичны, что усложняет постановку диагноза. Но есть несколько характерных особенностей, которые позволяют отличить аллергию от обычного переутомления.
Для аллергии характерна отечность век, жжение, зуд, обильное слезотечение, которое сохраняется в течение длительного времени.
Для усталости – красные глаза, пересыхание роговицы, ощущение «песка», причем эти симптомы исчезают после полноценного отдыха.
Другие причины развития синдрома «красного глаза»
Красные глаза могут говорить не только о переутомлении или аллергии. Существует ряд более серьезных причин:
- Язва роговицы. Воспаление роговицы, которое проявляется выраженным слезотечением, болью и покраснением. При отсутствии лечения может развиться бельмо.
- Конъюнктивит. Заболевание вирусной или аллергической природы. Часто протекает совместно с бактериальными инфекциями и сопровождается покраснением глазного белка, выделением гноя.
- Синдром «сухого глаза». Возникает на фоне сокращения выработки естественной слезы или быстрого испарения слезной пленки. Из-за пересыхания конъюнктивы и роговицы глаза слезятся, краснеют, появляется чувство рези, присутствия инородного тела.
- Кровоизлияние в глаз. Возникает вследствие резких скачков артериального давления, сопровождается резью, ощущением присутствия инородного тела, кратковременной болью.
- Острый приступ глаукомы. Сопровождается резкой болью в окологлазничной области, чувством пелены, рвотой. При отсутствии лечения грозит слепотой.
Иногда покраснение развивается на фоне воспаления сосудистой оболочки (увеит). Патологическое состояние сопровождается болью в области глазного яблока, которая может отдавать в лоб или висок. Краснота глаз может являться следствием ветреной погоды, стрессовых ситуаций, передозировки алкоголя, а также дефицита витамина А.
Капли-заменители слез – спасение от офтальмологических болезней?
Некоторое покраснение глазного белка – это вполне нормальное явление. Поэтому не нужно сразу паниковать и хвататься за капли, которые по заверению производителей способны «очистить» белок от кровяных пятен.
Несмотря на то, что искусственных слез целое множество, и они имеют разный состав, эффекта от закапывания глаз хватает буквально на пару часов. Со временем может развиться привыкание и использовать капли с каждым днем нужно все чаще.
Присутствующие в их составе химические компоненты начинают раздражать слизистую оболочку, что может повлечь за собой неприятные последствия. Кроме того, капли-слезозаменители устраняют только симптомы, но никак не влияют на причины покраснения. Поэтому врачи рекомендуют использовать их в качестве экстренной меры и только в крайних случаях.
Дельфанто® – лучшая альтернатива глазным каплям
Это уникальный для российского рынка препарат, содержащий запатентованный экстракт MaquiBright®. В его составе присутствует около 35% антиоксидантов, которые проникают в кровоток и восстанавливают функции клеток слезных желез.
Прием капсул Delphanto® нужно начинать, как только появляется усталость и красные глаза. При этом следует помнить, что препарат способствует восстановлению выработки слезной жидкости за счет внутренних ресурсов организма.
Всего 1-2 капсулы Дельфанто® в день и о покраснении белка, вызванном длительной работой за компьютером, можно забыть. Уже через 2-3 недели вы заметите улучшения, а через месяц – сможете полностью отказаться от химических слезозаменителей. Препарат имеет несколько преимуществ:
- стимулирует естественную выработку слезной жидкости;
- имеет удобную форму в виде капсул;
- качество и безопасность подтверждена сертификатами GRAS;
- может применяться в качестве профилактики синдрома «сухого глаза».
Капсулы Дельфанто® рекомендованы всем людям, чья деятельность связана с длительным напряжением глаз (водители, офисные работники и пр.). Препарат не вызывает привыкания и позволяет человеку перестать испытывать зависимость от глазных капель.
Синдром «красного глаза» у пользователей МКЛ (мягких контактных линз)
Синдром «красного глаза» — обобщающее понятие, включающее в себя различные нозологические формы, типичным признаком которых является активная гиперемия конъюнктивы глазного яблока, то есть расширение артериол конъюнктивы, а иногда и более глубоких сосудов.
Гиперемия (покраснение) глаза у пользователей МКЛ может быть вызвана рядом причин, не связанных с использование линз, а также факторами, возникшими в результате неправильного подбора или ухода за линзами.
В этой связи особенно важно, чтобы первичный подбор или замену МКЛ одного типа на другой осуществлял квалифицированный врач-контактолог.
Пользователи линз также нуждаются в регулярном наблюдении офтальмолога с целью предотвращения возможных осложнений.
Основные причины синдрома « красного глаза» у пользователей МКЛ
- синдром «сухого глаза» (ССГ)
- механические причины (эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит)
- токсико- аллергические реакции (гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит)
- гипоксические осложнения(гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу)
- инфекции (конъюнктивиты, кератиты)
Синдром «сухого глаза»
— состояние, связанное с нарушением со стороны слезной пленки в виду недостаточной выработки слезы или избыточным ее испарением с поверхности глаза, что приводит к появлению дискомфорта со стороны глаз.
Практически каждый человек в современном мире испытывал на себе симптомы, связанные с нарушением стабильности слезной пленки, в большинстве случаев даже не подозревая об истинных причинах дискомфорта в глазах.
В одних случаях это состояние проявляется незначительными и нечастыми жалобами, в других – это тяжелый, изнуряющий и угрожающий здоровью глаза и зрению процесс. ССГ имеет 3 степени тяжести и вызывается разными причинами.
Тяжелые стадии синдрома развиваются при аутоиммунных, гормональных или неврологических заболеваниях, а также как результат травм, хирургических вмешательств или воспалительных заболеваний. Такие случаи требуют совместного лечения со специалистами смежных специальностей.
Однако гораздо чаще ССГ протекает в легкой форме, но может приносить значительный дискомфорт. Существует категория пациентов, у которых стабильность слезной пленки и секреция слезы в нормальных условиях не нарушены.
Однако влияние факторов внешней среды (сухой климат, дым, пыль, кондиционированный воздух, загрязненная выхлопными газами атмосфера), а также определенные виды деятельности (чтение, длительная работа с компьютером, неправильная организация рабочего пространства и несоблюдение адекватного режима зрительных нагрузок) ведет к редкому морганию и избыточному испарению слезы. В результате возникают симптомы «сухого глаза» : усталость, дискомфорт, жжение, ощущение инородного тела, засоренности, песка, покраснение глаз. Ношение МКЛ приводит к манифестации ССГ у лиц, имеющих предрасположенность к этому состоянию или испытывающих на себе негативное влияние окружающей среды. Как ни парадоксально, первым симптомом «сухого» глаза часто бывает слезотечение, что может вводить пациента в заблуждение.
Для диагностики ССГ используются объективные тесты: проба Норна, тест Ширмера, измерение высоты слезных менисков и другие.
Важно понимать, что излечить полностью ССГ невозможно. При коррекции этого состояния важно не только использование глазных капель, но и исключение негативного воздействия внешних факторов, правильная организация рабочего места, соблюдение режима зрительных нагрузок.
Механические причины «красного глаза» у пользователей МКЛ
К ним относят эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит.
Эрозии – поверхностные дефекты эпителия роговицы, и прокрашивания – менее выраженные дефекты эпителия, обнаруживаемые при окраске специальным красителем, возникают в результате ношения поврежденной линзы (заводской брак или неаккуратное использование), неправильной посадки линзы, длительного ношения высокогидрофильных линз, значительного загрязнения поверхности линз. Может протекать бессимптомно или вызывать покраснение глаз и дискомфорт.
Гигантский папиллярный конъюнктивит имеет двойственный механизм развития: это механическое раздражение слизистой загрязненной поверхностью линзы и аллергическая реакция на белковые отложения на ней. Способен вызывать резкий дискомфорт с покраснением глаз вплоть до непереносимости МКЛ.
Эти состояния требуют отмены ношения линз и проведения медикаментозного лечения, а также последующего изменения типа и режима ношения МКЛ. Мерами профилактики являются строгое соблюдение рекомендаций по ношению и уходу за МКЛ, а также обязательный подбор линз врачом- специалистом.
Токсико- аллергические реакции
включают в себя гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит. Причины и профилактика возникновения гигантского папиллярно конъюнктивита описаны выше.
Поверхностный точечный кератит чаще возникает как аллергия на компоненты раствора по уходу за МКЛ и сопровождается покраснением глаза и слезотечением. Возникает непереносимость МКЛ из-за сильного жжения и зуда.
В возникновении стерильных инфильтратов играют роль токсические и гипоксические факторы. Их возникновению сопутствуют покраснение глаза и ощущение инородного тела. Для лечения этих состояний назначаются глазные капли.
Также очень важно прекратить ношение МКЛ на весь период лечения до полного выздоровления. В дальнейшем возможно использование линз более короткого срока замены или однодневных, не требующих использования растворов.
Гипоксические причины:
гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу. Гипоксия — (др.-греч. ?π? — под, внизу + греч.
οξογ?νο — кислород; кислородное голодание) — пониженное содержание кислорода в организме или отдельных органах и тканях, в данном случае – в роговице. Роговица – передняя прозрачная оболочка глазного яблока, одна из основных преломляющих сред оптической системы глаза.
Поскольку МКЛ полностью покрывают поверхность роговицы, очевидно, они в той или иной мере оказывают влияние на обменные процессы в ней. Важно понимать, что роговица не имеет сосудов и кислород получает, в основном, из атмосферы посредством слезной пленки.
Во время сна кислород поступает из влаги передней камеры и лимбальной сосудистой сети.
Острый «гипоксический» стресс у пользователей МКЛ может возникнуть после сна в линзах, перенашивании линз свыше рекомендуемого срока, при неправильной посадке, при непрерывном или пролонгированном ношении.
Может сопровождаться субэпителиальными инфильтратами у лимба (в месте, где находится лимбальная сосудистая сеть), в этом случае может проявляться «роговичный синдром» — слезотечение, светобоязнь, ощущение инородного тела.
Врастание сосудов в роговицу происходит в случае хронической гипоксии как защитный механизм с целью повысить доставку кислорода к «голодающим» тканям. Новообразованные сосуды являются неполноценными по структуре и в случаях выраженной неоваскуляризации создают неэстетическую картину постоянных раздраженных красных глаз,заставляя пациента отказываться от контактной коррекции полностью.
Контактные линзы изготавливаются из материалов с различной способностью пропускать кислород, и соответственно, воздействие факторов гипоксии на роговицу будет различным. Важно строго соблюдать режим ношения, рекомендованный для каждого типа линз и для каждого пациента индивидуально, чтобы избежать гипоксических осложнений.
Инфекционные причины.
Заболевания глазной поверхности(конъюнктивиты, кератиты) возникают при простудных заболеваниях, нарушении целостности (травмы, эрозии роговицы), несоблюдении гигиенических условий при обращении с контактными линзами. Сопровождаются покраснением глаза, выделениями из глаз и развитием роговичного синдрома.
При длительном течении конъюнктивита в отсутствии надлежащего лечения ,особенно в условиях постоянного ношения контактных линз, возникает высокий риск развития кератита – самого грозного из возможных осложнений от использования МКЛ, которое способно привести к потере зрения.
Причем у людей, предпочитающих непрерывный режим ношения линз, риск появления кератита в 4-5 раз выше, чем при дневном ношении.
Пользователи контактных линз находятся в группе риска по развитию особого вида инфекции – акантамебного кератита. Акантамеба – это одноклеточный простейший организм, обитающий в загрязненной воде и влажной почве.
Может встречаться в колодезной и водопроводной воде, джакузи. Ношение контактных линз создает благоприятные условия для его жизнедеятельности. Поэтому в 96% случаев акантамебный кератит встречается у пользователей контактных линз.
К факторам риска относится:
- использование водопроводной или колодезной воды для очистки контактных линз,
- хранение линз в растворах, приготовленных в домашних условиях,
- использование загрязненного контейнера для хранения контактных линз,
- купание, мытье под душем и посещение джакузи в контактных линзах.
Заболевание начинается с сильной боли в глазу, красноты и светобоязни, затем происходит затуманивание и снижение остроты зрения. Требует незамедлительного лечения.При отсутствии своевременного лечения это заболевание может привести к потере зрения и необходимости пересадки роговицы.
Однако такую серьезную инфекцию можно предотвратить простым соблюдением правил гигиены и режима ношения контактных линз:
- строгое следование рекомендациям врача по уходу и чистке МКЛ
- никогда не применяйте водопроводную воду для ухода за линзами и контейнером. Всегда снимайте линзы ,когда принимаете ванну, душ или при посещении сауны, бани, бассейна. Если есть необходимость плавания в МКЛ, нужно использовать защитные водонепроницаемые очки, а после выхода снять контактные линзы, не донашивая до вечера
- всегда мыть руки и вытирать насухо перед снятием и надеванием линз
- если Вы используете линзы плановой замены, не забывайте ежедневно после снятия проводить механическую очистку или длительно споласкивать их под струей раствора
- регулярно промывайте и меняйте контейнеры для МКЛ
- Поэтому мерами профилактики кератитов у пользователей контактных линз является строгое соблюдение гигиены, использование рекомендованного типа линз и режима ношения.
- Таким образом, синдром «красного глаза» может быть вызван различными причинами и в зависимости от этого требует различных подходов в лечении
- Важно запомнить – при появлении симптомов «красного глаза» нельзя заниматься самолечением, необходимо прекратить ношение контактных линз и немедленно обратиться к офтальмологу.