Сегодня в России 45-50% людей от 14 и старше имеют нарушения зрения и пользуются очками или контактными линзами. К счастью, современные технологии позволяют достаточно быстро полностью восстановить зрение с помощью коррекции. Стоимость операции становится все более доступной, а отзывы остаются положительными у подавляющего большинства пациентов. Так в чем же суть данной процедуры?
Что такое лазерная коррекция зрения
Глаз человека – сложнейший механизм. Лучи света, проходя сквозь роговицу, хрусталик и стекловидное тело, естественным образом преломляются и достигают сетчатки. После сигналы передаются с помощью зрительного нерва в мозг, обрабатываются в соответствующей его зоне – и человек получает чёткое изображение. При близорукости и дальнозоркости лучи света фокусируются не на сетчатке, а за ней или перед ней, и картинка получается размытой.
Цель любой коррекции зрения — изменить преломляющую силу глаза так, чтобы «собрать» лучи точно на сетчатке. Именно с этой целью люди носят очки и контактные линзы. Однако эти способы коррекции дают хорошее зрение лишь на то время, когда они используются и не избавляют человека от проблемы плохого зрения.
Лазерная коррекция зренияили рефракционная хирургия — врачебная манипуляция с применением современных лазерных технологий для исправления следующих диагнозов:
- миопия (близорукость);
- гиперметропия (дальнозоркость);
- астигматизм.
В отличие от очков или контактных линз, лазерная коррекция кардинально решает проблему плохого зрения, и никакие дополнительные приспособления для того, чтобы отлично видеть, никогда больше не понадобятся.
Методы коррекции зрения
В целом, в медицине применяются следующие виды коррекции остроты зрения:
- Очковая коррекция — это все виды очков, позволяющие повысить остроту или улучшить качество зрения пациента. Сейчас применяется множество материалов и фильтров, используемых для изготовления очковых стекол.
- Контактная коррекция — контактной коррекцией называют исправление зрения с помощью контактных линз, которые располагаются непосредственно на поверхности глаз.
- Хирургическая коррекция — к хирургической коррекции зрения относятся все оперативные вмешательства, которые в итоге помогут пациенту лучше видеть. Чаще всего такие манипуляции необходимы при различных заболеваниях.
- Лазерная коррекция зрения — отличается от обычной хирургии тем, что здесь не происходит непосредственного контакта каких-либо инструментов с глазом. Все манипуляции выполняются с помощью направленного луча лазера. В лазерной коррекции зрения наиболее распространены три типа— фоторефракционнаякератэктомия (ФРК), LASIK и ReLEx SMILE. Их основное различие в методике и области применения инструментов:
1. ФРК (PRK) — воздействие производится непосредственно на внешнюю поверхность роговицы; 2. LASIK (Лазерный кератомилез) — воздействие на внутренние слои, которые предварительно обнажаются касательным срезом хирургического инструмента и отгибанием получившегося клапана;
3. ReLExSMILEна внутренние слои, но без формирования клапана.
Принципы ФРК и LASIK,по сути, не являются конкурирующими, даже взаимно дополняют друг друга. Поверхностными методами типа ФРК принято и целесообразнее выполнять операции по коррекции миопии и сложного астигматизма, связанного с близорукостью, коррекция прочих рефракционных нарушений более эффективна при использовании клапанных технологий, то есть LASIK.
Лазерная коррекция при различных нарушениях зрительного аппарата
Гиперметропия, она же дальнозоркость— это состояние органов зрения, при котором изображение фокусируется в плоскости за сетчаткой, а не на ней. В результате все предметы становятся нечеткими. Гиперметропия может возникнуть в любом возрасте.
- Объединяет дальнозоркость возрастную и обычную тот факт, что человеку трудно сфокусировать зрение на предмете вблизи: изображение «плывет».
- Коррекция с помощью лазера — действенный способ восстановления зрения при дальнозоркости слабой и умеренной степеней, который позволит на долгие годы забыть об очках или контактных линзах.
- Преимущества лазерного хирургического вмешательства:
- быстрое восстановление — через 1 — 2 дня после операции;
- минимальные ограничения после операции;
- сохранение структуры роговицы;
- отсутствие ран;
- минимум боли — 2 — 3 часа после операции;
- лазерная коррекция дальнозоркости — это стабильные результаты и стойкий рефракционный эффект;
- лечение дальнозоркости рекомендуется выполнять сразу на обоих глазах;
- отсутствие помутнения роговицы в послеоперационном периоде;
- возможность исправить высокие степени дальнозоркости, в том числе и с астигматизмом.
Миопия или по-простому близорукость — это нарушение рефракции — преломления света в глазу. В результате заболевания изображение формируется перед сетчаткой, чтобы сфокусироваться на предмете, человеку нужно держать его прямо перед глазами. Близорукость может быть врожденной или приобретенной, как правило, усиливается с возрастом.
Операции при близорукости относятся к числу косметических. Это значит, что не существует абсолютных показаний к их проведению, все зависит от желания пациента, его стремления к комфорту и отказу от использования очков и контактных линз.
Преимущества лазерной операции:
1. Безопасность— наблюдения за пациентами показали, что подобный вид вмешательства является безопасным и весьма эффективным. 2. Возможность применения при различных глазных заболеваниях —в случае отсутствия у пациентов противопоказаний, лечение лазером поможет вернуть хорошее зрение при многих глазных недугах. 3.
Скорость проведения операции— длительность процедуры составляет не более 15 минут. 4. Безболезненность —пациент лишь ощущает прикосновения в процессе проведения операции. 5.
Стабильные результаты — при условии отсутствия у пациента прогрессирующей миопии правильная форма роговицы после лазерной коррекции сохранится на долгие годы.
Астигматизм — часто встречающееся нарушение зрения, вызванное врожденными изменениями формы роговицы. Астигматизм возникает вследствие деформации двух основных меридианов глаза — вертикального и горизонтального. Преломляющая сила по основным роговичным осям и определяет разновидность астигматизма:
- Прямой астигматизм — максимальная преломляющая сила наблюдается у вертикального меридиана.
- Обратный — имеет место, когда наибольшее преломление имеет место в области горизонтальной оси.
- Астигматизм с косыми осями —в следствие деформации роговицы основные меридианы не совпадают с горизонтальной и вертикальной осями глазного яблока.
Сейчас стали популярны операции при астигматизме с помощью лазерной энергии. Такие методы позволяют проводить лечение максимально быстро и с наименьшей вероятностью побочных эффектов. Преимущества лазерного вмешательства такие же, как и при близорукости и дальнозоркости.
Показания и противопоказания к проведению лазерной коррекции зрения
Операцию при отклонениях от нормального зрения назначают в следующих случаях:
- степень патологии от 3 диоптрий;
- смешанный астигматизм с дальнозоркостью;
- невозможность ношения контактных линз и очков.
Хирургическое вмешательство не назначается:
- детям, не достигшим 18 лет и взрослым после 45 лет;
- больным только с одним зрительным органом;
- при инфекционных и психологических заболеваниях;
- в случае онкологических патологий;
- в период кормления грудью и вынашивания ребенка;
- при болезнях сердечной и эндокринной систем;
- при сахарном диабете.
Важно! Пациентам, которым запрещена лазерная хирургия, предлагаются альтернативы, такие, как имплантация линзы, кератомия тангенциальная и дугообразная, рефракционный метод замены хрусталика и другие варианты хирургических операций.
Лазерная операция и возраст пациента
Допустимый минимальный возраст, при котором можно выполнить лазерную коррекцию зрения, составляет 18 лет. Если проводить процедуру раньше – результат будет не окончательным, так как у детей ткани глаз проходят стадию развития и рефракционные свойства соответствующих элементов глаза постепенно меняются, достигая стабильного положения примерно к 18 годам.
После 45 лет у людей происходит возрастное уплотнение хрусталика, которому все труднее подстраиваться под оптические условия, и ослабевают удерживающие его мышцы, и глаз теряет способность к фокусировке.
Это означает, что, начиная с 45 лет, все вмешательства выполняются после тщательной диагностики и по серьезным показаниям.
Людям в возрасте старше 55 лет врачи вообще не рекомендуют делать какие-либо операции по улучшению зрения.
Фрк (фоторефракционная кератэктомия) — показания и противопоказания, как проходит операция
Статистика свидетельствует, что более 300 миллионов человек во всем мире испытывают проблемы со зрением. Поэтому важное значение приобретает коррекция зрения.
Особое предпочтение офтальмологи отдают эксимер – лазерной коррекции, к которой принадлежит фоторефракционная кератэктомия (ФРК).
Что представляет собой ФРК?
Фоторефракционная кератэктомия (ФРК) – первая методика, которая начала применяться для лазерной коррекции зрения. Изобретена она была в 1980 году в Германии и не потеряла своей актуальности до сегодняшнего дня.
Кому необходима фоторефракционная кератэктомия?
Фоторефракционная кератэктомия применяется для коррекции всех аномалий рефракции. Но чаще всего к ней прибегают люди, планирующие строить военную карьеру, летчики.
- Возможно проведение операции (при отсутствии противопоказаний) и при желании пациента.
- Развитие рефракционной хирургии привело к возникновению новой методики – ЛАСИК, которая заняла лидирующее место в лазерной коррекции зрения.
- Но иногда предпочтительнее прибегнуть к помощи ФРК. Например, если у пациента:
- роговица очень тонкая;
- зрачки слишком широкие;
- имеются анатомические особенности в строении орбиты глаза, не позволяющие установить микрокератом для проведения ЛАСИК.
Чем отличается ФРК от ЛАСИК?
Технология проведения ФРК и ЛАСИК сходна, но имеются некоторые отличия.
ФРК характеризуется отсутствием контакта инструментов с роговицей во время операции. Воздействие осуществляется на расстоянии холодным лазером.
Основная отличительная черта ЛАСИК – эпителий, отделенный от роговицы, после операции возвращают на место, благодаря чему существенно сокращается период реабилитации.
Почему мне стоит прибегнуть к фоторефракционной кератэктомии?
ФРК по сравнению с другими методами имеет несколько преимуществ:
- характеризуется бесконтактным воздействием;
- пациент не испытывает боли;
- для проведения операции достаточно несколько минут;
- всегда можно спрогнозировать результат;
- эффект от процедуры отличается стабильностью;
- операция полностью безопасна.
Кому противопоказана фоторефракционная кератэктомия?
Придется отказаться от лазерной коррекции зрения при:
- острых воспалительных глазных болезнях;
- прогрессирующей близорукости;
- катаракте и глаукоме;
- дегенерации или дистрофии роговицы;
- изменениях глазного дна;
- заболеваниях сетчатки;
- ранее совершенных операциях на сетчатке;
- инфекционных болезнях глаз;
- некоторых эндокринных нарушениях, включая сахарный диабет;
- аутоиммунных заболеваниях;
- иммунодефиците;
- беременности и лактации;
- возрасте менее 18 лет, так как глазное яблоко окончательно не сформировалось.
Как подготовиться к процедуре?
Прежде чем приступать к коррекции зрения, наши специалисты проведут тщательную диагностику, на основе которой подберут оптимальный метод, подходящий именно вам. Офтальмолог исследует оптическую систему глаз и определит необходимую степень воздействия лазера на роговицу.
Как проходит операция?
ФРК предполагает операционное вмешательство на поверхности роговицы, которое состоит из двух этапов.
1. Сначала с роговицы удаляют эпителиальный слой.
2. Затем, воздействуя эксимер-лазером, производят фотохимическую абляцию – испаряют необходимое количество стромы, изменяя поверхность роговицы. При этом близлежащие структуры глаза не подвергаются воздействию лазерного луча. Работой лазера управляет специальная компьютерная программа, что исключает возможность ошибок. Перед каждой операцией производится точный компьютерный расчет.
Различают две разновидности фоторефракционной кератэктомии: классическая (М-ФРК) и современная (трансэпителиальная фоторефракционная кератэктомия, или транс-ФРК). При М-ФРК эпителий удаляют механически: при помощи шпателя. При проведении транс-ФРК прибегают к лазерному снятию эпителия.
В процессе операции производят формирование новой оптической кривизны роговицы. При коррекции близорукости добиваются, чтобы роговица стала более плоской, обеспечив смещение фокуса назад.
При коррекции дальнозоркости, наоборот, придают роговице выпуклость, что обеспечит смещение фокуса вперед.
При астигматизме с помощью лазерного луча разглаживают поверхность роговицы, чтобы наделить ее правильной сферической формой.
Во время операции вы не почувствуете боли: наш ассистент закапает вам специальные капли, которые снимут все болевые ощущения.
Также вам на глаз наложат векорасширитель. Он поможет держать веко открытым, избегая случайных морганий.
Процедура не займет много времени. Для коррекции зрения на одном глазу будет достаточно нескольких минут.
Нужен ли восстановительный период?
В месте, подвергшемуся воздействию лазера, остается большой участок раневой поверхности. Поэтому фоторефракционная кератэктомия требует длительного периода реабилитации. Он может затянуться на несколько недель и даже месяцев.
Человеку, подвергшемуся коррекции зрения методом ФРК, выдают лист нетрудоспособности. Но при желании, если работа не связана с физическими нагрузками и воздействием пыли на глаза, можно вернуться к обычному образу жизни уже через несколько дней. При этом нужно соблюдать все рекомендации лечащего врача.
На протяжении первых 1-3 дней после операции, пока не произойдет эпителизация, пациент чувствует выраженный дискомфорт в области глаз: болевые ощущения, резь, жжение, светобоязнь, слезотечение, чувство наличия инородного тела.
Чтобы уменьшить эти ощущения после операции, пациенту наденут мягкую контактную линзу на 3-4 дня. В это время необходимо беречь глаза от воздействия раздражающих факторов (дыма, яркого света) и чрезмерной нагрузки.
Желательно применять специальные капли.
В течение 1-2 месяцев нельзя посещать бассейн, баню, сауну, тренажерные залы.
Чтобы предотвратить образование хейза, рекомендуется полгода после лазерной коррекции не загорать и носить солнцезащитные очки. Также очки помогут избежать случайного травмирования глаза.
Каких результатов можно достигнуть?
Фоторефракционная кератэктомия за один этап корректирует:
- дальнозоркость (до +3 диоптрий);
- близорукость (от -1 до -6 диоптрий);
- астигматизм (от -0,5 до -3 диоптрий).
Когда будут заметны результаты коррекции?
Не стоит ждать моментального улучшения зрения. В первые дни после операционного вмешательства острота зрения будет оставаться на прежнем уровне и даже может ослабнуть. Но не стоит переживать. Постепенно зрение начнет улучшаться.
Какие осложнения могут возникнуть после операции?
- Послеоперационные осложнения встречаются очень редко (в 4-12% случаев).
- В некоторых случаях может колебаться острота зрения, а вечерами возле светильников, излучаемых яркий свет, могут появляться оптические эффекты (засветы, блики, ореолы).
- Иногда возможно развитие инфекционных процессов.
Еще одно возможное осложнение – появление хейза (помутнения роговицы), из-за чего может ухудшаться зрение.
Хейз чаще всего образуется в ответ на чрезмерное воздействие ультрафиолетовых лучей, большое значение также имеет состояние иммунной системы.
Сколько стоит операция ФРК?
Стоимость операции составит 20 300 рублей за один глаз.
Узнать точную стоимость процедуры вы сможете, обратившись в нашу клинику. Врачи клиники проведут тщательное обследование вашей зрительной системы: проверят зрение, осмотрят глазное дно, измерят внутриглазное давление, определят рефракцию глаза, проведут биомикроскопию.
В офтальмологической клинике «Оптик-Центр» стоимость комплексной консультации, включающей вышеперечисленные услуги, равняется 1100 рублям.
На основе полученной информации офтальмолог порекомендует метод коррекции зрения, гарантирующий максимальный результат.
Лазерная коррекция при тонкой роговице
Роговица – передняя часть оболочки глазного яблока, прозрачная выпукло-вогнутая линза. Средняя толщина роговицы 530-540 мкм. Некоторые люди рождаются с роговицей тоньше обычного, у других она истончается из-за влияния заболеваний или внешних факторов.
Роговица – передняя часть оболочки глазного яблока, прозрачная выпукло-вогнутая линза. Средняя толщина роговицы 530-540 мкм. Некоторые люди рождаются с роговицей тоньше обычного, у других она истончается из-за влияния заболеваний или внешних факторов.
Общепринятой градации толщины роговицы не существует, лишь условно толщину роговицы можно представить следующим образом:
- ультратолстая – от 600 мкм;
- толстая – 561-600 мкм;
- нормальная – 520-560 мкм;
- тонкая – 481-520 мкм;
- ультратонкая – менее 480 мкм.
Понятие «тонкая роговица» по своей сути не является диагнозом. При его упоминании всегда требуется острожный дифференциальный подход с расшифровкой того, что именно доктор имел в виду.
Врожденная тонкая роговица
Подобное состояние может быть предопределено генетически, то есть являться наследственной особенностью, что сравнимо с фенотипическими особенностями рода (рослые или невысокие, длинный или курносый нос и прочее). Возможно, что тонкая роговица может явиться проявлением генетического синдрома (например, синдрома Дауна). Сама по себе тонкая роговица в данном случае ничего плохого своему обладателю не причинит.
Приобретенная тонкая роговица
Роговица может самостоятельно стать тоньше в результате:
- частого механического воздействия (постоянное трение глаз, частые погружения на существенную глубину);
- аутоиммунных и атопических заболеваний;
- глазных заболеваний (глаукома, кератоконус, кератоглобус, осложненной миопии высокой степени и прочее);
- также незначительное истончение связывают с возрастными перестройками коллагена стромы роговицы.
- По данным некоторых источников способствовать истончению роговицы могут также:
- неблагоприятные условия окружающей среды;
- стрессы;
- курение;
- злоупотребление алкоголем и наркотическими средствами;
- работа в пыльных помещениях и помещениях с ультрафиолетовым тзлучением;
- частое загорание без очков с UV-защитой;
- некоторые вирусные инфекции.
Симптомы, сопутствующие истончению роговицы
Патология проявляет себя далеко не всегда, но в ряде случаев присутствуют косвенные симптомы:
- помутнение роговицы;
- ухудшение качества и остроты зрения;
- повышенная чувствительность к свету;
- ощущение инородного тела в глазу;
- болезненность разной степени интенсивности.
Диагностика
Диагностируют истончение роговицы с помощью следующих методов:
- пахиметрия – измерение толщины роговицы;;
- биомикроскопия – исследование роговицы с помощью щелевой лампы;
- кератотопография – топографическое исследование роговицы послойно;
- конфокальная микросопия роговицы – уникальный оптический способ «гистологического» исследования роговицы без забора материала.
Интерпретация величин толщины роговицы
Сама по себе тонкая роговица не может привести к какой-либо патологии. Поэтому понятие «тонкая роговица» не является самостоятельным диагнозом.
Однако есть серьезные подводные камни, с которыми сталкиваются как пациенты, так и сами офтальмологи.
Во-первых, это неправильная интерпретация результатов измерения внутриглазного давления (ВГД). Показатели ВГД всегда должны оцениваться доктором исключительно в совокупности с показателями толщины роговицы.
Чем тоньше роговица, тем меньше ее импеданс, то есть сопротивление, которое она оказывает при механическом давлении (воздух, гирька, аппланационный точечный датчик).
А значит, что показатели ВГД при тонкой роговице заведомо ниже, что может сбить с толку офтальмолога и пациента, и позволить расценивать результат как пседвохороший. Тогда как реальное ВГД выше и пациент продолжает слепнуть от глаукомы.
Соответственно наоборот, обладателям сверхтолстой роговицы часто выставляется необоснованный диагноз глаукома только лишь по одним высоким цифрам ВГД, тогда как истинное давление оказывается абсолютно нормальным.
Во-вторых, толщина роговицы – это одна из основных величин, на которых основываются расчеты рефракционной хирургии (ЛАСИК и аналоги). Здесь истинно тонкая роговица может быть в случае толщины менее 440 мкм, при которой операция точно не возможна.
В остальном все зависит от того, сколько диоптрий необходимо нивелировать пациенту в ходе рефракционной операции. Чем больше диоптрий, тем толще должна быть роговица, чтобы в послеоперционном периоде получить безопасную для дальнейшей жизни толщину.
В случае неправильных расчетов возможны такие осложнения, как ятрогенная кератоэктазия. На современном этапе развития офтальмологии, высоком уровне развития диагностики в ведущих клиниках подобные просчеты исключаются.
Операции при тонкой роговице
Сложности и ограничения
Любая методика лазерной коррекции зрения заключается в изменении формы роговицы, устранении диоптрий за счет изменения её рельефа. Эксимерный лазер фактически испаряет ткани роговицы по заданным параметрам. Вследствие этого роговица с каждым вмешательством становится чуть тоньше.
Сверхтонкая роговица теряет упругость и прочность, из-за чего начинает выгибаться в самых тонких местах, что приводит к потере зрения.
Современные щадящие методы лазерной коррекции
Если максимально упростить, то расчёт возможности проведения операции выглядит следующим образом: из имеющейся толщины роговицы вычитают максимальную расчётную глубину необходимого вмешательства и максимальную погрешность для выбранного типа операции. Оставшаяся толщина должна быть не меньше нижней границы нормы в 440-450 мкм.
Таким образом, главные задачи новых методов коррекции, лазерных аппаратов и инновационного ПО:
- уменьшить глубину вмешательства за счёт более точных расчётов,
- снизить погрешность метода за счёт автоматизации контроля за операцией с помощью компьютера и повышения точности лазера.
Эти задачи решаются прямо сейчас. Специалисты нашего центра находятся на передовой прогресса в офтальмологии, поэтому мы предлагаем уникальные возможности для проведения операций на тонкой роговице.
В этом нам помогают:
- опыт проведения всех возможных методик коррекции зрения LASIK, cупер-LASIK, фемто-LASIK;
- собственная щадящая методика РЭИК, разработанная доктором Куренковым;
- возможность ФЕМТО-лазерного сопровождения рефракционных операций;
- возможность проведения персонализированной абляции (cупер-LASIK, cупер-LASIK с фемтосопровождением, cупер-РЭИК, cупер-РЭИК с фемтосопровождением);
- передовое оборудование, которое ещё не используется другими российскими клиниками, в том числе инновационный сверхточный эксимерный лазер NIDEK EC-5000CXIII.
После прохождения комплексного офтальмологического обследования специалисты нашей клиники предложат Вам предпочтительный вариант лазерной коррекции с учетом всех анатомических, оптических особенностей глаз.
Тонкая роговица после рефракционных операций
Финальная толщина стромы роговицы после рефракционных операций крайне важна. Позиция проста — чем выше, тем лучше.
Данная позиция основывается на нескольких факторах:
- более высокие показатели толщины стромы роговицы после операции дают меньшее количество аберраций, а значит более комфортное и четкое зрение в ночное время, при вождении, при длительной работе за мониторами, что невероятно важно для современной жизни;
- в случае ожидания риска прогрессирования рефракционных отклонений после операций (молодой возраст, миопия и астигматизм высоких значений, тяжелая соматическая патология, неблагоприятные условия зрительного труда и прочее) более толстую роговицу можно оперировать повторно, что немаловажно для понимания перспектив.
Имплантация ФИОЛ: когда лазерная коррекция невозможна
- Когда коррекция невозможна, на помощь приходит имплантация факичных интраокулярных линз (ФИОЛ).
- Представьте, что вы взяли контактную линзу, и поместили её внутрь глаза – в этом вся суть методики.
- Линза имплантируется за роговицу в переднюю или заднюю камеру глаза с сохранением естественного хрусталика. Такая операция позволяет скорректировать зрение без влияния на роговицу при высокой степени:
- близорукости (до -25 D);
- дальнозоркости (до +20 D);
- астигматизма (до 6,0 D).
Тонкая роговица глаза и лазерная коррекция зрения
Прежде всего, стоит узнать, какую роговицу можно назвать излишне тонкой: до 460 микрон. Чрезвычайно тонкая роговица — коррекцию зачастую признают невозможной. Подобный показатель также может быть симптомом ряда заболеваний, например — кератоконуса, являющегося основным противопоказанием к ЛКЗ.
Во время обследования, которое обязательно проводят перед операцией по коррекции зрения, некоторые пациенты узнают, что у них тонкая роговица глаза. Нередко они начинают беспокоиться о целесообразности и допустимости операции.
Отчасти сомнения понятны — при лазерной коррекции зрения часть роговицы выпаривают лазером, чтобы создать своеобразную линзу. Логично, что в таком случае роговица становится тоньше.
Какая роговица считается тонкой?
Прежде всего, стоит узнать, какую роговицу можно назвать излишне тонкой:
- До 460 микрон. Чрезвычайно тонкая роговица — коррекцию зачастую признают невозможной. Подобный показатель также может быть симптомом ряда заболеваний, например — кератоконуса, являющегося основным противопоказанием к ЛКЗ.
- 460-480 микрон. Крайне тонкая роговица. В ряде случаев пациенту придется отказаться от идеи провести ЛКЗ. Допускается использование ограниченного спектра методов.
- 480-500 микрон. Такую роговицу называют тонкой, но чаще всего ее толщина допускает проведение коррекции. Тем не менее, пациентам с подобной толщиной роговицы подходят далеко не все методы ЛКЗ.
- 500-520 микрон. Условно тонкая роговица, чаще всего пациент сможет выбрать любую методику коррекции.
- 520 микрон и больше. Роговица стандартной толщины.
Наименее требовательные к минимальной толщине роговицы методики — Femto Lasik (от 470 микрон) и ФРК (от 450 микрон). Именно их рекомендуют пациентам с излишне тонкой роговицей. Допустима ли ЛКЗ при излишне тонкой роговице?
Ограничения, в основном, завязаны на двух основных правилах:
- по завершению процедуры слой роговицы превышает 300 микрон;
- испаренный слой обязательно составляет менее 40% от первоначального.
Для образования линзы, перекрывающей -1, специалист должен испарить около 15 микрон роговицы. Следовательно, в случае со зрением в -4, нужно испарить примерно 60 микрон. При астигматизме это число будет выше, причем рассчитать его можно по формуле (х+y)*15, где х — минус по зрению, а y — астигматизм.
Из этого можно сделать вывод, что чем лучше зрение изначально, тем меньший слой необходимо выпаривать лазером. Незначительный минус можно исправить даже при тонкой роговице, а при большом придется использовать другой метод коррекции, ограничить зону воздействия лазера или выбрать неполную коррекцию.
Разумеется, у каждого из этих способов есть свои недостатки. Так, при уменьшении зоны воздействия, полученная линза будет меньше в диаметре, а значит в темное время суток зрачок может расшириться за ее пределы, тем самым порождая неприятные оптические эффекты.
Неполная ЛКЗ, как следует из названия, позволяет частично вернуть зрение, оставляя только небольшой минус. Этот способ подойдет тем людям, которые стремятся улучшить ситуацию до порогов, когда ношение очков становится необязательным.
Подробнее о методах проведения ЛКЗ с 3D-анимацией, смотрите видео нашего доктора, офтальмолога-хирурга высшей категории, профессора Кожухова Арсения Александровича:
Лазерная хирургия глаза
Лазерная хирургия глаза — все что вы хотели знать про операции на глазах
Многие люди с проблемами зрения в какой-то момент рассматривали возможность лазерной хирургии глаза.
Лазерная хирургия глаза — все что вы хотели знать про операции на глазах
Но, как и при любой операции, не каждый вид лечения является лучшим вариантом для каждого пациента. Знание и рассмотрение каждого угла каждого типа лазерной хирургии глаза очень важно при выборе правильной формы лечения.
Существует три основных вида корректирующих операций:
- ЛАСИК
- ФРК (фоторефрактивная кератэктомия)
- ЛАСЕК
Все три процедуры эффективны, потому что они изменяют форму вашей роговицы и исправляют проблемы со зрением. Но у всех троих разные методы или техники исполнения.
С открытием новых и инновационных технологий и появлением современной медицины методы лазерной хирургии глаза развиваются с небывало высокой скоростью.
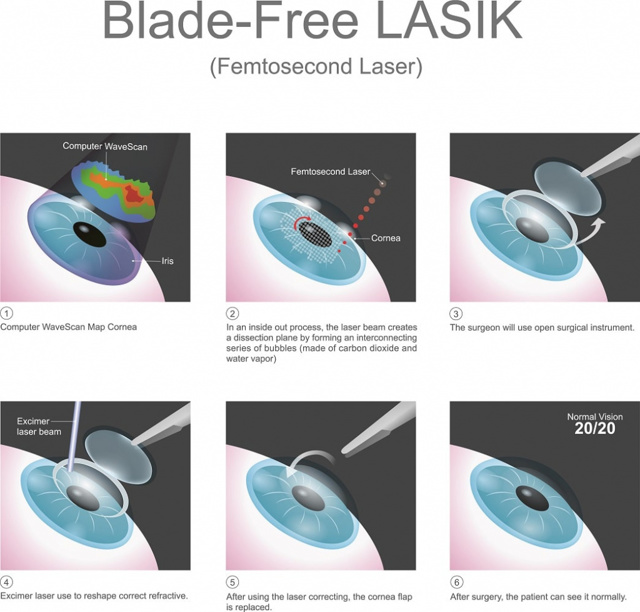
Всего за 3 десятилетия лазерная хирургия глаза достигла такого значительного развития, что некоторые глазные процедуры проводятся без использования лезвий, что упрощает точную и эффективную коррекцию зрения.
Проблемы со зрением, которые можно исправить с помощью лазерной хирургии глаза, включают:
- Близорукость (миопия): когда ваше глазное яблоко немного длиннее среднего или когда роговица изгибается слишком резко, световые лучи фокусируются перед сетчаткой и размывают дальнее зрение. Это приводит к тому, что вы четко видите близкие объекты, однако объекты, которые находятся далеко, не видны так, как должны.
- Дальнозоркость (дальнозоркость): когда ваше глазное яблоко короче обычного или у вас слишком плоская роговица, световые лучи фокусируются позади сетчатки, а не на ней. Это приводит к тому, что вы плохо видите близкие, а иногда и далекие объекты.
- Астигматизм: когда у вас есть роговица, которая неравномерно изгибается или уплощается, зрение вблизи и вдаль может быть нарушено. Это называется астигматизмом.
Лазерная хирургия глаза кератомилеза (LASIK) — самая известная и наиболее часто выполняемая лазерная хирургия глаза для исправления проблем со зрением. LASIK может быть альтернативой для пациентов, носящих очки или контактные линзы.
Перед операцией
Ваш врач оценит ваше состояние, чтобы убедиться, что LASIK — лучший выбор для вас. Вы пройдете тщательное обследование зрения и предоставите своему офтальмологу полную историю болезни .
Ваш глазной врач также измерит вашу роговицу , оценив форму, толщину, контур и неровности. Они отметят области вашей роговицы, которые нуждаются в изменении формы, и определят точное количество ткани, которую необходимо удалить из роговицы во время операции.
Во время операции
Операция LASIK обычно выполняется за 30 минут или меньше. Во время процедуры вы ложитесь на спину в кресло с откидной спинкой, и вам будут вводить обезболивающие через глаз, что означает, что вы не почувствуете боли. Вам могут назначить дополнительные лекарства, которые помогут вам расслабиться.
- После нанесения обезболивающих глаз капель врач воспользуется ретрактором, чтобы веки не закрывались.
- Во время операции вас попросят сфокусироваться на точке света. Взгляд на этот свет поможет вам не отрывать глаз, пока лазер меняет форму вашей роговицы.
- Хирург наложит на глаз аспирационное кольцо, которое может вызвать чувство давления и на некоторое время ухудшить ваше зрение.
- После установки всасывающего кольца ваш врач с помощью небольшого лезвия или режущего лазера сделает небольшой откидной лоскут в передней части глаза. Это даст вашему врачу доступ к той части роговицы, которая нуждается в изменении.
- Используя программируемый лазер, ваш хирург-офтальмолог изменит форму части вашей роговицы, удаляя небольшое количество ткани роговицы каждым лазерным лучом.
- Вы можете почувствовать отчетливый запах, когда лазер удаляет ткань роговицы. После изменения формы роговицы хирург вернет лоскут на место. Обычно для заживления лоскута не требуется никаких швов.
- Если вам нужна операция LASIK на обоих глазах, врачи обычно проводят ее одновременно.
После процедуры
Сразу после процедуры вы можете испытать:
- Зуд в глазах
- Чувство песка
- Жжение в глазу
- Слезотечение
- Временное помутнение зрения
- Незначительная боль или дискомфорт
Ваш врач пропишет вам обезболивающее или глазные капли, чтобы уменьшить дискомфорт в течение нескольких часов после процедуры. Вас также могут попросить на ночь надевать защитный чехол на глаза, пока они полностью не заживут.
Вы сможете видеть после операции, но ваше зрение не сразу стабилизируется и прояснится. После операции потребуется от 2 до 3 месяцев для заживления глаза и стабилизации зрения.
Через 1 или 2 дня после процедуры вас попросят записаться на прием к врачу для последующего наблюдения, чтобы проверить наличие каких-либо осложнений, а также убедиться, что ваши глаза хорошо заживают.
Ваш врач может также порекомендовать вам запланировать другие контрольные встречи в течение первых шести месяцев после операции.
Может пройти несколько недель, прежде чем вы снова сможете использовать косметику вокруг глаз. Посоветуйтесь со своим врачом, чтобы узнать, когда можно возобновить повседневную деятельность.
- Временные Сухие глаза. Операция LASIK вызывает временное уменьшение слезоотдачи, поэтому ваши глаза могут казаться необычно сухими.
Ваш глазной врач может порекомендовать глазные капли для лечения сухости глаз, но любой дискомфорт должен исчезнуть через 6 месяцев.
- Блики, световые ореолы и двоение в глазах. У вас могут возникнуть проблемы со зрением ночью после лечения. Это временно и может длиться от нескольких дней до нескольких недель.
- Недокоррекции. Если лазер не удалит достаточное количество ткани из вашего глаза, вы не получите желаемых результатов. Недокоррекция чаще встречается у близоруких.
- Чрезмерные исправления. Если лазер удалит больше ткани, чем предполагается, результаты могут измениться. Чрезмерную коррекцию обычно труднее отменить, чем недостаточную коррекцию.
- Астигматизм. Если ваш хирург неравномерно удаляет ткань роговицы, возникает астигматизм. Если это произойдет, вам может потребоваться дополнительная операция, очки или контактные линзы.
- Проблемы с закрылками. Удаление лоскута в передней части глаза или его складывание во время операции может вызвать осложнения, включая инфекцию и слезотечение.
- Регресс. В редких случаях зрение пациента возвращается к своему первоначальному рецепту.
- Потеря или изменение зрения. Редко хирургические осложнения могут привести к потере зрения. В некоторых случаях люди могут испытывать нечеткое зрение и видеть не так резко, как раньше.
По данным клиники Mayo Clinic США «Более 8 из 10 человек, перенесших рефракционную операцию LASIK, больше не нуждаются в очках или контактных линзах для большей части своей деятельности».
Многие пациенты испытывают зрение 20/20 после LASIK, однако есть некоторые различия в результатах. У пациентов нередко зрение 20/40 или меньше.
Чтобы иметь право на процедуру LASIK, вам необходимо соответствовать нескольким требованиям:
- Вам должно быть 18 (иногда 21) лет или больше
- Вы не должны иметь какие — либо основополагающие заболеваний глаз , такие как тяжелый синдром сухого глаза , конъюнктивит (розовый глаз), инфекцию и любой тип от повреждения глаз .
- Ваша роговица должна иметь достаточную толщину
- Ваши зрачки не должны быть слишком большими
- Ваше зрение должно быть стабильным
- Ваш рецепт должен быть в определенных пределах.
Если вы готовы к операции LASIK, спросите своего врача, подходите ли вы для этой процедуры.
Многие считают ФРК первым поколением лазерной коррекции зрения. Хотя после создания LASIK он, возможно, в какой-то степени потерял популярность, в последние годы он несколько возродился. Многие врачи теперь предпочитают ФРК ЛАСИК для определенных категорий пациентов.
Перед операцией
Вам назначат предоперационную встречу, чтобы проверить ваши глаза и зрение. При подготовке к операции ваш хирург измерит погрешность и зрачок каждого глаза и нанесет на карту роговицу. Лазер, используемый во время процедуры, будет запрограммирован с этой информацией.
Во время операции
ФРК занимает от 5 до 10 минут на глаз. Как и операция LASIK, PRK не требует общей анестезии, и вам могут вводить только обезболивающие глазные капли в каждый глаз.
- Ваш врач будет использовать специальный инструмент, чтобы ваши веки не закрывались.
- Хирург удалит и выбросит клетки поверхности роговицы вашего глаза. Это можно сделать с помощью лазера, лезвия, спиртового раствора или кисти.
- Используя измерения ваших глаз во время вашего визита, ваш врач изменит форму каждой роговицы с помощью запрограммированного лазера.
- Прозрачные контактные линзы без рецепта будут наложены на каждый глаз в виде повязки. Это сохранит ваши глаза чистыми и предотвратит заражение во время процесса заживления. Контактные линзы с повязкой останутся на глазах от нескольких дней до недели.
После операцииПосле операции вы отдохнете в клинике, а затем отправитесь домой. Если держать глаза закрытыми, это поможет выздороветь и повысить общий уровень комфорта.
Ваш врач может прописать глазные капли и другие обезболивающие лекарства, чтобы помочь вам с каким — либо дискомфортом.
Ваш врач порекомендует вам запланировать контрольный прием через 1-2 дня после процедуры, чтобы оценить результаты и уровень вашего комфорта.
Прежде чем ваше зрение полностью стабилизируется, может пройти несколько недель. Зрение обычно улучшается примерно на 80 процентов через месяц и на 95 процентов через три месяца. Около 90 процентов людей имеют зрение 20/40 или лучше через три месяца после операции.
Возможные побочные эффекты ФРК
- Временное или постоянное сухость глаз
- Блики, световые ореолы и двоение в глазах
- Помутнение роговицы : мутный слой, который может значительно затруднять зрение в течение короткого времени после операции.
- Чрезмерная коррекция
- Недокоррекция
- Регресс
- Потеря или изменение зрения. Редко хирургические осложнения могут привести к потере зрения. В некоторых случаях люди могут испытывать нечеткое зрение и видеть не так резко, как раньше.
Вы хороший кандидат на операцию ФРК?
Чтобы претендовать на процедуру PRK, вы должны соответствовать нескольким критериям:
- Вам должно быть 18 (иногда 21) лет или больше
- У вас не должно быть никаких сопутствующих заболеваний, таких как изъязвление роговицы, кератоконус, ревматоидный артрит, волчанка или другие аутоиммунные заболевания.
- Ваше зрение должно быть стабильным
- Ваш рецепт должен быть в определенных пределах. (это определит ваш врач).
Кроме того, поскольку ФРК не требует создания лоскута, как LASIK, это популярный вариант для людей с тонкой роговицей, которым невозможно сделать операцию LASIK на глазах.
ЛАСЕК
Глазная хирургия LASEK является разновидностью операции PRK и проводится для исправления таких проблем со зрением, как близорукость, дальнозоркость и астигматизм.
Во время LASEK ваш хирург будет комбинировать определенные методы как PRK, так и LASIK.
Во время первого приема к врачу ваш хирург проведет тщательный осмотр зрения и проверит ваше общее состояние здоровья, чтобы определить, подходите ли вы для этой процедуры. В большинстве случаев LASEK рекомендуется только пациентам, которым не подходит операция LASIK на глазах.
Во время операции
Процедура занимает около 15 минут на каждый глаз. Вы будете бодрствовать перед процедурой и не почувствуете боли, однако врач может дать вам легкое успокаивающее средство, чтобы вы чувствовали себя комфортно.
- Ваш хирург нанесет вам обезболивающие капли.
- Затем ваш хирург-офтальмолог воспользуется ретрактором, чтобы ваши веки не закрылись.
- Затем они сделают круговой надрез в эпителии роговицы с помощью тонкого лезвия, чтобы сделать лоскут.
- Затем врач нанесет на глаз разбавленный спиртовой раствор примерно на 30 секунд. Это ослабит края эпителия и позволит хирургу осторожно отодвинуть ослабленный лоскут эпителия в сторону.
- С помощью лазера, запрограммированного на измерения ваших глаз, ваш врач изменит форму роговицы и исправит ваше зрение.
- После завершения лазерного лечения ваш врач переместит созданный лоскут на глаз, обычно без наложения швов.
- Затем для защиты глаз вам наденут определенную контактную линзу.
Сразу после лечения вы можете почувствовать легкий дискомфорт в области операции.
После непродолжительного отдыха вы можете вернуться домой .
Ваш врач может прописать несколько глазных капель, чтобы уменьшить болезненность ваших глаз. Они также могут прописать антибиотики на срок не менее трех недель, чтобы ускорить процесс выздоровления и снизить риск заражения.
Первоначальное восстановление зрения после процедуры может занять до недели с LASEK, что больше, чем 24-часовое время восстановления после операции LASIK. Результаты можно увидеть где угодно от нескольких недель до нескольких месяцев.
Ваш врач порекомендует вам запланировать контрольный визит через 1-2 дня после процедуры, чтобы оценить результаты и уровень вашего комфорта.
Результаты LASEK и PRK аналогичны результатам LASIK. Большинство людей достигают зрения 20/20 после лазерной операции на глазах, и почти во всех случаях пациенты достигают зрения 20/40 или лучше.
Некоторые осложнения могут включать:
- Нечеткое зрение
- Блики и световые ореолы
- Временное или постоянное сухость глаз
- Раздражение глаз
- Инфекция
- Повреждение тканей эпителиальных клеток, которое замедляет процесс заживления, вызванное спиртовым раствором, используемым во время процедуры
Вы будете квалифицированы для операции LASEK, если:
- Ваш глазной рецепт находится в определенных пределах
- У вас нет дополнительных заболеваний глаз, таких как тяжелая катаракта, кератоконус, неконтролируемая глаукома, заболевание роговицы и другие специфические заболевания сетчатки и зрительного нерва.
- У вас нет остаточных или активных глазных заболеваний, включая оптический неврит, глазной герпес, некоторые случаи амблиопии (ленивый глаз) и косоглазия (мышечный дисбаланс).
- У вас нет существующих или повторяющихся инфекций.
Нижняя граница
Обязательно обсудите все возможные варианты со своим лечащим врачом, чтобы убедиться, что вы выбираете правильное лечение для себя.
Хотя лазерные операции на глазах могут быть прекрасной альтернативой ношению очков или контактных линз, важно взвесить все за и против различных процедур, чтобы определить, какой вариант лучше всего подходит для вас, что может быть выполнено только путем комплексного обследования зрения.

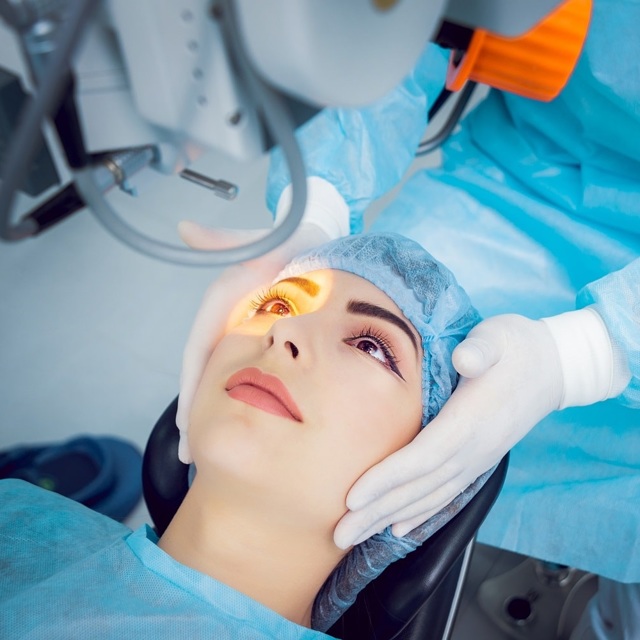


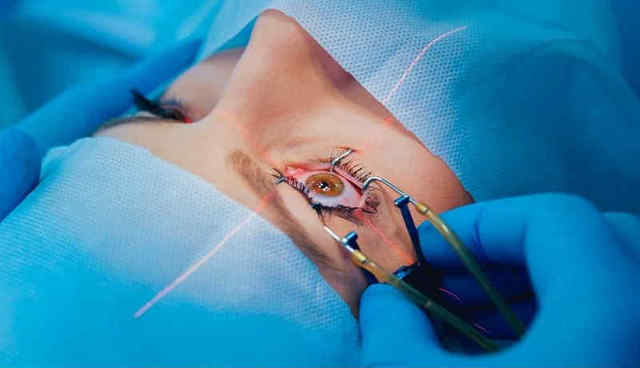

 Лазерная хирургия глаза — все что вы хотели знать про операции на глазах
Лазерная хирургия глаза — все что вы хотели знать про операции на глазах